paraoesophageal intratorácica drenagem de uma úlcera gástrica perfurada prepyloric com uma hérnia paraoesophageal tipo II
Abstract
Com uma incidência de menos de 5%, Tipo II hérnias paraesofágicas são um dos tipos menos comuns de hérnia hiatal. Relatamos o caso de uma úlcera gástrica perfurada prepyloric que, devido a uma hérnia de hiato tipo II, drenada para o mediastino. Apresentação
caso
Um homem caucasiano de 61 anos apresentava dor abdominal aguda. Em um raio-x convencional do tórax foi observada uma grande coleção ar-líquido no mediastino e ar intra-abdominal livre. tomografia computadorizada adicional revelou uma grande coleção hidroaéreo intra-torácica, com uma hérnia paraesophageal tipo II. Uma laparotomia superior linha média de emergência foi realizada e uma úlcera gástrica pré-pilórica perfurada foi tratado com um reparo de remendo omental. O paciente recuperou completamente após 10 dias e continua a fazer bem.
Conclusão
hérnia paraesophageal Tipo II é um diagnóstico incomum. O principal risco é volvo gástrico e uma possível torção gástrica. perfuração intratorácica de úlceras gástricas devido a uma hérnia de hiato tipo II é extremamente rara e pode ser um desafio diagnóstico e tratamento. relatório
caso
Um homem caucasiano de idade de 61 anos com uma história médica prévia de uma úlcera péptica, que foi tratado com um inibidor de protões pompa (PPI) e da erradicação da H. pylori, apresentava dor abdominal aguda após vários dias de extensa vômitos e desconforto abdominal. Ao exame físico, vimos um homem doente com uma aparência cinzenta. A pressão arterial foi 190/120 mm Hg com uma taxa de pulso de 100 batimentos /minuto. Ao exame do abdome foi difusamente doloroso com guarda e rebote ternura. Estudos laboratoriais mostraram uma função renal normal e electrólitos, uma contagem de glóbulos brancos normal, de 7,2 × 10
3 (4,0-10,0) e um nível de proteína reactiva-c ligeiramente elevada, de 25 mg /l ( -10). Em um raio-x convencional do tórax (Figura 1) uma grande coleção ar-líquido no mediastino e a suspeita de ar intra-abdominal livre, sugestivo de uma hérnia hiatal e perfuração intra-abdominal, foi visto. No diagnóstico diferencial era suspeito de síndrome de Boerhaave. A tomografia adicional computadorizada (TC) (Figura 2 e 3) revelou ao ar livre intra-abdominal acima mencionado e uma grande coleção ar-líquido intra-torácica, com uma hérnia paraesophagal tipo II. Uma laparotomia superior linha média de emergência foi realizada devido ao perfil séptico e a suspeita de uma úlcera gástrica perfurada. Isto revelou uma úlcera gástrica pré-pilórica perfurada, a qual foi tratada com uma reparação remendo omental. O omento maior e fundo do estômago foram parcialmente localizada na hérnia paraesophageal (analogamente aos achados da TC) e reposicionados intraabdominaly. A coleção intratorácica foi drenado e extensivamente limpo. A hérnia hiatal foi identificado, mas não tratada, a critério do cirurgião, por causa do alto risco previsto de infecção e formação de abcessos. No pós-operatório antibióticos de largo espectro (metronidazol /cefazolina) continuaram durante cinco dias e uma dose elevada de um inibidor da bomba de protões foi iniciado. O paciente recuperou completamente após 10 dias e continua a fazer bem. Figura 1 A radiografia de tórax no departamento de emergência. Póstero-anterior radiografia convencional do tórax com uma coleção hidroaéreo intratorácica. Bolha de ar no estômago. ar-livre intraperitoneal inferior de ambas as hemidiafragmas. suspeito imagem da perfuração do estômago /intestino e estômago intratorácica parcial posicionado.
Figura 2 CT-scan. Coronal reconstrução CT-slice (3,7 mm). massa intratorácica consistindo de gordura mesenterial, fluido sem intraperitoneal e ar-livre intraperitoneal (1). No lado esquerdo dessa massa do esôfago é visto com uma sonda nasogástrica (2), indicando um para-esofágica hérnia do lado direito com ar intraperitoneal livre e fluida. estômago posicionada intra-abdominal (3).
Figura 3 CT-scan. Axial 5 milímetros CT-slice após i.v. contrastam admissão. Esta fatia mostra o estômago situado intra-abdominal com sonda nasogástrica (1); esófago com TNG (2); Do lado direito para-esofágica hérnias com gordura intraperitoneal (a), livre de fluido (b) en sem ar (c) (3); intra-peritoneal sem ar (4).
Discussão
Tipo II hérnias paraesofágicas são um diagnóstico raro e ocorre em menos de 5% de todas as hérnias de hiato [1]. A etiologia ainda é incerto, mas as intervenções cirúrgicas anteriores, como os procedimentos anti-refluxo ou gastrectomias parciais, têm sido reconhecidos como um fator de risco conhecido. Devido ao alargamento progressivo da membrana frenoesofágico, da curvatura maior do estômago tende a rolar para dentro do tórax. Eventualmente, todo o herniates estômago, formando um estômago intratorácica de cabeça para baixo [2].
A maioria dos pacientes com uma hérnia tipo II são assintomáticos ou têm doença do refluxo gastroesofágico leve (DRGE) e são diagnosticadas durante a endoscopia digestiva alta. As complicações mais importantes são volvulus gástrica ou sangramento de ulcerações ou erosões gástricas (lesões Cameron) [2, 3]. O padrão ouro para voluvus gástrico é laparotomia aberta com distorção, e gastropexia anterior, com ou sem a técnica de Nissen [4].
Lesões de Cameron são úlceras ou erosões gástricas lineares na mucosa dobras na impressão de diafragma em pacientes com um grande hiato herniam [3, 5]. Ao contrário da úlcera pré-pilórica, neste caso, úlceras Cameron estão localizados na curvatura menor do estômago. O tratamento é primariamente médica com supressores de ácidos e agentes pró-cinéticos [2, 5].
Para o nosso conhecimento apenas 5 relatos de casos têm sido publicados relatando úlceras perfuradas gástricas, em combinação com uma hérnia paraesophageal e apenas 2 casos relatando uma úlcera duodenal perfurada [6 -12]. Normalmente, uma vez que uma hérnia paraesofágica é identificado, deve ser tratada cirurgicamente com redução do estômago com hérnia gastropexia para evitar reherniation e herniorrafia (ou malha da prótese) do diafragma [13, 14]. Debate existe ou não um procedimento de anti-refluxo é necessário. Neste caso, não herniorrafia ou malha reparação foi realizada devido ao alto risco previsto de infecção e formação de abcessos. Em risco opinião do autor de complicações devido a procedimentos adicionais devem ser evitados, tendo em conta a elevada mortalidade conhecida de uma úlcera gástrica perfurada em combinação com uma hérnia de hiato tipo II.
Consentimento
consentimento informado escrito foi obtido a partir do paciente para publicação deste relato de caso e todas as imagens que o acompanham. Uma cópia da autorização escrita está disponível para análise pelo Editor-in-Chief da revista.
Declarações
Autores 'original apresentada arquivos para imagens
Abaixo estão os links para os autores' arquivos submetidos original para imagens. 'arquivo original para a figura 1 13017_2008_105_MOESM2_ESM.jpeg Autores' 13017_2008_105_MOESM1_ESM.jpeg Autores arquivo original para o arquivo original 'Figura 2 13017_2008_105_MOESM3_ESM.jpeg Autores para a figura 3 Competir Grupos de Interesse Os autores declaram que não têm interesses conflitantes.
 Por que preciso de uma colonoscopia?
Por que preciso de uma colonoscopia?
 Usando FLUOstar Omega para estudar novas bactérias intestinais que podem influenciar nossa saúde
Usando FLUOstar Omega para estudar novas bactérias intestinais que podem influenciar nossa saúde
 O que você come pode mudar a forma como os antibióticos afetam seu intestino
O que você come pode mudar a forma como os antibióticos afetam seu intestino
 Peptídeo do veneno de aranha pode ajudar a parar a dor na síndrome do intestino irritável
Peptídeo do veneno de aranha pode ajudar a parar a dor na síndrome do intestino irritável
 Microbioma pode ajudar a identificar o risco de pré-câncer em mulheres com HPV
Microbioma pode ajudar a identificar o risco de pré-câncer em mulheres com HPV
 A transmissão da SARS-CoV-2 da mãe para o bebê durante a gravidez é possível, mas rara,
A transmissão da SARS-CoV-2 da mãe para o bebê durante a gravidez é possível, mas rara,
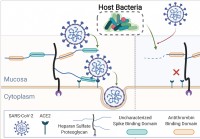 O microbioma humano corta os glicanos da mucosa,
influenciando a infecção por SARS-CoV-2 Uma equipe internacional de pesquisadores conduziu um estudo mostrando que as diferenças no microbioma humano podem influenciar a capacidade da síndrome respira
O microbioma humano corta os glicanos da mucosa,
influenciando a infecção por SARS-CoV-2 Uma equipe internacional de pesquisadores conduziu um estudo mostrando que as diferenças no microbioma humano podem influenciar a capacidade da síndrome respira
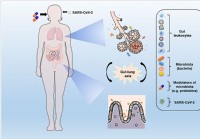 A modulação da microbiota e o restabelecimento da eubiose podem ajudar a conter as complicações do COVID-19
A doença coronavírus (COVID-19), causada pela síndrome respiratória aguda grave coronavírus 2 (SARS-CoV-2), afeta muitos órgãos do corpo. Além de ser uma doença respiratória, também pode afetar os sis
A modulação da microbiota e o restabelecimento da eubiose podem ajudar a conter as complicações do COVID-19
A doença coronavírus (COVID-19), causada pela síndrome respiratória aguda grave coronavírus 2 (SARS-CoV-2), afeta muitos órgãos do corpo. Além de ser uma doença respiratória, também pode afetar os sis
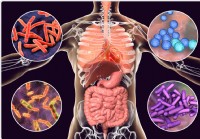 Microbiomas intestinais e orais predizem a gravidade de COVID-19
Uma pergunta que continua sem resposta durante a pandemia de doença coronavírus em curso de 2019 (COVID-19) é:por que existe um padrão distinto de tentativa e erro quando se trata de doença grave? Um
Microbiomas intestinais e orais predizem a gravidade de COVID-19
Uma pergunta que continua sem resposta durante a pandemia de doença coronavírus em curso de 2019 (COVID-19) é:por que existe um padrão distinto de tentativa e erro quando se trata de doença grave? Um