Endoscopia x colonoscopia:qual é a diferença?

Às vezes os endoscópios são câmeras em tubos longos, mas nos últimos anos a tecnologia permitiu que os médicos montassem câmeras em pequenas pílulas para reduzir o risco de complicações e desconforto.
Tanto a endoscopia quanto a colonoscopia são procedimentos não cirúrgicos que envolvem o uso de um tubo flexível com luz e câmera para examinar partes do trato digestivo. A colonoscopia é um tipo de endoscopia.
O termo “endoscopia” geralmente se refere a uma endoscopia alta (às vezes chamada de gastroscopia), um procedimento no qual um endoscópio (um tubo flexível longo com uma câmera acoplada na extremidade) é passado pela boca e garganta até o esôfago, de modo que um o médico pode visualizar o esôfago, o estômago e a parte superior do intestino delgado (duodeno).
Em uma endoscopia ultrassônica, um pequeno aparelho de ultrassom é instalado na ponta do endoscópio, o que permite que os médicos obtenham imagens mais precisas e detalhadas do que as obtidas em ultrassons externos.
Geralmente, não há necessidade de preparação específica para uma endoscopia digestiva alta, mas os médicos geralmente preferem que o estômago esteja vazio.
Quando um endoscópio é passado através do reto para o intestino grosso (cólon), o procedimento é chamado de sigmoidoscopia ou colonoscopia, dependendo de quanto do cólon é examinado.
Uma endoscopia ou colonoscopia geralmente pode ser feita em 10-30 minutos, a menos que haja complicações ou investigações adicionais com biópsias, ou seja necessária a remoção de pólipos.
Uma colonoscopia requer preparação para limpar o cólon. A maioria das preparações de colonoscopia envolve a ingestão de grandes quantidades de soluções de limpeza (como MiraLAX), juntamente com laxantes, enemas e possivelmente vários dias de uma dieta líquida clara antes do procedimento
Qual é a preparação para endoscopia versus colonoscopia?
Endoscopia
Para realizar um exame seguro e completo, o estômago deve estar vazio. O paciente provavelmente será solicitado a não comer ou beber por seis horas ou mais antes do procedimento.
Antes de agendar o procedimento, o paciente deve informar seu médico sobre quaisquer medicamentos em uso, quaisquer alergias e todos os problemas de saúde conhecidos. Essas informações ajudarão o médico a determinar se o paciente pode precisar de antibióticos antes do procedimento e quais medicamentos em potencial não devem ser usados durante o exame devido às alergias do paciente. As informações fornecerão ao indivíduo que agenda o procedimento uma oportunidade de instruir o paciente se algum dos medicamentos deve ser mantido ou ajustado antes da endoscopia.
O conhecimento de que o paciente tem algum problema de saúde importante, como doenças cardíacas ou pulmonares, alertará o médico para uma possível necessidade de atenção especial durante o procedimento.
Colonoscopia
Para que o procedimento seja completo e preciso, o cólon deve ser completamente limpo e existem várias preparações de colonoscopia diferentes. Os pacientes recebem instruções detalhadas sobre a preparação de limpeza. Em geral, isso consiste em beber um grande volume de uma solução especial de limpeza ou vários dias de uma dieta líquida clara e laxantes ou enemas antes do exame. Essas instruções devem ser seguidas exatamente como prescrito ou o procedimento pode ser insatisfatório (a visualização do revestimento do cólon pode ser obscurecida por fezes residuais), e pode ter que ser repetido, ou um teste alternativo menos preciso deve ser realizado em seu lugar .
Também podem ser dadas instruções para evitar certos alimentos por alguns dias antes do procedimento, como alimentos fibrosos, alimentos com sementes ou gelatina vermelha.
A maioria dos medicamentos deve ser continuada como de costume, mas alguns podem interferir no exame. É melhor que o colonoscopista seja informado de todos os medicamentos prescritos e de venda livre. Produtos de aspirina, anticoagulantes como varfarina (Coumadin), medicamentos para artrite, insulina e preparações de ferro são exemplos de medicamentos que podem exigir instruções especiais. O colonoscopista também deve estar ciente das alergias do paciente e de quaisquer outras doenças importantes. O colonoscopista deve ser alertado se, no passado, os pacientes necessitaram de antibióticos antes de procedimentos cirúrgicos ou odontológicos para prevenir infecções.
O que acontece durante os procedimentos de endoscopia e colonoscopia?
Endoscopia
Antes do procedimento, o médico discutirá com você por que o procedimento está sendo feito, se existem procedimentos ou exames alternativos e quais possíveis complicações podem resultar da endoscopia.
As práticas variam entre os médicos, mas o paciente pode ter a garganta pulverizada com uma solução entorpecente e provavelmente receberá medicamentos sedativos e analgésicos através de uma veia. Você ficará relaxado depois de receber este medicamento, geralmente midazolam (Versed) para sedação e fentanil para alívio da dor, e poderá até dormir. Essa forma de sedação é chamada de sedação consciente e geralmente é administrada por uma enfermeira que o acompanha durante todo o procedimento.
Você também pode ser sedado usando propofol (Diprivan) chamado "sedação profunda", que geralmente é administrado por uma enfermeira anestesista ou anestesista que monitora seus sinais vitais (pressão arterial e pulso), bem como a quantidade de oxigênio no sangue durante o procedimento. .
Depois que você é sedado deitado sobre o lado esquerdo, o videoendoscópio flexível, da espessura de um dedo mínimo, é passado pela boca até o esôfago, estômago e duodeno. Este procedimento NÃO interferirá na sua respiração. A maioria das pessoas experimenta apenas um desconforto mínimo durante o teste e muitas dormem durante todo o procedimento usando sedação consciente. A sedação profunda garante que você não sinta desconforto durante todo o procedimento.
Depois, você irá para uma área de descanso no hospital ou centro médico para deixar a medicação passar. Você deve ter alguém para levá-lo para casa, pois a medicação sedativa torna inseguro operar máquinas pesadas.
Colonoscopia
Antes da colonoscopia, os fluidos intravenosos são iniciados e o paciente é colocado em um monitor para monitoramento contínuo do ritmo cardíaco e da pressão arterial, bem como do oxigênio no sangue. Medicamentos (sedativos) geralmente são administrados através de uma linha intravenosa para que o paciente fique sonolento e relaxado e para reduzir a dor. Se necessário, o paciente pode receber doses adicionais de medicação durante o procedimento. A colonoscopia geralmente produz uma sensação de pressão, cãibras e inchaço no abdome; no entanto, com o auxílio de medicamentos, geralmente é bem tolerado e raramente causa dor intensa.
Os pacientes deitarão de lado ou de costas enquanto o colonoscópio avança lentamente. Uma vez que a ponta do cólon (ceco) ou a última porção do intestino delgado (íleo terminal) é alcançada, o colonoscópio é retirado lentamente e o revestimento do cólon é cuidadosamente examinado. A colonoscopia geralmente leva de 15 a 60 minutos. Se todo o cólon, por algum motivo, não puder ser visualizado, o médico pode decidir tentar a colonoscopia novamente em uma data posterior com ou sem uma preparação intestinal diferente ou pode decidir solicitar uma radiografia ou TC do cólon.
Se uma área anormal precisar ser melhor avaliada, um fórceps de biópsia pode ser passado por um canal no colonoscópio e uma biópsia (uma amostra do tecido) pode ser obtida. A biópsia é submetida ao laboratório de patologia para exame ao microscópio por um patologista. Se houver suspeita de infecção, uma biópsia pode ser obtida para cultura de bactérias (e ocasionalmente vírus ou fungos) ou exame microscópico para parasitas. Se a colonoscopia for realizada por causa de sangramento, o local do sangramento pode ser identificado, amostras de tecido obtidas (se necessário) e o sangramento controlado por vários meios. Se houver pólipos (crescimentos benignos que podem se tornar cancerosos), eles quase sempre podem ser removidos através do colonoscópio. A remoção desses pólipos é um importante método de prevenção do câncer de cólon e reto, embora a grande maioria dos pólipos seja benigna e não se torne cancerosa. Nenhum desses procedimentos adicionais normalmente produz dor. As biópsias são feitas por muitas razões e não significam necessariamente que há suspeita de câncer.
Quais são os riscos da colonoscopia e endoscopia?
Endoscopia
A endoscopia é um procedimento seguro e quando realizado por um médico com treinamento especializado nestes procedimentos, as complicações são extremamente raras. Eles podem incluir irritação localizada da veia onde o medicamento foi administrado, reação ao medicamento ou sedativos usados, complicações de doenças cardíacas, pulmonares ou hepáticas pré-existentes, sangramento pode ocorrer no local de uma biópsia ou remoção de um pólipo. que, se ocorrer, é quase sempre menor e raramente requer transfusões ou cirurgia). Complicações maiores, como perfuração (perfuração no esôfago, estômago ou duodeno) são raras, mas geralmente requerem reparo cirúrgico.
Colonoscopia
As complicações da colonoscopia são raras e geralmente menores quando realizadas por médicos especialmente treinados e experientes em colonoscopia.
O sangramento pode ocorrer no local da biópsia ou remoção dos pólipos, mas o sangramento geralmente é menor e autolimitado ou pode ser controlado pelo colonoscópio. É bastante incomum exigir transfusões ou cirurgia para sangramento pós-colonoscopia. Uma complicação ainda menos comum é uma perfuração ou um rasgo na parede do cólon, mas mesmo essas perfurações podem não exigir cirurgia.
Outras complicações potenciais são reações aos sedativos usados, irritação localizada na veia onde os medicamentos foram injetados (deixando um nódulo sensível que dura um ou dois dias) ou complicações de doenças cardíacas ou pulmonares existentes. A incidência de todas essas complicações juntas é inferior a 1%.
Embora essas complicações sejam raras, é importante que os pacientes reconheçam os sinais precoces de uma complicação para que possam retornar ao médico ou a uma sala de emergência. O colonoscopista que realizou a colonoscopia deve ser contatado se um paciente notar dor abdominal intensa, sangramento retal de mais de meia xícara ou febre e calafrios.
A colonoscopia é o melhor método disponível para detectar, diagnosticar e tratar anormalidades no cólon. As alternativas à colonoscopia são bastante limitadas. O enema de bário é um teste menos preciso realizado com raios-X. Ele perde anormalidades com mais frequência do que a colonoscopia e, se uma anormalidade for encontrada, uma colonoscopia ainda pode ser necessária para biópsia ou remoção da anormalidade. Às vezes, uma anormalidade ou lesão detectada com um enema de bário é, na verdade, fezes ou comida residual em um cólon mal limpo. A colonoscopia pode então ser necessária para esclarecer a natureza da lesão. A sigmoidoscopia flexível é um exame limitado que usa um colonoscópio mais curto e examina apenas o último terço do cólon.
Os pacientes serão mantidos em uma área de observação por uma ou duas horas após a colonoscopia até que os efeitos dos medicamentos que foram administrados desapareçam. Se os pacientes receberam sedativos antes ou durante a colonoscopia, eles podem não dirigir, mesmo que se sintam alertas. Caso os pacientes tenham alguma cólica ou inchaço, isso pode ser aliviado rapidamente com a passagem do gás, e eles devem poder comer ao voltar para casa.
Após a remoção de pólipos ou outras manipulações, a dieta ou as atividades dos pacientes podem ser restringidas por um breve período de tempo.
Quando receberei os resultados de uma endoscopia x colonoscopia?
Endoscopia
Na maioria das circunstâncias, o médico examinador informará o paciente sobre os resultados do teste ou os achados prováveis antes da alta da área de recuperação. Os resultados das biópsias ou citologia costumam demorar de 72 a 96 horas e o médico só pode dar ao paciente um diagnóstico presuntivo até o definitivo, após o exame microscópico das biópsias.
Colonoscopia
Antes da saída do paciente da unidade coloscópica, os achados podem ser discutidos com o paciente. No entanto, às vezes, um diagnóstico definitivo pode ter que esperar por uma análise microscópica das amostras de biópsia, o que geralmente leva alguns dias.
 Às vezes os endoscópios são câmeras em tubos longos, mas nos últimos anos a tecnologia permitiu que os médicos montassem câmeras em pequenas pílulas para reduzir o risco de complicações e desconforto.
Às vezes os endoscópios são câmeras em tubos longos, mas nos últimos anos a tecnologia permitiu que os médicos montassem câmeras em pequenas pílulas para reduzir o risco de complicações e desconforto. 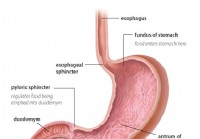 Gastroparesia diabética
A gastroparesia diabética é definida como falta de motilidade do estômago devido à falta de respostas sensoriais ou funções efetoras do sistema nervoso que inerva o estômago. A função motora gastroin
Gastroparesia diabética
A gastroparesia diabética é definida como falta de motilidade do estômago devido à falta de respostas sensoriais ou funções efetoras do sistema nervoso que inerva o estômago. A função motora gastroin
 constipação
Uma mulher se senta no vaso sanitário enquanto sofre de constipação. Que fatos devo saber sobre constipação? Qual é a definição médica de constipação? A constipação é definida clinicamente como men
constipação
Uma mulher se senta no vaso sanitário enquanto sofre de constipação. Que fatos devo saber sobre constipação? Qual é a definição médica de constipação? A constipação é definida clinicamente como men
 Terapia cognitivo-comportamental (TCC) para aliviar os sintomas da SII
A psicoterapia pode ser muito eficaz no tratamento de uma ampla gama de problemas, sejam eles físicos, emocionais ou comportamentais. Um tipo particular de psicoterapia, a terapia cognitivo-comportame
Terapia cognitivo-comportamental (TCC) para aliviar os sintomas da SII
A psicoterapia pode ser muito eficaz no tratamento de uma ampla gama de problemas, sejam eles físicos, emocionais ou comportamentais. Um tipo particular de psicoterapia, a terapia cognitivo-comportame