Die primär biliäre Zirrhose (PBC) ist eine fortschreitende Erkrankung der Leber, die durch eine Ansammlung von Galle in der Leber (Cholestase) verursacht wird, die zu einer Schädigung der kleinen Gallengänge führt, die die Galle aus der Leber ableiten. Im Laufe der Zeit zerstört dieser Druckaufbau die Gallenwege, was zu einer Schädigung der Leberzellen führt. Wenn die Krankheit fortschreitet und genügend Leberzellen absterben, kommt es zu Zirrhose und Leberversagen.
Galle wird in der Leber hergestellt und dann durch die Gallengänge zur Gallenblase und zum Darm transportiert, wo sie hilft, Fette und fettlösliche Vitamine (A, D, E, K) zu verdauen. Wenn die Galle nicht aus der Leber abgelassen werden kann, verursacht sie eine Entzündung, die zum Zelltod führt. Narbengewebe ersetzt nach und nach die Bereiche der geschädigten Leber und dann kann der Körper die notwendigen Funktionen nicht ausführen.
Die Ursache der PBC ist unbekannt. Es handelt sich höchstwahrscheinlich um eine Autoimmunerkrankung, bei der das körpereigene Immunsystem seine eigenen Zellen angreift. Bei dieser Krankheit werden die Gallengänge angegriffen und zerstört.
Bis zu einem Viertel der Patienten mit primärer biliärer Zirrhose sind asymptomatisch, d. h. sie haben zum Zeitpunkt der Diagnose keine Symptome und die Krankheit wird zufällig aufgrund abnormaler Leberbluttests entdeckt.
Die häufigsten Anfangssymptome sind Müdigkeit oder ein Gefühl von ungewöhnlicher Müdigkeit und juckende Haut. Aufgrund des starken Juckreizes und Kratzens kann die Haut an einigen Stellen dunkler und verfärbt werden. Die Person kann auch über Mund- und Augentrockenheit klagen.
Da eine Leberentzündung vorliegen kann, können bei manchen Menschen Bauchschmerzen im rechten oberen Quadranten auftreten, wo sich die Leber befindet.
Wenn die Leberschädigung fortschreitet, können sich die Symptome einer Leberzirrhose entwickeln. Dazu gehören Muskelschwund, Aszites (Schwellung des Bauches aufgrund von Flüssigkeitsansammlungen), Beinschwellungen, Gelbsucht (Gelbfärbung der Haut) und Verwirrtheit.
Die Diagnose einer primär biliären Zirrhose wird erwogen, wenn der Arzt aufgrund der Anamnese und der körperlichen Untersuchung vermutet, dass eine Leberentzündung vorliegen könnte. Anfänglich können einige Symptome wie Juckreiz oder Müdigkeit auftreten, die als Orientierungshilfe für weitere Tests dienen
Die Diagnose kann zufällig gestellt werden, wenn bei routinemäßigen Blutuntersuchungen, die aus einem anderen Grund entnommen wurden, abnormale Leberfunktionen festgestellt werden. Leberfunktionstests umfassen AST (Aspartat-Aminotransferase), ALT (Alanin-Aminotransferase), GGT (Gamma-Glutamyl-Transpeptidase), alkalische Phosphatase und Bilirubin. Blutspiegel neigen dazu, bei Lebererkrankungen erhöht zu werden, und sie können je nach der zugrunde liegenden Ursache der Entzündung in bestimmten Mustern ansteigen.
Sobald die Diagnose vermutet wird, wird normalerweise ein Bluttest durchgeführt, um nach antimitochondrialen Antikörpern (AMA) zu suchen. Dies ist bei über 90 % der Patienten mit PBC positiv.
Andere Blutuntersuchungen können in Betracht gezogen werden, einschließlich eines vollständigen Blutbildes (CBC) und des Cholesterinspiegels.
Die Bildgebung des Abdomens durch Ultraschall, CT oder MRT wird oft in Betracht gezogen, um nach strukturellen Veränderungen in der Leber zu suchen und nach Tumoren zu suchen.
Eine Leberbiopsie, bei der eine dünne Nadel durch die Haut eingeführt wird, um ein Stück Lebergewebe zu entnehmen, kann helfen, die Diagnose zu bestätigen. Dieses Gewebe wird von einem Pathologen unter einem Mikroskop untersucht, um nach Veränderungen zu suchen, die mit PBC übereinstimmen. Es ist auch nützlich, um die Krankheit einzustufen und ihren Schweregrad zum Zeitpunkt der Diagnose zu bestimmen.
Die einzige "Heilung" für primäre biliäre Zirrhose ist eine Lebertransplantation, aber sie wird nur dann als Behandlungsoption in Betracht gezogen, wenn andere, weniger aggressive Behandlungen versagt haben und der Patient ein Leberversagen entwickelt.
Ursodiol (Actigal) oder Ursodeoxycholsäure (UDCA) ist die Erstlinienbehandlung für PBC. Es hilft der Leber, Galle in die Gallenblase und den Darm zu transportieren, um eine Cholestase zu verhindern.
Abhängig von der Schwere der Erkrankung können Medikamente zur Immunsuppression verschrieben werden, einschließlich Methotrexat (Rheumatrex, Trexall), Cyclosporin und Prednison.
Juckreiz kann intensiv und schwer zu kontrollieren sein. Antihistaminika wie Diphenhydramin (Benadryl) können hilfreich sein, aber andere Medikamente können in Betracht gezogen werden, einschließlich Cholestyramin (Questran, Questran Light), das hilft, Galle zu binden und den Juckreiz zu verringern, der mit erhöhten Bilirubinspiegeln im Blut verbunden ist.
Komplikationen von PBC müssen behandelt werden. Dazu gehören Zirrhose, portale Hypertension, gastrointestinale Blutungen, Osteoporose und Vitaminmangel.
Die Komplikationen der primär biliären Zirrhose entwickeln sich, wenn die Funktionsfähigkeit der Leber abnimmt. Zirrhose beschreibt Lebervernarbung und -versagen. Die Leber ist verantwortlich für die Verdauung von Nahrung, die Produktion von Proteinen, Blutgerinnungsfaktoren und Enzymen, die bei der Verdauung von Nahrung helfen. Einige Komplikationen umfassen die folgenden:
Aszites: Flüssigkeitsansammlung im Bauch, die auftritt, weil die Leber nicht genug Albumin produzieren kann, ein Protein, das hilft, Flüssigkeit in den Blutgefäßen zu halten. Aszitesflüssigkeit ist anfällig für Infektionen und einen Zustand, der als spontane bakterielle Peritonitis bezeichnet wird (Peritoneum =Beutel, der die Bauchorgane enthält + itis =Entzündung)
Ödem :Es kann zu Schwellungen der Beine kommen, wiederum aufgrund des verminderten Albuminspiegels im Körper
Leichte Blutergüsse oder Blutungen: Die Leber ist für die Produktion von Blutgerinnungsfaktoren verantwortlich. Ohne ausreichende Versorgung besteht ein erhöhtes Blutungsrisiko. Patienten können aufgrund einer vergrößerten Milz eine niedrige Blutplättchenzahl haben, was zu leichten Blutergüssen führt.
Hepatische Enzephalopathie :Die Leber hilft auch dabei, Abfallprodukte aus dem Blutkreislauf zu entfernen. Ammoniak ist das chemische Abfallprodukt des Eiweißstoffwechsels und der Körper benötigt eine gesunde Leber, um es zu verstoffwechseln. Wenn der Ammoniakspiegel ansteigt, können Verwirrtheit und Lethargie (Enzephalopathie) auftreten.
PHypertonie: Ein Anstieg des Drucks in der Leber kann Durchblutungsstörungen verursachen, die zu portaler Hypertonie führen. Dies kann den Blutfluss aus anderen Organen unterstützen und Splenomegalie, eine vergrößerte Milz und Krampfadern sowie geschwollene Venen verursachen, insbesondere in der Speiseröhre und im Magen, die zu Blutungen führen können.
Osteoporose: PBC wird auch durch Osteoporose, Schwierigkeiten bei der Aufnahme von Nährstoffen wie fettlöslichem Vitamin D und Kalzium, aus dem Darm erschwert.
Krebs: Einige Studien zeigen, dass Patienten mit PBC ein erhöhtes Risiko für hepatozelluläres Karzinom haben.
Da die Ursache der Krankheit nicht bekannt ist, ist es nicht möglich, PBC zu verhindern. Medikamente können jedoch das Fortschreiten der Krankheit verlangsamen und die Symptome kontrollieren.
Sollte eine Person PBC entwickeln, sollten alle Anstrengungen unternommen werden, um weitere potenzielle Schäden zu verhindern. Dies kann die Einschränkung des Alkoholkonsums, die Vermeidung der Verwendung von Medikamenten, die Paracetamol (Tylenol, Panadol) und cholesterinsenkende Mittel enthalten, umfassen.
PBC ist eine fortschreitende Krankheit, die kontrolliert, aber nicht geheilt werden kann. Die Prognose hängt von einer Vielzahl von Faktoren ab, darunter, ob der Patient Symptome (insbesondere Müdigkeit), Anomalien der Leberfunktionstests hat und ob der Patient sich einer medikamentösen Behandlung unterzogen hat oder eine Lebertransplantation benötigt wurde.
Fortschritte in der Behandlung haben die Lebenserwartung in den letzten Jahren verlängert. Die durchschnittliche Überlebenszeit von der Diagnose für einen asymptomatischen Patienten mit PBC beträgt 16 Jahre, während die von Patienten mit Symptomen 7 1/2 Jahre beträgt.
 Ist Zenkers Divertikel tödlich?
Ist Zenkers Divertikel tödlich?
 Starkes Mikrobiom im frühen Leben in Verbindung mit weniger Atemwegsinfektionen
Starkes Mikrobiom im frühen Leben in Verbindung mit weniger Atemwegsinfektionen
 Veränderungen der Darmbakterien beeinflussen die Ergebnisse der Lupus-Behandlung in der Schwangerschaft
Veränderungen der Darmbakterien beeinflussen die Ergebnisse der Lupus-Behandlung in der Schwangerschaft
 Antioxidantien in der Nahrung können das Darmkrebsrisiko erhöhen.
Antioxidantien in der Nahrung können das Darmkrebsrisiko erhöhen.
 Marketing OKd für ein Gerät zur Reduzierung von IBS-Symptomen bei Jugendlichen
Marketing OKd für ein Gerät zur Reduzierung von IBS-Symptomen bei Jugendlichen
 Wie man Übelkeit und Erbrechen loswird
Wie man Übelkeit und Erbrechen loswird
 Wo spüren Sie einen Reizdarm?
Das Reizdarmsyndrom (IBS) beeinträchtigt die Darmfunktion mit Symptomen wie Bauchschmerzen oder -beschwerden, die sich wie Bauchschmerzen anfühlen können Krämpfe. Das Reizdarmsyndrom (IBS) ist eine
Wo spüren Sie einen Reizdarm?
Das Reizdarmsyndrom (IBS) beeinträchtigt die Darmfunktion mit Symptomen wie Bauchschmerzen oder -beschwerden, die sich wie Bauchschmerzen anfühlen können Krämpfe. Das Reizdarmsyndrom (IBS) ist eine
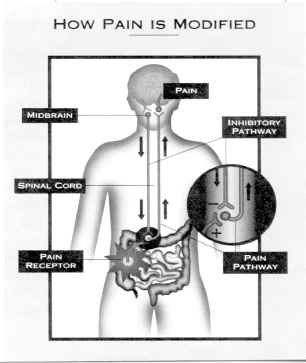 Zentral vermitteltes Bauchschmerzsyndrom
Menschen mit funktionellen Magen-Darm-Erkrankungen (GI) können eine Vielzahl von Symptomen haben, die von schmerzlosem Durchfall oder Verstopfung bis hin zu Schmerzen im Zusammenhang mit Durchfall und
Zentral vermitteltes Bauchschmerzsyndrom
Menschen mit funktionellen Magen-Darm-Erkrankungen (GI) können eine Vielzahl von Symptomen haben, die von schmerzlosem Durchfall oder Verstopfung bis hin zu Schmerzen im Zusammenhang mit Durchfall und
 Divertikelkrankheit
Divertikelkrankheit und Divertikulose sind austauschbare Begriffe, die das Vorhandensein von Divertikeln im Dickdarm (Kolon) bedeuten. Divertikel sind kleine sackartige Ausstülpungen des Dickdarms, di
Divertikelkrankheit
Divertikelkrankheit und Divertikulose sind austauschbare Begriffe, die das Vorhandensein von Divertikeln im Dickdarm (Kolon) bedeuten. Divertikel sind kleine sackartige Ausstülpungen des Dickdarms, di