Povezava med črevesnih hormonov in homeostaze glukoze po bariatrične kirurgije
Abstract diabetes
boleznijo tipa 2 (T2D) se pojavlja kot svetovni problem javnega zdravja in je v glavnem povezana s povečano pojavnost debelosti. Bariatrična kirurgija trenutno velja za najbolj učinkovita pri zdravljenju hudo debelih bolnikih. Po bariatrične kirurgije so bolniki T2D pokazale pomembno izboljšanje urejenosti glikemije, še preden znatno izgubo telesne teže in pogosto prekinitvi zdravil za obvladovanje sladkorne bolezni. Osrednji vlogo enteroendokrine celice iz epitelija gastrointestinalnega trakta je razmišljal v tej pooperacijske pojav. Te celice proizvajajo in izločajo polipeptidov - gut hormonov -, ki so povezane z regulacijo vnosa energije in homeostaze glukoze z modulacijo perifernih ciljnih organov, vključno trebušne slinavke. Ta članek preučuje in razpravlja biološkega delovanja črevesja hormonov grelina, holecistokinin, inkretini, enteroglucagon in peptid YY, ki so bile pred kratkim opredeljene kot potencialne kandidatke za mediatorjev glikemičnega nadzora po bariatrična operacija. Skratka, trenutni podatki okrepili hipotezo, da se T2D vrnitev po bariatrične kirurgije lahko povezano z glikemičnim homeostaze iz črevesa razvil.
Ključne besede
sladkorno boleznijo tipa 2 Debelost Bariatric kirurgija Gut hormonov Enteroendokrina Celica homeostaze glukoze Uvod
Type diabetes 2 boleznijo (T2D) in debelost sta večjih in bolj pogosti globalne zdravstvene težave [4/1], ki so pogosto povezani med seboj. Ta odnos vključuje dve glavni pomanjkljivosti: odpornost na insulin (tj, zmanjšano sposobnost inzulina za spodbujanje privzema glukoze v insulina odvisno tkiv in zatiranje endogenega sproščanja glukoze, predvsem jeter) in β celic disfunkcijo povzroča zmanjšanje izločanja inzulina [5]. Sistemska inzulinske rezistence debelosti lahko sproži predvsem v maščobnem tkivu. vnetje tkiva-makrofagov posredovane je temeljni mehanizem disfunkcije v maščobnem tkivu. Maščobno tkivo lahko komunicirajo z jetri in drugih organih, kot so mišice in trebušne slinavke, in sproščanje vnetnih citokinov, ki vodijo k zmanjšanju občutljivosti za insulin [6].
Intervencijske programe za spodbujanje zdravega načina življenja, kot so prehranske terapije, telesne vaje in zdravljenje z zdravili, so v veliki meri uporabljajo v različnih kombinacijah za boj proti debelosti. Žal z zelo redkimi izjemami, izguba teže, je običajno precej skromna, zlasti v zelo debelih oseb [5, 7, 8]. Bariatrična kirurgija je vedno bolj priznana kot učinkovita metoda zdravljenja zelo debelih bolnikov (indeks telesne mase [BMI] ≥40 kg /m
2) in /ali bolniki s stopnjo II debelosti (ITM ≥35) za doseganje remisije z debelostjo povezana drugih bolezni, vključno T2D [9-11].
Obstaja veliko različnih kirurških posegov, katerih cilj izguba telesne teže v zelo debelih bolnikih, in jih je mogoče opredeliti kot tehnik restrictives (npr zmanjšanje želodca obsega, kot je AGB in SG), malabsorptives (npr črevesne bypass, kot DJB), ali mešano (kombinacija omejevalnih in malabsorptive tehnik, kot so BPD, BPD-DS in RYGB), v tabeli 1.Table 1 bariatrične kirurgije, kot sledi: v glavnem vrste in opisi
Načelo
Tip
Opis
za omejeno
Nastavljiva želodčni trak (AGB)
vključuje napihljivo bend, ki je dan po zgornji del želodca, ki ustvarja majhen želodec vrečko nad pasu, in preostali del trebuha pod pas. Velikost odprtine želodcu lahko nastavite tako, da izpolnite napihljivo bend s sterilno fiziološko raztopino, ki se dovaja skozi vrata, ki je pod kožo [12].
Sleeve želodca (SG)
znan tudi kot vertikalni želodca. Postopek odstrani želodca ocesno ozadje in telo, pri čemer želodčni cev ob manjši krivulje [13].
Malabsorptive
Duodenojejunal bypass (DJB)
pilorus je ohranjena in dolžina biliopancreatic uda je 70 cm iz vezi z Treitz. Roux ud je dolga 100 cm. Dvanajstniku in jejunum zaobidejo za pretok hranil. Ta tehnika je trenutno eksperimentalni postopek [9, 14, 15] Mešani
Biliopancreatic preusmeritev.
(BPD)
Ta tehnika je sestavljena iz zmanjšanja želodca vrečke (70 ± 10 ml), živilskega uda sestavljajo 400 cm, skupne delom 100 cm, in biliopancreatic okončine, preostali del tankega črevesja [16].
biliopancreatic preusmerjanja z dvanajstnika stikalom (BPD-DS)
prilagajanje od biliopancreatic preusmeritve. je postopek z dvema komponentama. Prvi, manjši, cevasto želodec vrečka je ustvarjen z odstranitvijo 70% deleža v želodcu, je zelo podoben rokav želodca. Nato se velik del tankega črevesa obiti [12, 17-19].
Roux-en-Y želodčni bypass (RYGB)
Sestavljen pri zmanjševanju želodčni rezervoarja hrane (s kapaciteto 30 50 ml) in izključuje prehod hranil skozi preostale želodcem, in bližnji jejunumu, pri izoliranem Y-oblikovanega jejunal zanke čemer prišitih majhnega želodcu meha [20, 21].
Predvsem glikemični homeostaze potem bariatrična kirurgija je odvisna od vrste kirurške tehnike uporabljajo. Po omejevalnih postopkov, glikemični homeostaza traja dlje, da vzpostavi in je v veliki meri povezano z izgubo teže [15], medtem ko je v celoti T2D odpust opazili v nekaj dneh ali nekaj tednih [10, 22, 23], po malabsorptive ali mešani kirurški postopki [24], še preden izguba teže znatno poteka. Trenutno se Roux-en-Y želodčni bypass (RYGB) šteje zlati standard tehniko izmed postopkov bariatrična kirurgije [11, 20, 21].
Manj remisije T2D z uporabo omejevalno kirurške tehnike, kot so AGB je 48%, v primerjavi z 84% po RYGB. Hipoglikemično učinki malabsorptive ali mešanih kirurškimi posegi zdi, ni odvisna samo od izgube telesne teže [25-28].
Prebavnem traktu je zelo pomembno za nadzor energijske homeostaze. Enteroendokrina Celica iz prevleke epitela dihala proizvodov prebavil in izločajo polipeptidov, ki lahko aktivirajo nevronskih vezij, ki v zameno, sporočijo perifernih organov, vključno z jetri, mišičnega tkiva, maščobnega tkiva in v Langerhansovih otočkih trebušne slinavke. S takimi lastnostmi, lahko ti hormoni igrajo pomembno vlogo pri nadzoru živil in glikemične homeostaze [6, 14, 29-32].
Razložiti zgodnje odpuščanje T2D po bariatrične kirurgije, smo pred kratkim pregledali hipoteze, ki predlagajo, da se pojavijo anatomske spremembe od malabsorptive postopkov z metabolnih sprememb tankega črevesa [29]. Tukaj smo razpravljali dokaze, ki povezuje te presnovne spremembe biološkega delovanja črevesnih hormonov, kot so ghrelin, holecistokinin, inkretini, enteroglucagon in peptid YY, ki so bile pred kratkim opredeljene kot potencialne kandidatke za indukcijo glikemije po bariatrične kirurgije, krepitev pojem "presnove operacijo" [30].
Obstajata dve v glavnem hipoteze o mehanizmih T2D odpust po bariatrična operacija. Oba vključujejo spremembe v črevesni hormonov:. Epigastru hipotezo in foregut hipotezo [29]
epigastru hipotezo Cummings et al predlagano. [31] kažejo, da je proizvodnja insulinotropni črevesno hormonov, kot GLP-1 in PYY so stimulirani ko hranila pridejo neposredno na distalnem črevesu, ki prispevajo k vračanje hiperglikemije, celo v odsotnosti želodca omejitve.
po drugi strani pa foregut hipotez s Rubino predlagal, et al. [33] predlagal, da pri občutljivih posameznikih, kirurški odklon proksimalnega črevesja zavira sproščanje Dijabetogena signalov, kot GIP, ki sproščanje lahko povzročene zaradi prisotnosti hrane v dvanajsternik. Ko hrana ustavi teče skozi dvanajstniku in proksimalni jejunumu po RYGB to /ta faktor (-e), ki se imenuje "anti-inkretina" je /so inhibiran. Zato je nadzor glikemije prispeva k T2D remisson. GIP zdi, da ima dvojno funkcijo v zvezi z nadzorom glikemije; da je sposobna zmanjšati glikemije (insulinotropni učinek), vendar je prav tako sposobna povečati glikemije (glucagonotropic učinek). Pri bolnikih T2D, GIP ima manj insulinotropnim moči, obnaša predvsem kot glucagonotropic hormona pri teh bolnikih [34, 35]. Zato je bila ta hipoteza velja velikega znanstvenega pomena, vendar je njena veljavnost je treba še potrditi. Glej v tabeli 2 so nekateri predvsem študije, ki vplivajo spremembe v črevesnih hormonov po drugačni kirurški techniques.Table 2 Povzetek glavnih sprememb v črevesni hormonov po bariatrične kirurgije * [13] [16] [36] - [40]
Post ghrelin
ghrelin (PP)
Post CCK
CCK (PP)
Post GLP-1
GLP-1 (PP)
Post GIP
GIP (PP)
Post OXM
OXM (PP)
Post PYY
PYY (PP)
AGB
↔ ↑
↔
Ø
Ø
↔
↔
↔
↔
Ø
Ø
↔
↔
SG
↓
↓
↔
↑
↔
↑
Ø
Ø
Ø
Ø
↔ ↑ ↓
↑
BPD
↔ ↑
↔
Ø
Ø
↔ ↑
↑
↓
↓
Ø
Ø
↑
↑ Ø
BPD-DS
↓
Ø
Ø
Ø
Ø
Ø
Ø
Ø
Ø
Ø
↑
↑
RYGB
↔ ↑ ↓
↔ ↓
↔
↑
↔
↑
↔
↔
↔
↑
↔
↑
Legenda - * Dokazi so bili pridobljeni iz človeških in živalskih objavljenih študij. Študije so bile ugotovljene o črevesnih hormonov in DJB. Kratice
- AGB
Nastavljiv želodca Band, VBG
Vertical povezanem Gastroplasty, SG
rokav želodca, JB
Jejunoileal obvoznice, DJB
Duodenojejunal obvoznice, BPD
Biliopancreatic preusmeritev, BPD -DS
Biliopancreatic Protipravno z dvanajstniku Switch, RYGB
Roux-en-Y želodčni bypass. ↔: Ni bistvenih sprememb v večini študij; ↑: Znatno se je v večini študij; ↓: Znatno se je v večini študij; Ø: Študij za ta parameter; PP: po obroku; CCK: holecistokinin; GLP-1: glukagonu podobnega peptida-1; GIP: glukoze odvisni insulinotropni polipeptid; OXM: oksintomodulina; PYY. Peptida YY PODJETJA
Povzeto po: [36]
ghrelin
ghrelin je trenutno edini znani črevesne hormone z orexigenic funkcij [41].. To kislino protein 28-amino izhaja iz predhodnega proghrelin. Grelina se sintetizira predvsem celic želodca X /A in tanko črevo, v manjši meri, ki temelji na večji razdalji od pilorus. Grelina doživlja edinstveno posttranslacijsko aciliranje v kateri je serinski ostanek 3 kovalentno povezan z oktanojske kisline, da se tvori acilna-grelina. To aciliranju je potrebno za grelina za priključitev na izločanje rastnega hormona-receptor (GHS-R) in prehaja krvno-možgansko pregrado [42]. V hipotalamusu, koncentracija grelina naraste med postom in pred obroki spodbuja apetit in prebavo, izločanje [9, 41, 43, 44]. Eksperimentalno je kronična uporaba ghrelin povzroča hiperfagija in povečuje debelosti [9].
Homeostaze glukoze vpliva tudi ghrelin. Grelina lahko poveča koncentracijo glukoze v plazmi preko spodbujanja insulina boja proti regulativni hormona glukagona, zatreti inzulina, ki povzroča preobčutljivost hormon adiponektina, ki blokira jetrni signal insulina na ravni fosfoinozitidnih 3-kinazo in zavira izločanje insulina [9]. Grelina poveča izločanje glukagona v trebušne slinavke in vitro, ampak ali se to zgodi in vivo je še vedno neznano [45].
Študije so pokazale, da inaktivacijo pred proghrelin gena v vitke podganah zmanjšuje nivo tešče glikemije in endogene produkcija glukoze in povečuje raven inzulina glukoze stimulirane v primerjavi z divjim tipom podgan. Ti podatki kažejo, da je meja ghrelin glukoneogeneze in sintezo glikogena, posredovane z insulinom [45]. Poleg tega je zatiranje ghrelin v ob
/ob
podgana modelih sladkorne bolezni zmanjša glikemije na tešče inzulina in izboljša toleranco za glukozo [43, 45, 46].
Pri človeku je plazemska koncentracija ghrelin je obratno povezana s stopnjo debelosti in sprememb v BMI in telesne teže. Debeli posamezniki imajo nižjo kroži raven ghrelin, čeprav je ta stopnja poveča, če ti posamezniki opravijo-prehrana povzroča izgubo teže [9, 46]. Učinek bariatric operacijo na plazemske koncentracije ghrelin sporna. Povečanje ghrelin se pričakuje pri izgubi teže, ampak je tudi upoštevati to povečanje ne vedno pride, in znižanje ravni grelina v plazmi [17, 45]. Ti očitno paradoksne ugotovitve je mogoče pojasniti z uporabo različnih kirurških tehnik.
Največja koncentracija grelina pojavi v želodčni fundusa. Njegova proizvodnja se zmanjšuje, če je to področje prekinjena, saj se lahko pojavijo po bariatrične kirurgije vključuje proksimalno želodca resekcijo. Plazma grelina je tudi bistveno zmanjšalo po RYGB, čeprav se povečuje pri debelih posameznikih, ki so doživeli podobno raven izgube, prehrana povzroča teže. Trajno pomanjkanje hrane v želodcu in dvanajstniku v okviru želodčnega obvoda lahko povzroči kontinuirano stimulatorne signala, da inhibira grelina, prednost pri hujšanju po operaciji [47]. Po drugi strani pa je plazemska koncentracija ghrelin je visoka po postopkih, ki zapustijo želodca ocesno ozadje in vagalne živec nedotaknjen, kot po nastavljivo želodčni implantaciji pasu. Vendar, če je majhna količina za proizvodnjo ghrelin tkivo ostane po operaciji, postoperativni plazemska koncentracija ghrelin ne sme spreminjati [17, 48]. Glede na fiziološke lastnosti ghrelin, zmanjšanje koncentracije v plazmi po operaciji lahko igra pomembno vlogo pri posredovanju hujšanje in koristnih presnovnih učinkov bariatrične kirurgije [9].
Nedavno švicarski multicentrična randomizirana študija [49] v primerjavi pri 217 debelih bolnikih, dve kirurške tehnike: RYGB (n: 110), mešana tehnika, in laparoskopski rokav želodca ((LSG) n: 107) restriktivna tehniko. Ni bilo razlike v indeksu telesne mase (ITM), starosti, drugih bolezni in napaja vedenja med skupinami. Povprečni operativni čas je krajši za LSG kot za RYGB. Zapleti (< 30 dni) je imela tendenco, da pride bolj pogosto v RYGB kot LSG (p = 0,067). Vendar je razlika resnih zapletov ni bila statistično pomembna (p = 0,21). izguba telesne teže je bila v obeh skupinah podobna po enem letu operacijo (p = 0,2). So avtorji zaključili, da bi bilo mogoče LSG opraviti v krajšem času, kot RYGB in imajo trend v smeri manj zapletov kot RYGB. Obe tehniki pokazala podobno učinkovitost pri izgubi teže telesa in izboljšanje pridruženih drugih bolezni, razen za gastroezofagealni refluks, bolje rešiti po RYGB. To opozarja, da je bila T2D učinkovito zdraviti z obeh tehnikah za kirurgijo, brez razlik med njimi [49].
SG izboljša presnovo glukoze čim učinkoviteje RYGB. Osnovni mehanizem še vedno ni jasno, vendar Zhang W. et al [50] hipotezo, da bi se grelina hormon, ki sodeluje v tem mehanizmu. Neaktivna grelina (des acil grelina) se aktivira s acilne ghrelin v želodcu preko delovanja ghrelin O
-acyltransferase encim (koze) - aktivne oblike ghrelin. Zaviranje KOZE dejavnosti so lahko posledica SG tehnike. Poleg tega lahko grelina doseže svoj orexigenic ukrepe s posebnim modulacijo Sirtuin1 (SIRT1) /p53 in AMP-Actived protein kinaze (AMPK) poti, ki povečujejo povezanih z agouti protein (AgRP) in nevropeptid Y (NPY) izražanja v hipotalamus ločni jedro (ARC). Grelina sproži skokovit porast na hipotalamus uredbe cilja sesalca rapamicin signalne poti (mTOR) [51]. Tam je recipročna interakcija med mTOR poti in grelina /Goat osi. Po SG, se zmanjša vnos hrane nakazala kot periferna negativno energetsko bilanco, z inhibicijo posledično mTOR dejavnosti. To bi spodbudila želodca ghrelin proizvodnjo in izločanje in uživanja hrane signalizacijo v hipotalamusu. Vendar želodec ne more tej situaciji, saj proizvaja ghrelin X /A celični volumen znatno zmanjša SG.
Martins L et al, [51], so pokazale, da osrednja zaviranje mTOR signalne z rapamicin zmanjšal orexigenic delovanje ghrelin in normalizirana mRNA izražanja NPY in AgRP kot tudi njenih glavnih navzdol transkripcijskih faktorjev, to je vezava na beljakovine cAMP odzivni element beljakovin (pCREB) in forkhead okno O1 (FoxO1 skupaj in fosforilirata). Skratka, aktivacija mTOR je hipotalamus, predvsem ARC-nahaja, akcijski mehanizem posredovanja ghrelin na hranjenje z večjo AgRP in NPY genske ekspresije. Zdi se, da je posrednik zaužite hrane, potencialno pomembni za razumevanje in zdravljenje debelosti aktiviranje hipotalamus mTOR signalizacijo. Zato je aktivnost navzdol uredba GOAT sproži aktivacijo mTOR. Izločanje insulina glukoza inducirane je mogoče izboljšati in reševanje T2D dosežen [50, 51].
Holecistokinin
holecistokinin (CCK) deluje pod nadzorom sitosti, vezikularne krčenje, trebušne slinavke in izločanje želodčne kisline, in homeostaze glukoze. CCK peptid proizvajajo celice I prisotni predvsem na dvanajstniku in jejunumu in se izloča kot odgovor na hranil v črevesnem lumnu, predvsem lipidov in proteinov [43, 52]. Ravni CCK hitro poveča in maksimalno 15 minut po obroku [53]. CCK ima dva glavna receptorje, CCK1R in CCK2R. Zdi se CCK1R, ki je odgovoren za zmanjšanje vnosa hrane [42], medtem ko CCK2R posreduje kontrolo homeostaze glukoze, trebušne slinavke. In vitro
, CCK stimulira sproščanje glukagona s človeškimi pankreatičnih otočkov in povečuje trebušne slinavke β celično proliferacijo [43]. Vendar pa je eksperimentalno, CCK tudi stimulira izločanje insulina na način glukoze odvisni. Poleg tega infuzija obliki CCK z osmimi aminokislinami (CKK-8) v T2D osebah poveča plazemsko koncentracijo inzulina in zmanjšuje postprandialno glukozo po obrokih [43]. Nekaj študij pri ljudeh so povezane CCK z bariatrična operacija. Pionirski študija, ki je ocenila bolnikov, ki so prejemali RYGB ni zaznati spremembe v plazemski koncentraciji CCK 10 mesecev po operaciji [53].
Malo študij je bilo opravljenih za oceno CCK. Vendar Mumphrey et al, [37] v poskusni študiji ocenili dolgoročni učinek RYGB v Enteroendokrina Celica. Število CCK celic so v Roux in skupnih udov znatno povečal, vendar ne v biliopancreatic ud v RYGB podganah. Ugotovitve kažejo, da je število Enteroendokrina Celica poveča pasivno kot črevesje prilagaja, in da lahko prispeva k večji krožijo ravni CCK, kar lahko privede do ukinitve vnosa hrane in stimulacijo izločanja inzulina povečano skupno število celic I [ ,,,0],37].
do nedavnega je CCK ni prejela veliko pozornosti, verjetno zato, ker ni bilo sprememb v obroku CCK odziva na mešane beljakovin mastnim obrokom poročali 6 mesecev po RYGB v začetni študiji [38]. Vendar pa je v zadnjem času so poročali, da je bil po obroku odziv CCK 2 tedna po RYGB [39] znatno povečal. Ugotovljeno je bilo tudi razlika v obroku odgovor CCK med bolniki z RYGB ali SG. RYGB imel pomemben dvanajstniku izključitev veljati CCK [54]. Eno leto po operaciji, koncentracije CCK po testnih obrokov v skupini RYGB kot GS skupini povečala manj, z slednje kažejo bistveno višje največje koncentracije CCK [40]. Več so skladne ugotovitve poročali pri bolnikih po jejuno-ilealnega bypass operacijo, s obroku ravni CCK znatno povečal 3 mesece [55] in celo 20 let po operaciji [56]. Proksimalnega jejunum je prišitih na terminal ileuma. Ta tehnika je bila potrjena kot učinkovita za hujšanje, vendar resni zapleti vodil jo opustila leta 1970 [57].
Inkretini
Inkretini so gastrorezistentne hormoni menili, da so insulinotropnim zaradi svoje sposobnosti, da spodbudi obroku izločanje inzulina. Koncept inkretinov temelji na opazovanju večji odziv na insulin na oralno glukozo v primerjavi z intravensko glukozo. Snovi, ki izhajajo iz črevesja in sproščena kot posledica oralni vnos hranil (inkretini) so bile upoštevane morebitne sekretagogov insulina [58]. Te ugotovitve potrjujejo hipotezo, da so gluko-regulatorni proces je posledica medsebojnega delovanja trebušne slinavke hormonov (insulina in glukagona) in črevesnih hormonov; Poleg tega te ugotovitve okrepilo pojem, ki se lahko T2D nastane iz različnih hormonski sistem [59].
Dva glavna inkretini so želodčni zaviralni polipeptid (GIP) in glukagon podoben peptid-1 (GLP-1) [58, 60 ]. Ti proteini delujejo neposredno na pankreatičnih beta celic, ki izražajo G-proteinom sklopljen receptorjev (GPCRs) tako za GLP-1 in GIP. Stimulacija teh receptorjev poveča ciklični (cAMP) koncentracijo, ki v zameno, povečuje izločanje inzulina pod dovoljenimi pogoji, kot je prisotnost velikega plazme glikemije [61].
GIP je peptid 42 aminokislin odcepimo od njegov predhodnik peptid proGIP. Njena nomenklatura je nastal iz njegove sposobnosti, da inhibira izločanje želodčne kisline. Obe aktivni [GIP (1-42)] in neaktivne [GIP (3-42)] oblike SDI jih proizvajajo K celice v dvanajsterniku in jejunumu pod prisotnosti glukoze in maščob v dvanajsterniku. GIP tudi stimulira izločanje inzulina in se zdaj imenuje glukoze odvisni insulinotropni polipeptid [58, 60]. Nobenih učinkov na izločanje glukagona so eksperimentalno poročali pri pojavu hiperglikemije, kar kaže, da GIP posredovano izločanje glukagona odvisna hipoglikemije [62].
GLP-1 in GLP-2 se odcepimo od proglukagona prekurzorskega ga črevesnih endokrine L celic ki se nahajajo predvsem v distalnem ileumu in debelega črevesa [60]. Proglukagona se izraža predvsem v L celice črevesne in alfa celic trebušne slinavke. Primarni transkripcije in prevajanja proizvodi v proglukagona
gena sta identična v obeh vrstah celic, ampak post-translacijsko predelavo proglukagona razlikuje način tkivno specifični, kar predvsem v bioaktivnim glukagona peptida v trebušni slinavki in GLPs pri črevo (slika 1) [60, 63]. Slika 1 post-translacijsko obdelavo proglukagona v različnih tkivih. Legenda: Okrajšave - GRPP: Z glicentin trebušne slinavke peptida; GLP-1: glukagonu podoben peptid 1; GLP-2. Glukagon podobnega peptida 2. Prirejeno po [63]
V enteroendokrina L celic, GLP-1 in GLP-2 se proizvaja prohormon konvertaze 1/3 (PC 1/3) ukrepanje. Post-translacijsko obdelava vodi do več krožečih oblik GLP-1: neaktivne oblike GLP-1 (1-37) in GLP-1 (1-36) in biološko aktivnih oblik, vključno peptidov N-terminalnih GLP-1 ( 7-37) in GLP-1 (7-36) amid. Obe aktivni peptidi so močni insulinotropics. Po drugi strani pa je GLP-2 ima močne intestinotropic lastnosti na proliferacijo in apoptozo črevesne sluznice, vendar ne stimulira izločanje inzulina [44, 60, 62, 64, 65].
GLP-1 (7-37 ) v veliki meri stimulira trebušne slinavke beta celice izločajo inzulin po obroku glukoze v krvi poveča [42, 44]. GLP-1 (7-36) je najpogostejša aktivna oblika GLP-1 v obtoku in znižuje serumsko koncentracijo glukoze stimulira izločanje inzulina [66]. GLP-1 ohranjena in celo večja masa β celica v kulturah izoliranih človeških pankreatičnih otočkov, medtem uničenje GLP-1 receptorjev poveča celično apoptozo β [46, 62]. Ravni tešče GLP-1 so nizke, vendar povečajo po zaužitju mešanih jedi ali obrokov, bogato z maščobami in ogljikovimi hidrati. Poleg spodbujanja izločanja insulina, GLP-1 zavira sproščanje glukagona, upočasni praznjenje želodca, izboljša občutljivost na inzulin in zmanjšuje porabo hrane [58, 60].
Pri ljudeh, SDI in GLP-1 koncentracije pri povečanju obtoka v 15 minutah po obroku in dosežejo vrh (~ 200-50 pmol /l) med 30 do 45 minut po obroku, se vračajo na izhodiščne koncentracije po 2-3 urah. Interakcija med Inkretini GLP-1 in GIP je odgovoren za približno 50% po obroku povečanje insulina. Oba inkretini ima razpolovno dobo od 3 do 5 minut, zaradi encimskih dejanja dipeptidil peptidaze IV (DPP-IV), ki se hitro pretvori aktivnih oblik GLP-1 in GIP na svojih neaktivnih metabolitov [64, 65].
DPP-IV, znan tudi kot CD26, ki je na splošno razširjen encim močno izražena v različnih tkivih in tipov celic, vključno z ledvicami, pljuč, nadledvične žleze, jetra, črevesje, testisov, trebušne slinavke, centralnega živčnega sistema, in na površini limfocitov in makrofagov. Poleg oblike povezan na površini celic, ki je topna oblika protein tega encima najdemo v obtoku [60, 67]. Zaradi razširjenosti DPP-IV, GLP-1 opravi hitro razgradnjo. Približno 25% izločenega hormona doseže venski krvni obtok v intaktni obliki, ki je 40% do 50% odcepimo v jetrih in le 10% do 15% doseže periferno cirkulacijo kot nepoškodovano GLP-1 [62].
bolniki z T2D so inkretina primanjkuje. zdi, da ta primanjkljaj pride zaradi zmanjšanega izločanja GLP-1 in na oslabljena insulinotropni učinek SDI. Pri teh bolnikih se zmanjšala plazemske koncentracije GLP-1, vendar se ohrani biološki učinek GLP-1 pri spodbujanju izločanje inzulina. Pojasnila pri teh opažanj vključujejo okvarjenega izražanja in downregulation GIP receptorje v trebušne slinavke beta celic, medtem ko je osnovni mehanizem zmanjšala GLP-1 izločanja še ni znano, [48]. Obstaja pomanjkanje bistvenih raziskav o oceni učinka bariatrične kirurgije na GLP-1 ravni, vendar so na voljo rezultati kažejo, da po obroku GLP-1 stalno povečuje kmalu po malabsorptive bariatrične kirurgije, medtem ko zgolj omejevalni postopki ne spreminjajo postprandialne koncentracij GLP-1 [46 ].
v nasprotju z GLP-1, plazemske koncentracije SDI so normalni pri bolnikih T2D, vendar to vpliva na učinek SDI na izločanje insulina [58, 68]. Nekatere študije poročajo učinek bariatrične kirurgije na ravni GIP plazmi. Na tešče, je bilo ugotovljeno, ta hormon, ki se bodisi zmanjša ali nespremenjene po kirurških posegih, ki vodijo do malabsorpcije hrane. Obroku ravni SDI se zmanjšajo pri debelih bolnikih 2 tedna po jejunoileal obvoznici [69] ali RYGB. Obroku ravni SDI se zmanjšujejo tudi pri debelih bolnikih z T2D po biliopancreatic izpeljavo [70, 71], vendar je povečana 1 mesec po želodčni bypass [72, 73]. Študije so ocenjevale učinek omejevalnih kirurških posegov na plazemske koncentracije SDI poročali nobenih sprememb vsaj 23 mesecev po implantaciji nastavljivo želodca pasu [74, 75]. V zadnjem času je bilo razmišljal, da GIP stimulira trebušne slinavke izločanje glukagona in stimulira rast trebušne slinavke β celic, kar vodi v glucagonotropic učinka pri bolnikih T2D [34, 35].
Enteroglucagon
enteroglucagon peptid, označenih tudi z genom proglukagona, je izraženi predvsem v L celicah distalnem črevesu. Izraz enteroglucagon nanaša na črevesno GLPs-predvsem glicentin in oksintomodulina (OXM) [76].
Glicentin je peptid 69 aminokislin brez jasno opredeljene biološke aktivnosti. Ta hormon lahko stimulira izločanje inzulina in zavira glukagon, ampak se zdi glicentin zavira izločanje želodčne kisline in regulacijo črevesno gibljivost [76, 77]. Vendar pa z odkritjem strukture proglukagona, nekateri raziskovalci menijo glicentin le zavrženi metabolita proglukagona po odcepitvi GLP-1 in GLP-2 [76, 78].
OXM je 37-amino kislin, ki peptid predvsem zmanjša izločanje želodčne kisline, ampak tudi deluje neposredno na hipotalamus centrih za zmanjšanje apetita in kalorij zaužitje. OXM poveča izločanje insulina in preprečuje trebušne slinavke β celično apoptozo. Podobno GLP-1, ki je OXM hitro inaktivira DPP-IV [53]. OXM lahko serumsko koncentracijo ghrelin zmanjšala za približno 15% do 20% pri glodalcih in za 44% pri človeku [21]. Specifična OXM receptorja še ni bila ugotovljena, čeprav deluje kot dvojni agonist za GLP-1 receptorja z zelo nizko afiniteto (50-krat šibkejša kot je GLP-1) [52, 76, 79, 80].
A randomizirana študija je ocenila raven OXM v 20 debelih ženskah z T2D 1 mesec po RYGB (n
= 10) in s prehrano povzroča enakovredne izgubo teže (n
= 10). Preskus tolerance ustni glukoze (OGTT) je spremljalo povečanje OXM samo po bariatrična operacija. Povečanje OXM je pomembno povezana s povečanjem hormonov GLP-1 in PYY (3-36). Ta rezultat ni presenetljivo, dokler OXM izloča skupaj s temi hormonov s črevesno L celicah. So avtorji zaključili, da spremembe plazemskih koncentracij OXM prišlo predvsem kot odziv na kirurški poseg in ne kot posledica izgube telesne teže, ki je lahko delno pojasni uspeh operacijo v zvezi z resolucijo T2D [79].
Nadaljnje študije o učinku različnih tehnik bariatričnih kirurgije na enteroglucagon ekspresijo v tankem črevesu so potrebni.
peptid YY
Peptid tirozin tirozin (PYY), ki je sestavljen iz 36 aminokislin, pri čemer tirozin (Y) kot prvi in zadnji zaporedje [21]. Ta hormon spada v družino trebušne polipeptid (PP) in se sprosti črevesne L celic, predvsem v ileumu, debelega črevesa in danke [44, 81]. Delovanje PYY je, da zavira prebavno premičnost in exocrine trebušne slinavke in želodca izločki [81]. Obratna koncentracija PYY je nizka med postom, hitro narašča po obroku, z vrhom po 1 do 2 uri, in je še vedno visoka več obroku ur [59]. izločanje PYY je sorazmerna s kalorično gostoto hrane zaužitih in opazimo višje koncentracije po zaužitju lipide in ogljikove hidrate. [17]
Po izločanje PYY DPP-IV cepi N-terminalni njene orexigenic obliko (1 -36), ki proizvaja svoje anorektični obliko (3-36) [78]. Vsi avtorji prebrali in potrdil končni rokopis.
 Zamenjava rdečega mesa za mesne alternative rastlinskega izvora zmanjšuje tveganje za srčno-žilne bolezni
Zamenjava rdečega mesa za mesne alternative rastlinskega izvora zmanjšuje tveganje za srčno-žilne bolezni
 Nove raziskave ugotavljajo povezavo med črevesnim mikrobiomom in možgansko kapjo
Nove raziskave ugotavljajo povezavo med črevesnim mikrobiomom in možgansko kapjo
 Genetika lahko vpliva na sestavo mikrobioma bolj kot okoljski dejavniki
Genetika lahko vpliva na sestavo mikrobioma bolj kot okoljski dejavniki
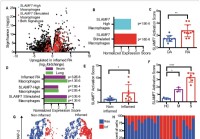 Novi super aktivacijski makrofagni receptor bi lahko razložil hipervnetje pri hudem COVID-19
Novi super aktivacijski makrofagni receptor bi lahko razložil hipervnetje pri hudem COVID-19
 Ksilitol in izvleček semen grenivke obetajo pri preprečevanju okužbe s SARS-CoV-2,
Ksilitol in izvleček semen grenivke obetajo pri preprečevanju okužbe s SARS-CoV-2,
 Odkritje 100 novih genov bi lahko pomagalo pri raziskavah pigmentacijskih bolezni
Odkritje 100 novih genov bi lahko pomagalo pri raziskavah pigmentacijskih bolezni
 Znanstveni simpozij pri LABVOLUTION se osredotoča na ključna vprašanja znanosti o življenju
Znanstveni simpozij pri LABVOLUTION -u se bo osredotočal na ključna vprašanja znanosti o življenju. V skladu s tem je pričakuje se visoka stopnja povpraševanja obiskovalcev. Znanstveni si
Znanstveni simpozij pri LABVOLUTION se osredotoča na ključna vprašanja znanosti o življenju
Znanstveni simpozij pri LABVOLUTION -u se bo osredotočal na ključna vprašanja znanosti o življenju. V skladu s tem je pričakuje se visoka stopnja povpraševanja obiskovalcev. Znanstveni si
 Nov model za presaditev vaginalnega mikrobioma
Bakterijska vaginoza je stanje, ki prizadene na tisoče žensk po vsem svetu, in ni povezana le z vaginalnimi simptomi, ampak tudi z nosečnostjo povezanimi zapleti, vključno s prezgodnjim porodom in mrt
Nov model za presaditev vaginalnega mikrobioma
Bakterijska vaginoza je stanje, ki prizadene na tisoče žensk po vsem svetu, in ni povezana le z vaginalnimi simptomi, ampak tudi z nosečnostjo povezanimi zapleti, vključno s prezgodnjim porodom in mrt
 Dolgotrajna uporaba antibiotikov pri predhodnikih spodbuja črevesne bakterije, odporne na zdravila
Zelo nedonošenčki so pogosto bolni in potrebujejo zdravljenje z antibiotiki, da jim rešijo življenje. Vendar pa če ta oblika zdravljenja traja 20 mesecev ali več, poleg akutnih učinkov lahko dolgoročn
Dolgotrajna uporaba antibiotikov pri predhodnikih spodbuja črevesne bakterije, odporne na zdravila
Zelo nedonošenčki so pogosto bolni in potrebujejo zdravljenje z antibiotiki, da jim rešijo življenje. Vendar pa če ta oblika zdravljenja traja 20 mesecev ali več, poleg akutnih učinkov lahko dolgoročn