Premostitev vrzeli med želodca vrečki in jejunumu: a bariatrična nočna mora
Abstract
Ozadje
Tudi v veliki obseg bariatric centra, so bariatrično kirurgi včasih soočajo z intraoperativnih anatomskih izzive, ki silijo tudi najbolj izkušenega kirurga v pionirski položaj. V tem videu predstavljamo, kako je velika vrzel približno 8 cm premostiti z uporabo več tehnik, ki niso del našega standardiziranega kirurškim posegom.
Case predstavitev
Po oblikovanju želodca vrečke 20 ml smo ugotovili, da prehrambene ud ni bilo mogoče napredno dodatno cranially zaradi zelo kratke debele jejunal mezenterij v 49-letni moški bolnika v času laparoskopsko Roux-en-Y želodčni bypass (LRYGB) kirurgije. Z secira gastrointestinalni požiralnika spoj tvorijo CRU, raztezanje želodca vrečka, transecting na jejunal mezenterije, z uporabo retrocolic /retrogastric poti in ustvarja v celoti ročno sešiti gastrojejunostomy smo bili sposobni varno dokončanje LRYGB. Odtoki so ostali v bližini gastrojejunostomy in bolnika vzdržujemo nil peroralno 5 dni. Na 5. dan po operaciji rentgenoloških požirati seriji so bili pridobljeni, ki ni pokazala nobenih znakov puščanja. Bolnik je bil zaključen v dobrem kliničnem stanju na 6. dan po operaciji. Do danes ni bilo nobenih zapletov. Rezultati hujšanje so -31,5% od predoperativnega celotne telesne teže.
sklepe
Ko se soočajo z veliko razdaljo med želodca vrečki in prehrambene okončine, lahko več tehnike, predstavljeni v tem videu se pomoči za bariatrični kirurg . Poudarjamo, da je treba le izkušeni bariatrična kirurg stopijo na teh tehnik. Pregledovanje živilskih ud pred ustanovitvijo želodčni vrečke lahko prepreči potrebo po takšnih kompleksnih tehnik.
Ključne besede
Laparoskopska Roux-en-Y želodčni bypass operacijo Kratek mezenterije Retrocolic /retrogastric poti Intraoperativno dogodek Ozadje
Slotervaart bolnišnica je poučevanje bolnišnica v Amsterdamu na Nizozemskem. Začeli smo naše bariatrično programa v letu 2007, postopoma širi v kirurški obsega približno 900 bolnikov letno v letu 2014. V okviru teh letih je bilo veliko sprememb v tem bariatric programa, da bi olajšala ta širi število pacientov. Spremenili smo naš kirurško tehniko, ki se izvaja okrepljeno okrevanje, ali program "hitri" in usposobljeni 2 nove prebivalce v bariatrično kirurgov, vse vodi k izboljšanju varnosti pacientov in bolj ploskih kirurških učnih krivulj [1, 2]. Kljub temu, izkušnje in standardizacija ne izključuje, da je eden včasih sooča z izjemno kirurško položaju. Namen tega videa je pokazati, kako se velika razdalja med prebavnega okončino in želodca torbico mogoče premagati s pomočjo različnih kirurških tehnik.
Case predstavitev
Kratek opis našega standardiziranega kirurške tehnike
A 20 ml želodca vrečka je ustvarjen z uporabo dveh do treh 60 mm linearnih krtače (Endo GIA Covidienu in Dublin, Irska). Na približno 40 cm, ki je tik vezjo Treitz je jejunum prijel in mobilizirati za želodčne torbico. Stranska posterior v gastrojejunostomy je speti z linearnim spenjalnika 30 mm in sprednja stran je ročno zašiti z absorbira enosmerno barded 3-0 V-Loc ™ šiva (Covidien, Dublin, Irska). Na približno 150 cm, je popolnoma speti jejunojejunostomy ustvarjena z dvema linearnih 60 mm krtače. Potem je jejunum živcem med anastomozah z uporabo 60 mm linearni spenjalnik brez delitve mezenterij. Gastrojejunalno Poškodba, se preskusi za puščanje z metilen modrim skozi orogastric cevi. Ni rutina postavitev kanalizacijo. Orogastric cev se odstrani ob koncu operacije. Bolniki so dovoljene jasno dieto tekočine, ko je popolnoma opomogel od anestezije. Ne rutinsko rentgenoloških pogoltniti serija dobimo. Vsi pacienti prejmejo podkožno nizko molekulsko maso heparin v prvih dveh tednih po operaciji kot Tromboprofilakso. Bolnikov prehrana je postopoma razširila na celotno tekočino v času njihovega sprejema in še naprej za dva tedna. Vsi bolniki prejmejo dodatne vitamine in zaviralec protonske črpalke.
Bolnikov decembra 2012, 49-letni moški je bil načrtovan za laparoskopsko Roux-en-Y želodčni bypass operacijo (LRYGB). Ob operaciji je bila njegova teža 138,2 kg z indeks telesne mase (ITM) od 45,1 kg /m
2. Njegova mimo anamneza pokazala obstrukcijske spalne apneje (OSA), za katero je uporablja Stalno pozitivni tlak v dihalnih (CPAP) terapijo, kronična obstruktivna pljučna bolezen (KOPB) faza GOLD 2, post-travmatske stresne motnje (PTSM) po prometno nesrečo in ne za -st povišano miokardni infarkt (NSTEMI), za katero je doživel uspešno perkutano koronarno intervencijo (PCI) o Ramus circumflexus njegove leve koronarne arterije. V času njegovega zdravstvenega pregleda je bil bolnik zboli za sladkorno boleznijo tipa 2 (T2DM) "de novo", ki so ga zdravili z oralno zdravljenje. Pacientova srca, dihal in endokrinološkimi funkcija bili dobro ocenjeni pred kirurškim posegom in optimalno urejeno.
Med operacijo tega bolnika smo, ko ste prisiljeni, da bi več odstopanj od našega standardnega protokola. Podnaslovi ustrezajo razdelkov spremljajočega videa (Dodatni datotek 1).
Identifikacija vezjo Treitz in odkrivanja kratkem mezenterij
Po pozicioniranje pacienta, uvedbo pristanišč, oblikovanje 20 ml želodca torbica in delitev (zelo zajetno) omentum identificiran vezi z Treitz. Pri merjenju jejunum iz je ligament na Treitz postane jasno, da je mezenterije zelo kratek. To ni mogoče mobilizirati jejunum nad prečno debelo črevo (antecolic poti) in ostankov trebuhu (antegastric pot). Razdalja med jejunumu je približno 8 cm. Izmerili smo to razdaljo s pomočjo oznake na naših graspers.
prečkanje jejunum in delitev mezenterije
Da bi ustvarili živilskih ud, je jejunum živcem na mestu, kjer je razdalja do proksimalnega želodca torbica je najkrajša. Da bi še dodatno mobilizirati živilskih ud, je mezenterije deli s ultracision harmoničnega skalpela
Namestitev markerja šiva v prebavnem okončine
označevalec šiv (Vicryl 2.0, Ethicon Inc. Johnson &. Johnson, New Brunswick , New Jersey, ZDA), ki je nameščena v počastitev živilskih ud. Kasneje bo ta šiv uporablja vleči ud skozi retrocolic poti.
Razrezom gastroezofagealnega stičišča od crus
Podaljšati proksimalni želodčne vrečka, najprej se gastroezofagealni spoj izreže iz CRU s transecting na phrenoesophageal ligament na obeh straneh. Ta tehnika podaljša proksimalnem torbica približno 2 cm. Zaradi oprijem, ki ga gastrojejunostomy povzročila, smo se odločili, ni bil potreben posnetek.
Raztezanje torbico
zaporedoma je vrečka raztegne. To se doseže s prijemom vrečko na obeh straneh in vleči meh kavdalno približno 1 minuto. Ta manipulacija vrečke bodo pridobili še 0,5 cm.
Oblikovanju retrocolic poti skozi mesocolon
se je retrocolic pot narejena začne repnega strani mesocolon pomočjo ultracision harmonično skalpel.
Vlečenje prehrambene ud skozi retrocolic /retrogastric poti
Ko zaključena, je dvojno podajo šiv postavi v retrocolic "tunelu". Mesocolon je zložen. Cranially v mesocolon, se ugotovi, da je dvojno podajo šiv. Jejunum se navija s potegom marker šiv, medtem ko navijanje želodcu ostanek kavdalno
ustvarjanju ročno prišite gastrojejunostomy -. Zadnjemu šivi
To postane jasno, da speti Poškodba, med želodca vrečki in jejunum ni priporočljivo zaradi napetosti predvidene na tej spenjalnika liniji. Zato smo se odločili, da bi v celoti ročno prišite anastomozo z šivov V-Loc ™.
Creation gastrointestinalnega in jejunotomy
A napaka narejena v želodčni vrečki in jejunum pomočjo ultracision harmonično skalpel.
Uvedba 34 Ch orogastric cevi
A 34 Ch orogastric cevi se skozi želodca vrečki in v prebavnem vejo jejunum.
oblikovanju anterior strani sešiti anastomozo
A teče V- Loc ™ šivanje se uporablja za zapiranje sprednji del preko cevi, da se zagotovi prehodnosti od anastomoze
preskus tesnjenja:. puščanje na desni bočni strani anastomoze
prvi preskus tesnjenja z metilen modrim skozi orogastric cev kaže na puščanje na desni bočni strani anastomoze
Oversewing desno bočno stran anastomozo
napaka je več sešiti s preostalimi šivanje v-Loc ™
končno preskus tesnjenja:.. no uhajanje
zadnji test tesnjenja ni razkrila uhajanje.
ustanovitev jejuno-jejunostomy šel po naši standardiziranem protokolu. Mezenterialne, mesocolic, in Petersen napak je bilo zaključenih s pomočjo kile spenjalnika. A27 Fr možganov je levo bočno na gastrojejunostomy. Bolnik se je ohranil nil z usti 5 dni in poln želodec parenteralno
rezultate
Ves sprejem je bil bolnik v dobrem kliničnega stanja. Je bil hemodinamsko stabilen in ni kazal nobenih znakov puščanja anastomozni. Na 5. dan po operaciji rentgenoloških požirati serije, kjer dobljene, ki je pokazala nobenih znakov puščanja. Odtočni bilo neproduktivno v celotnem sprejem. Po študijah pogoltnjenje bila možganov odstranili. Na 6. dan po operaciji je bolnik zaključen s polnim tekoči dieti. Do danes so se pojavile nobenih znakov koli zapletov (smo bili še posebej pozorni na znake zožitve, stenoze in notranjega hernije). Rezultati hujšanje so dobri: 31,5% celotne predoperativnega telesne teže po 12 mesecih. vrednosti glukoze v krvi pacientov se vrne v normalno stanje po ukinitvi vseh antidiabetičnih zdravil.
Razprava
Ta video daje navodila korak za korakom, kako rešiti redko, vendar tehnično zahteven intraoperativno zaplet velike vrzeli med želodca meha in prebavnega vejo jejunumu. Z secira gastroezofagealnemu spoj tvorijo CRU, ki se razteza v torbico, tako, da se mezenterije jejunum z uporabo retrocolic /retrogastric pot in ustanovitev skupne ročno prišite gastrojejunostomy smo uspeli premostiti vrzel.
V popolnem nasprotju s poročili pripravljati prednosti LRYGB operacijo, zelo malo je znanega o odčitavanje zapletov. V poročajo o veliki poskusi in tečaji ocene pretvorbe do 4,2% odstotka so [3, 4], vendar je število le redko spremlja z razlogom, zakaj je bila izdana odločba o preusmeritvi. To je čudno, glede na pojav "intraoperativnih dogodkih" Izkazalo se je, da je posameznik napovednik za pooperativne zaplete v veliki študiji, ki jo Stenbergu et al.
[5]. Ta študija je tudi pokazala, da je več kot ena tretjina konverzije zaradi "težkih anatomskih pogojev" [5]. Pomanjkanje poročil o tem, kako obvladovati intraoperativnih dogodki silijo tudi najbolj izkušene bariatrično kirurgi v pionirski položaj.
Vse tehnike smo opisali niso del našega standardiziranega kirurške tehnike in lahko neugodno za bolnika. Secira gastroezofagealnemu križišča s CRU lahko povzroči hiatusna kila, vendar se je od vlečne sile na repnih smeri od gastrojejunostomy bo preprečilo torbico premikanje cranially, smo stvar to je manjši problem. Vsaka oblika manipulacije tkiva vrečke lahko povzroči krvavitev, ishemija ali trganje. Zato raztezanje meha je predmet razprave. Poudarjamo, da lahko le izkušeni kirurgi odloči, ali uporabiti to tehniko, ki temelji na "tkiva občutek", in njihovo sposobnost za obvladovanje morebitnih zapletov. Delitev mezenterij, še posebej v razmerah povečane napetosti, lahko povzroči krvavitve in posledično ishemijo v sosednji jejunumu [6]. Poleg tega so nekateri avtorji poudarjajo, da transecting mezenterij ustvarja veliko odprtino in lahko postanejo potencialna hernia [7] prostora, čeprav to ni bila dokazana v nedavnem anatomske študije [8]. V anketo, izvedeno med 215 Ameriškega združenja za Bariatric kirurgijo (ASBS) odvisnih kirurgi 64% anketiranih bariatrično kirurgi uporabljali antecolic /antegastric pot za prehrambeno ud [9]. Enajst odstotkov raje retrocolic /retrogastric pot [9]. Prednost retrocolic /retrogastric poti je, da je najkrajša pot za prehrambene ud da cranially doseže želodca vrečko. Slabost je, da je treba ustvariti dodatno odprtino v mesocolon prečnega debelega črevesa olajšati to pot, se ustvarja dodatno odprtino in morebitne kile prostora [10]. Številne študije poročajo o zmanjšanju notranje kile (IH) pojavnostjo pri uporabi antecolic /antegastric pot v primerjavi z retrocolic poti [11-14], čeprav nekateri avtorji poročajo pojavnost najnižjo IH uporabo retrocolic /retrogastric tehnike [15]. V tem primeru smo izvedli ročno prišite gastrojejunostomy medtem naš standardizirano tehnika je linearna spenjanje tehniko. Izbrali smo to tehniko nad vsemi drugimi zaradi zmanjšanja kirurški časa v primerjavi s krožno in ročno prišite anastomozo [16] in visoka pojavnost okužbe ran s krožno spenjalnega tehniko [17]. V tem primeru je oprijem na anastomoze ni nam omogočajo uporabo linearne spenjanje. V ASBS raziskavo 41% od kirurgov je pokazala, da so uporabili linearno spenjanje tehniko za ustvarjanje želodca torbico. Poleg tega je 43% uporablja krožni stapler napravo in 21% pa, da bi ročno prišite gastrojejunostomy [9]. Nekatere raziskave so pokazale, višjo stopnjo zoženja s strani sešiti šivanje tehnike v primerjavi z linearno ali krožno tehnik za spajanje [16], drugi pa je pokazala, da ni razlike [18].
Zaradi povečane napetosti na gastrojejunostomy nevarnost uhajanja bil visoka. Kot varnostni ukrep, smo odšli v kanalizacijo blizu gastrojejunostomy, ohranil nil bolnika v usta in smo dobili rentgensko pogoltniti seriji na 5. dan po operaciji. Vprašljivo je, če bi bili ti ukrepi preprečiti puščanje. Cilj teh previdnostnih ukrepov je bil precej zmanjšati resnost v primeru uhajanja in za odkrivanje morebitnega uhajanja v zgodnji fazi.
Iz zgoraj navedenega je razvidno, da so vse uporabljene tehnike slabša od naše standardizirane tehnike in da naj samo se uporablja, ko se soočajo z intraoperativnim dogodek. Morda še bolje je preprečevanje takšnih situacij. To je mogoče doseči z zamenjavo vrstnega reda kirurških korakov. V našem standardnem tehniko želodca vrečka ustvarjena na začetku postopka. Schauer et al.
Predlagal nastanek želodčnega vrečke po pregledu in oblikovanje prebavnega okončine [17]. Če bi prilagodili to tehniko, bi lahko ustvarili daljše vrečko ali -Mogoče še bolje, da bi lahko bile pretvorjene v rokav gastectomy.
Zaključek
Ta video poročilo kaže, kako velika razdalja med novoustanovljeno želodca torbica in prehrambene ud mogoče premostiti, z secira gastroezofagealnemu križišča iz CRU, ki se razteza v torbico, transecting mezenterij jejunum, z uporabo retrocolic /retrogastric pot in ustvarjanje ročno prišite anastomozo smo bili sposobni premostiti 8 cm vrzel. Vsi ti manevri niso del naše standardne kirurške tehnike, kot so vsa povezana z neugodnim izidom pacientov. Poudarjamo, da je treba le doživeli bariatrično kirurgi stopijo na teh tehnik. Pregled prebavnega okončine pred torbico ustvaril bi preprečili potrebo po teh kompleksnih tehnik.
Soglasje PODJETJA
Pisna privolitev je bila pridobljena iz pacienta za objavo tega videa in vseh spremnih premični ali fotografije. Kopijo pisnega soglasja je na voljo za pregled s strani Editor-in-Chief te revije.
Izjave
Zahvala
Avtorji se zahvaljujemo Yair I.Ž. Acherman, MD za zagotavljanje kritične povratne informacije o video vsebin
Odpri AccessThis člen se prodajajo pod pogoji Creative Commons 4.0 Mednarodne License (http:.. //Creativecommons org /licence /s /4 . 0 /), ki omogoča neomejeno uporabo, distribucijo in razmnoževanje v katerem koli mediju, če daš ustrezen kredit izvirnega avtorja (-ev) in vira, poskrbi za povezavo do licence Creative Commons, in navesti, ali so bile spremembe mrežo. Odprava Creative Commons Public Domain Posvetilo (http: //creativecommons org /javna last /nič /1. 0 /.) velja za podatke, ki so na voljo v tem članku, razen če ni drugače navedeno
Dodatna. datoteke
Dodatne datoteke 1: zapolnitev vrzeli med želodca torbico in jejunumu. (MOV 217 MB)
Konkurenčni interesi
Avtorji izjavljajo, da nimajo konkurenčnih interesov. Prispevkov
avtorjev
NG znatno prispeval v analizo in interpretacijo predstavljenih kirurških tehnik, urejanjem video posnetkov, pripravo in revizijo rokopis in dal soglasje, da končna različica bo objavljena. IK je del kirurške ekipe, ki je opravil operacijo in ki znatno prispevajo k pripravi in revizijo postopka članka in dal soglasje, da končna različica bo objavljena. AL znatno prispeval pri razlagi opisanih kirurških tehnik, pripravo in revizijo video kot tudi rokopis in dal soglasje, da končna različica bo objavljena. Vsi avtorji prebrali in potrdil končni rokopis.
 Države s starejšim prebivalstvom imajo višje okužbe s SARS-CoV-2 in smrt,
Države s starejšim prebivalstvom imajo višje okužbe s SARS-CoV-2 in smrt,
 Ulcerozni kolitis in manjkajoči mikrobi v črevesju
Ulcerozni kolitis in manjkajoči mikrobi v črevesju
 Parkinsonovo bolezen bi lahko preprečili črevesni mikrobi
Parkinsonovo bolezen bi lahko preprečili črevesni mikrobi
 Novi super aktivacijski makrofagni receptor bi lahko razložil hipervnetje pri hudem COVID-19
Novi super aktivacijski makrofagni receptor bi lahko razložil hipervnetje pri hudem COVID-19
 Dobra novica za bolnike s črevesno črevesno boleznijo, saj raziskovalci ugotavljajo "črevesno srbenje"
Dobra novica za bolnike s črevesno črevesno boleznijo, saj raziskovalci ugotavljajo "črevesno srbenje"
 Kriptosporidiozo poslabšajo pogosto uporabljeni probiotiki
Kriptosporidiozo poslabšajo pogosto uporabljeni probiotiki
 Znanstveniki iz tisočletnega "žvečilnega gumija" izvlečejo celoten človeški genom
Zdi se, da žvečilni gumi ni nov trend! Raziskovalci so ugotovili, da je žvečilni gumi 5 Star 700 let in je zagotovil namige o starodavni DNK. Študija z ugotovitvami je bila objavljena v reviji Nature
Znanstveniki iz tisočletnega "žvečilnega gumija" izvlečejo celoten človeški genom
Zdi se, da žvečilni gumi ni nov trend! Raziskovalci so ugotovili, da je žvečilni gumi 5 Star 700 let in je zagotovil namige o starodavni DNK. Študija z ugotovitvami je bila objavljena v reviji Nature
 Dobra novica za bolnike s črevesno črevesno boleznijo, saj raziskovalci ugotavljajo "črevesno srbenje"
Raziskovalci univerze Flinders na južnoavstralskem inštitutu za zdravje in medicinske raziskave so prišli do pomembnega odkritja o bolečinah, ki se pojavljajo v primerih sindroma razdražljivega čreves
Dobra novica za bolnike s črevesno črevesno boleznijo, saj raziskovalci ugotavljajo "črevesno srbenje"
Raziskovalci univerze Flinders na južnoavstralskem inštitutu za zdravje in medicinske raziskave so prišli do pomembnega odkritja o bolečinah, ki se pojavljajo v primerih sindroma razdražljivega čreves
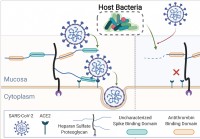 Človeški mikrobiom obrezuje glikane sluznice,
vpliva na okužbo s SARS-CoV-2 Mednarodna skupina raziskovalcev je izvedla študijo, ki kaže, da lahko razlike v človeškem mikrobiomu vplivajo na sposobnost hudega akutnega respiratornega sindroma koron
Človeški mikrobiom obrezuje glikane sluznice,
vpliva na okužbo s SARS-CoV-2 Mednarodna skupina raziskovalcev je izvedla študijo, ki kaže, da lahko razlike v človeškem mikrobiomu vplivajo na sposobnost hudega akutnega respiratornega sindroma koron