prognostični vrednosti razdalji proksimalnega resekcijo marže pri bolnikih, ki so bili obdelani s kurativno operacijo zaradi raka želodca
Abstract
Ozadje
To smo opravili retrospektivno študijo za analizo razmerja med razdaljo, proksimalnega marže resekcijo (PRM) in vzorec ponovnega pojava bolezni pri bolnikih z rakom želodca, ki je prestal kurativno želodca.
Metode
v naši seriji je bilo 774 bolnikov, ki so šli skozi zdravilno želodca za adenokarcinomom želodca. Tako smo razdeljeni naše klinični vrsto bolnikov v distalni želodca skupine (n = 529) in celotno skupino želodca (n = 245). Klinični patološki podatkov in PRM razdalje so bili zbrani. Univariatne in multivariatne analize so bile opravljene za oceno povezave med PRM razdalje in Lokoregionalno ponovitve.
Rezultati
srednji razdalji z omejeno mobilnostjo je bila 4,03 cm v celotni skupini želodca. Razdalja z omejeno mobilnostjo je imel pomembno povezanost z napredno T-fazi, napredne N-fazi, vaskularne invazije, limfnega invazije, nevronske invazije, histološko undifferentiation, večje velikosti tumorja in zgornji tretjini lokacije tumorja. Na multivariatne analize, tumor ponovitev pokazala le neodvisni napovedni dejavnik N-faze (P
< 0,023). Srednja razdalja PRM bila 6.4 cm distalno želodca skupino. Razdalja z omejeno mobilnostjo je imel pomembno povezanost z napredno T-fazi, napredne N-stopenjski, mlajši starosti, vaskularno invazijo, histološko undifferentiation, večja velikost tumorja, in srednjo tretjino lokacije tumorja. Na multivariatne analize, tumor ponovitev je pokazala tri neodvisne prognostičnih dejavnikov, N-stopenjska (P
< 0,001), žilna invazijo (P
= 0,009) in manjšo lokacijo tretji tumorja (P
= 0,035). Skupno želodca za Lokoregionalno ponovitve bil povezan z N-faze (P
= 0,039), in distalni želodca za Lokoregionalno ponovitve je bila povezana s T-faze (P
= 0,021). Študija o preživetju brez bolezni, PRM razdalja in Lokoregionalno ponovitve ni bilo statistično pomembne tako v skupnem in distalnem skupine želodca (P
= 0,565 in P
= 0,584, v tem zaporedju).
Sklepi
Naši rezultati kažejo, da je zadostna resekcija stopnja ni absolutna faktor povezan s stopnjo preživetja in ponovitve, čeprav je ključni prognostični faktor. Lokoregionalno ponovitev ni pomembno povezavo z razdalje z omejeno mobilnostjo po kurativno želodca.
Ključne besede
rak želodca Proksimalni resekcija marže (PRM) Lokoregionalno ponovitev Ozadje
raka želodca je četrta najbolj razširjena malignosti v zahodnih državah, incidenca je najvišja v Koreji [1, 2]. Na splošno velja, da je operacija prva linija zdravljenja pri bolnikih z rakom želodca, za katere je kurativno mejni resekcija edini način za povečanje stopnje preživetja. Kurativno želodca kirurgija raka v bistvu vključuje želodčne resekcijo, limfnega vozla bezgavk in obnove. Pri bolnikih z rakom želodca, so kirurški posegi rutinsko opravili z upoštevanjem njihovih pogojev in značilnosti raka. Do sedaj so bile izvedene aktivne študije za identifikacijo prognostičnih dejavnikov pri teh bolnikih. Tako je bila patološka stanja po radikalni kirurški odstranitvi določena kot ključni prognostičnega faktorjem. Tako pomanjkanje invazijo rakavih celic na robu resekcijo in ustrezno razčleniti okolici bezgavke so bistvenega pomena za pridobitev uspešne rezultate zdravljenja za kurativno [3] resekcijo.
To je predvsem priporočljivo, da je razlika v resekcijo oddaljene od marže tumorja za preprečevanje njene ponovitve. V povezavi s tem so številne študije poročajo, da je pomanjkljivo resekcijska meja nanaša na Lokoregionalno ponovitve [4-6]. Trenutno pa ni vzpostavljene smernice za razdaljo marže resekcijo; je redno predmet tehničnega strokovnega znanja kirurgov. Prvi del dvanajsternika, 1-2 cm distalno do pilorus, ki se rutinsko uporablja kot distalnem robu resekcijo (DRM) v želodca. Vendar pa ostaja razdalja proksimalnega resekcijo marže (PRM) sporno, kljub dejstvu, da je ključni dejavnik, ki je povezana z obsegom želodca.
Smo opravili to retrospektivno študijo za analizo razmerja med razdaljo od osebam z omejeno mobilnostjo in vzorec ponovnega pojava bolezni pri bolnikih z rakom želodca in ki so doživeli kurativno želodca.
metod
Študija prebivalstva
smo izvedli kirurške operacije, za skupno 896 bolnikih z adenokarcinomom želodca na oddelku za Memorial Jin Pok Kim, Koreja želodca Cancer Center, Inje Medical College, Paik bolnica Seoul, Seoul, Korea med septembrom 2002 in decembrom 2006. od tega je bilo 122 bolnikov izključena zaradi drugih sinhronih ali metachronous raka, pozitivnih kirurških robov ali paliativno zdravljenje raka želodca. Zato je bilo 774 bolnikov, ki so bili zdravljeni z kurativno želodca, vpisanih v trenutni raziskavi. Od teh jih je 529, ki je doživel distalni želodca (29 doživel Billroth I operacijo in 500 doživel Billroth II operacijo) in 245, ki je doživel celotnega želodca. Tako je bila naša klinični vrsto bolnikov razvrščeni v distalni želodca skupine (n = 529) in celotno skupino želodca (n = 245). Vrste kirurškem posegu smo določili s prednostno lečečega kirurga, ki temelji predvsem na smernicah želodca za zdravljenje raka na Japonskem [3]. Klinični patološki podatki
bolnikov je bilo zbranih iz zdravstvenih in računalniških zapisov. Na podlagi patološke pregleda, smo naknadno analizirali klinično fazo, T in N-fazo, velikost tumorja, histološke vrste, razvrstitev Lauren je venski, limfna in živčne invazijo, lokacije tumorja in razdaljo od oseb z omejeno mobilnostjo. Razdalja PRM je definirana kot razdalja, ki se razteza od proksimalnega meje lezije na mestu resekcijo. To ni v skladu s odčitavanje meritev. izmeriti je bila na podlagi rezultatov, pridobljenih iz kirurških vzorcev, danih v 10% raztopini formalina za več kot 12 ur. rutinsko je bila ocenjena z uporabo intraoperativno biopsijo zamrznjene rezine pri vseh bolnikih. Analizirali smo odnos med različnimi clinicopathological dejavnikov in ponovitve, vključno z Lokoregionalno ponovitve posebej.
Populacija študijo je bilo vključenih bolnikov, ki so radikalno želodca z D2 limfadenektomijo. Naredili smo diagnozo ponovitve raka na fizični pregled, radiološko oceno in endoskopijo. Ponovitve so razvrščene kot Lokoregionalno ponovitve, hematogenim metastaze, peritonealno karcinomatozo in več metastazami. Glavni vzorci ponovitve smo zabeležili kot prvi lokaciji odkritja v času diagnoze. Po definiciji je Lokoregionalno ponovitve vključujejo lokalnih bezgavkah metastaze, extraluminal ponovitev, ponovitev v želodcu ostankov želodcu in anastomozni ponovitev po odstranitvi želodca. Oder tumor so poročali po šesti izdaji klasifikacije tumor-node-metastaze (TNM) malignega tumorja, ki ga je Mednarodna proti raku unije (UICC) [7]. Naša klinični serije bolnikov so spremljale do decembra 2011, s srednjo spremljevalnega obdobje 45 mesecev (razpon: od 1 do 111 mesecev).
Smo pridobili soglasje za to študijo iz Institutional Review Board na inje univerzitetni Paik Bolnišnica. Pisna privolitev je bila pridobljena od bolnika za objavo tega poročila in vseh spremljajočih slik.
Statistična analiza
Statistična analiza je bila storiti z uporabo SPSS verzija 12.0 za Windows (SPSS Inc., Chicago, Illinois, ZDA). Vsi podatki so izraženi kot povprečje ± standardni definiciji (SD). U D
-vrednost za < 0,05 smo upoštevali kot statistično značilna. t-testi neodvisne vzorce študenta so bile uporabljene za analizo starost, velikost tumorja, in razdaljo z omejeno mobilnostjo. Poleg tega je bil test hi-kvadrat uporablja za analizo razlike v omenjenih spremenljivkah med obema skupinama. Poleg tega je bil test log-rank (univariatne analize) po metodi Kaplan-Meier uporabljajo za analizo preživetja brez bolezni (DFS) in razdaljo z omejeno mobilnostjo. Preskusi Cox sorazmernih tveganj modela in logistično regresijo so za multivariatno analizo zaposlenih.
Rezultati
Baseline in demografski podatki o bolnikih
V naši seriji je bilo 529 bolnikov, ki so šli skozi distalni želodca in 245, ki je prestal celotnega želodca . Tako smo razdeljeni naše klinični vrsto bolnikov v distalni želodca skupine (n = 529) in celotno skupino želodca (n = 245). Povprečna starost bolnikov je bila 60 let (razpon: od 24 do 88 let) v distalnem želodca skupini in 60 let (razpon: od 24 do 87 let) v skupni želodca. Razmerje moškega do ženske je 1,3: 1,0 v celotni skupini želodca in 3,5: 1,0 v distalnem želodca skupino. V obeh skupinah, spol in starost ni pomembno korelacije z razdalji PRM, z izjemo starosti v distalnem želodca skupino. Zelo verjetno je, zgodnji rak je verjetno več, so opazili statistično značilnost, da ne obstaja klinični pomen.
V obeh skupinah je bilo seks ni pomembno povezavo z razdalje z omejeno mobilnostjo. Ampak, je starost v distalnem želodca skupina povezana s PRM diastnace. Verjetno je, je veliko subtota želodca skupina, je bilo opaziti zgodnjega raka statistično pomembna, vendar se zdi, da ni klinično pomembne.
Razdaljo proksimalnem resekcijo robu v celotni skupini želodca
srednjo razdaljo oseba z omejeno mobilnostjo je bila 4,03 cm v celotni skupini želodca. Da je bilo 68 (27,8%), 73 (29,8%) in 104 (42,4%) bolnikov, kjer je bil <razdalja PRM; 2 cm, 2 do 4 cm in ^ 4 cm, oz. Razdalja z omejeno mobilnostjo je imel pomembno povezanost z napredno T-faze (P
< 0,001), napredne N-faza (P
< 0,001), vaskularne invazije (P
= 0,007), limfna invazija (P
= 0,003), nevronska invazija (P
< 0,001), histološke undifferentiation (P
= 0,045), večja velikost tumorja (P
< 0,001), in zgornja tretjina lokacije tumorja (P
< 0,001) (tabela 1) .table 1 Clinicopathological dejavnikov, odvisno od oddaljenosti proksimalnega marže resekcijo (PRM) pri bolnikih, ki je prestal kurativno celotnega želodca
Parameter
PRM (cm)
P vrednost
≤2
2 - 4
≥4
Spol
0.305
Moški
35
42
62
139
Moški
33
31
42
106
Starost (leta)
0.403
≤60
28
35
50
113
> 60
40
38
54
132
T-stopenjski
< 0,001
T1
2
21
36
59
T2
24
17
37
78
T3
40
28
29
97
T4
2
7
2
11
N-stopenjski
< 0,001
N0
11
27
52
90
N1
14
19
23
56
N2
13
8
po 10
31
N3
30
19
19
68
Vascular invazija
0,007
Odsoten
37
54
78
169
Predstavite
31
19
26
76
Limfna invazija
0,003
Odsoten
7
23
33
63
Predstavite
31
19
71
182
Nevronske invazijo
< 0,001
Odsoten
6
28
37
71
Predstavite
62
45
67
174
histologijo
0,045
razlikujejo
13
18
34
65
nediferencirani
55
55
70
180
uvrstitev Lauren
0,316
črevesnih
9
16
28
53
razpršenih
43
42
49
134
Mešani
16
15
27
58
velikost tumorja (cm)
< 0,001
≤2
0
6
13
19
2-5
8
26
43
77
> 5
60
41
48
149
Tumor lokacija
< 0,001
Spodnja tretji
0
1
13
14
Bližnji tretji
13
34
73
120
Zgornja tretjina
34
31
18
83
Celotna
21
7
0
28
je bilo 81 bolnikov, ki so imeli s tumorjem ponovitev; je bilo 16 primerov Lokoregionalno ponovitev, 41 primerov peritonealno karcinomatozo, 11 primerov hematogenim metastaz, in 13 primerov več metastazami. Poleg tega je bila ponovitev ugotovili, da ima pomembno povezanost s T-faze (P
< 0,001), N-stopenjski (P
< 0,001), PRM (P
= 0,032), vaskularni invazija (P
< 0,001), limfna invazija (P
< 0,001), nevronska invazija (P
< 0,001), histologijo (P
= 0,004), klasifikacija Lauren (P
= 0,006), velikost tumorja (P
< 0,001) in tumor lokacije (P
< 0,001) (tabela 2). Multivariatna analiza z uporabo logistične regresije izvedli pokazala le pomembno povezanost z N-faze (P
< 0,023) .table 2 Korelacije z clinicopathological dejavnikov, ponovitve in Lokoregionalno ponovitve pri bolnikih, ki so doživeli kurativno celotnega želodca
Parameter
ponavljanje
P vrednost
Lokoregionalno ponovitev
P vrednost
Negative
Pozitivno
Negativno
Pozitivna
Spol
0,592
< 0,001
Male
95
44
29
15
Moški z
69
37
36
1
Starost (leta)
0,655
0,869
≤60
74
39
31
8
> 60
90
42
34
8
T-stopenjski
< 0,001
0,917
T1
59
0
0
0
T2
62
16
13
3
T3
39
58
46
12
T4
4
7
6
1
N-stopenjski
< 0,001
0.013
N0
83
7
7
0
N1
42
14
7
7
N2
13
18
15
3
N3
26
42
36
6
vaskularna invazija
< 0,001
0.400
Odsoten
131
38
32
6
Present
33
43
33
10
Limfna invazija
< 0,001
0,309
Odsoten
59
4
4
0
Predstavite
105
77
61
16
Nevronske invazijo
< 0,001
0,844
Odsoten
65
6
5
1
Predstavite
99
75
60
15
Histologija
0,004
0,771
diferencirana
53
12
10
2
Raznovrstna
111
69
55
14
Lauren je klasifikacijski
0,006
0,021
Črevesne
45
8
6
2
razpršenih
81
53
47
6
Mešani
38
20
12
8
Proksimalni resekcija marže (cm)
0.032
0,910
≤2
37
31
25
6
2 - 4
51
22
17
5
≥4
76
28
23
5
Tumor velikost (cm)
< 0,001
0,771
≤2
19
0
0
0
2-5
65
12
10
2
> 5
80
69
55
14
Tumor lokacija
< 0,001
0,122
Spodnja tretjina
7
7
4
3
Bližnji tretji
83
37
32
5
Zgornja tretjina
64
19
13
6
Celotna
10
18
16
2
na univariantne analize, je imel vzorec ponovil pomembno povezavo z Lokoregionalno ponovitve po kurativno resekcijo; ti vključujejo spol (P
< 0,001), N-faza (P
= 0,013) in klasifikacija Lauren (P
< 0,021) (tabela 2). Multivariantna analiza je pokazala, da je N-faza edina neodvisna prognostični spremenljivka povezana z Lokoregionalno ponovitve (P
= 0,039). Tveganje Lokoregionalno ponovitve pri bolnikih z N3 je bila 2,677-krat večja kot pri bolnikih z drugimi N-fazah (razmerje ogroženosti: 3,484; 95% IZ: 1,053-6,805)
Na univariantne analize temeljijo na Kaplan-Meier. Postopek je kumulativna DFS bistveno krajši pri bolnikih s krajšo razdaljo od PRM v primerjavi s tistimi z daljšo razdaljo od PRM (P
= 0,019) (slika 1). Vendar pa ni bilo statistično značilna korelacija med kumulativnim Lokoregionalno ponovitve in osebam z omejeno mobilnostjo (P
= 0.565). Konec koncev, medtem ko je PRM razdalja celotnega želodca vplivala na DFS, ni imela vpliva na Lokoregionalno ponovitve. Slika 1 korelacije med razdaljo z omejeno mobilnostjo in ponovitve pri bolnikih, ki so zdravilni celotnega želodca. Kaplan-Meier krivulje kumulativne DFS s skupno ponovitve glede na razdaljo z omejeno mobilnostjo. DFS, preživetje brez bolezni, PRM, proksimalna resekcijo marža. Razdalja bližnjemu robu resekcijo v distalnem želodca skupine.
Srednjo razdaljo PRM bila 6.4 cm distalno želodca skupino. Da je bilo 71 (13,4%), 187 (35,3%) in 271 (51,2%) bolnikov, kjer je bil <razdalja PRM, 3 cm, 3 do 6 cm in metil 6 cm, oz. Razdalja z omejeno mobilnostjo je imel pomembno povezanost z napredno T-faze (P
< 0,001), napredne N-faza (P
< 0,001), mlajši starosti (P
= 0,044), vaskularni invazija (P
= 0,013), histološke undifferentiation (P
< 0,001), večja velikost tumorja (P
< 0,001) in srednji tretjini lokacije tumorja (P
< 0,001) (tabela 3) .table 3 Clinicopathological dejavnikov, odvisno od oddaljenosti proksimalnega marže resekcijo (PRM) pri bolnikih, ki je prestal kurativno distalni želodca
Parameter
PRM (cm)
P vrednost
≤3
3-6
≥6
Spol
0,936
Male
47
138
189
374
Moški
24
49
82
106
Starost (leta)
0,044
≤60
42
86
119
247
> 60
29
101
152
282
T- stage
< 0,001
T1
29
97
181
307
T2
23
47
65
135
T3
18
42
24
84
T4
1
1
1
3
N-stopenjski
< 0,001
n0
37
106
187
330
N1
14
42
60
116
N2
9
22
18
49
N3
11
17
6
34
Vascular invazija
0.013
odsoten
59
158
248
465
Predstavite
12
29
23
64
Limfna invazija
0,057
odsoten
29
90
144
263
Predstavite
42
97
127
266
Neural invazija
0,062
Odsoten
39
108
176
323
Predstavite
32
79
95
206
Histologija
< 0,001
diferencirana
20
67
146
233
nediferencirani
51
120
125
296
uvrstitev Lauren
0,199
črevesne
24
66
127
217
razpršenih
33
81
81
195
Mešani
14
40
63
117
velikosti tumorja (cm)
< 0,001
≤3
25
68
151
244
3. - 5.
14
46
60
120
≥5
32
73
60
165
Tumor lokacija
< 0,001
Spodnja tretjina
33
87
217
337
Bližnji tretji
38
100
54
192
je bilo 73 bolnikov, ki so imeli s tumorjem ponovitev; je bilo 26 primerov Lokoregionalno ponovitev, 19 primerov peritonealno karcinomatozo, 17 primerov hematogenim metastaz, in 11 primerov več metastazami. Poleg tega je imel ponovitev pomembno povezavo s T-faze (P
< 0,001), N-faza (P
< 0,001), vaskularne invazije (P
< 0,001), limfna invazijo (P
< 0,001), nevronska invazija (P
< 0,001), velikost tumorja (P
< 0,001), in tumor lokacija (P
= 0,003) (tabela 4). Multivariatna analiza z uporabo logistične regresije izvedli je pokazala, da je ponovitev pomembno povezavo z N-faze (P
< 0,001), vaskularne invazije (P
= 0,009) in spodnjo tretjino lokacije tumorja (P
= 0,035). Na univariatno analizo, se vzorec ponovitve ni pomembno korelacijo s Lokoregionalno ponovitve po kurativno resekcijo (tabela 4). Multivariantna analiza je pokazala, da je T-faza edina neodvisna prognostični spremenljivka povezana z Lokoregionalno ponovitve (P
= 0,021); tveganje Lokoregionalno ponovitve pri bolnikih T3 fazi je 16,308-krat večja kot pri bolnikih z drugimi klasifikacijami T-stopenjskimi (razmerje ogroženosti: 3,484; 95% IZ: 1,535-173,245) .table 4 Korelacije z clinicopathological dejavnikov, ponovila, in Lokoregionalno ponovitve pri bolnikih, ki so zdravilni distalni želodca
Parameter
ponavljanje
P vrednost
Lokoregionalno ponovitev
P vrednost
Negativna
Pozitivna
Negative
Pozitivna
Spol
0,348
0.172
moški
319
55
33
22
moški
137
18
14
4
Starost (leta)
0,302
0.100
≤60
217
30
16
14
> 60
239
43
31
12
T- stage
< 0,001
0,599
T1
301
6
3
3
T2
111
24
14
po 10
T3
42
42
29
13
T4
2
1
1
0
N-stopenjski
< 0,001
0,555
n0
326
4
2
2
N1
95
21
14
7
N2
26
23
17
6
N3
9
25
14
11
Vascular invazija
< 0,001
0,957
Odsoten
426
39
25
14
Predstavite
30
34
22
12
limfatičnega invazijo
< 0,001
0,682
Odsoten
256
7
5
2
Predstavite
200
66
42
24
Neural invazija
< 0,001
0,975
Odsoten
306
17
11
6
Predstavite
150
56
36
20
Histologija
0.118
0,520
Diferencirana
207
26
18
8
nediferencirani
249
47
29
18
klasifikaciji Lauren
0,356
0.275
Črevesne
192
25
18
7
razpršenih
167
28
19
9
Mešani
97
20
10
10
Proksimalni resekcija marže (cm)
0,054
0.275
≤3
55
16
10
6
3-6
161
26
14
12
≥6
240
31
23
8
velikost tumorja (cm)
< 0,001
0,862
≤3
240
4
3
1
3. - 5.
102
18
12
6
≥5
114
51
32
19
Lokacija
0,003
0,108
Spodnja tretjina
279
58
40
18
Bližnji tretji
177
15
7
8
Na univariantne analizo metodi Kaplan-Meier imela kumulativna DFS ni bistveno korelacije z oddaljenosti PRM (P
= 0,089) (slika 2). Prav tako ni bilo statistično značilna korelacija med kumulativnim Lokoregionalno ponovitve in osebam z omejeno mobilnostjo (P
= 0.584). Slika 2 korelacije med razdaljo z omejeno mobilnostjo in ponovitve pri bolnikih, ki so zdravilni distalni želodca. Kaplan-Meier krivulje kumulativne DFS s skupno ponovitve glede na razdaljo z omejeno mobilnostjo. DFS, preživetje brez bolezni, osebam z omejeno mobilnostjo, proksimalna resekcijo marže.
Razprava
V preteklosti je bilo skupno želodca šteje kot standardne modalnosti pri bolnikih z rakom želodca, ker bi to lahko varno zagotovim mejni daljavo [8, 9]. Vendar pa ni bilo bistvenih razlik v stopnji preživetja in zapleti med vsot in celotnega želodca pri bolnikih, pri katerih je prišlo do želodčnega raka v distalnem tretjini želodca [8]. Za uspešno kurativno želodca, pridobitev ustreznega resekcijo mejo je ključnega pomena. Stopnja resekcijo se določi glede na stopnjo napredovanja, patoloških ugotovitev, lokacijo raka in možnostjo metastaz na bezgavke. Distalna stopnja resekcijo je običajno 1 do 2 cm stran od pilorus, prvi del dvanajsternika. V nasprotju s tem pa je razdalja med PRM za želodca še vedno sporna. To je predvsem priporočljivo pa je, da se določi razdalja PRM. To je zato, ker pozitivna stopnja je neodvisna neugoden dejavnik pri bolnikih, ki so podvrženi želodca.
Po Bozzetti et al
. [4], mora biti razdalja omejeno mobilnostjo ohraniti na 3 cm pri bolnikih z rakom želodca brez serozne invazije, in > 6 cm pri tistih s serozne invazijo, ali tistim, ki jim je natančna ocena ni možna. Po tej študiji je najpomembnejši dejavnik, ki vpliva na infiltracijo raka na resekcijo marže je primarni tumor globina želodčne stene. To je statistično pomembna, ne glede na lokacijo raka, velikost, bruto ugotovitev, patoloških ugotovitvah in bezgavkah pozitivnosti. V skladu s smernicami japonski želodca Cancer Association (JGCA), mora biti razdalja omejeno mobilnostjo je pri bolnikih s sluznico invazije 1 cm, 3 cm pri tistih z dobro diferenciranim mišične plasti in korena, in > 5 cm, pri tistih s histološko undifferentiation in serozne invasion [3]. Poleg tega je še eno poročilo navaja, da je dolžina raka invazije po želodčni steni nekaj milimetrov na robu raka lezije o bruto ugotovitvah pri bolnikih z rakom črevesne tipa želodca in nekaj centimetrov v tistih z rakom difuzna tipa želodca [5]. Skladno s tem, Gall in Hermanek [10] je poročala, da je bilo trajanje raka vdora > 8 cm pri bolnikih z rakom želodca difuzna tipa in > 4 cm pri bolnikih z rakom črevesno tipa želodca. Poleg tega, Ha in Kwon [5], so poročali, da je bila stopnja preživetja bistveno višja pri bolnikih z napredovalim rakom želodca, ki se nahaja v distalni tretjini, ki je imel > 3 cm resekcijo maržo. V sedanji raziskavi, pa ni bilo pomembne razlike v stopnji preživetja med bolniki z napredovalim rakom želodca, ki se nahaja v sredini tretjega in proksimalni tretjini, ki je imel > 3 cm resekcija marže, in tisti, ki je imel < 3-cm resekcijo marža. Še več, naši rezultati tudi pokazali, da je razdalja z omejeno mobilnostjo pomembno povezavo z napredno T-fazi, napredne N-oder, vaskularno invazijo, limfna invazijo, nevronske invazijo, histološko undifferentiation, večjo velikost tumorja, in zgornjo tretjino tumorja lokacija pri bolnikih, ki so doživeli celotnega želodca. Vendar pa je imel ponovitev pomembno povezavo s samo N-fazi. Razdalja z omejeno mobilnostjo je imel pomembno povezanost z napredno T-fazi, napredne N-fazi, vaskularne invazije, limfnega invazije, nevronske invazije, histološko undifferentiation, večje velikosti tumorja in srednji tretjini lokacije tumorja pri bolnikih, ki so distalni želodca. Vendar pa je imel ponovitev pomembno povezavo z N-fazi, vaskularne invazije, in spodnjo tretjino lokacije tumorja
To je splošno znano, da obstajajo tri glavne vzorce ponovitve pri bolnikih z rakom želodca v postopku kurativno operacijo.; ti vključujejo Lokoregionalno ponovitev, peritonealna razširjanje in oddaljenih metastaz. Lokoregionalno ponovitev je najpogostejša v zahodnih državah, vendar je redko v azijskih državah [11, 12]. S tem v zvezi, Sasako et al
. [13] potrdila, da je bil peritonealno razširjanje glavna vrsta ponovitev raka želodca po kurativnem želodca z razširjeno limfadenektomijo po študiji JCOG (Japonska Clinical Oncology Group) 9501. V sedanji raziskavi smo ugotovili, da je peritonealno razširjanje najpogostejši, sledijo več ponovitev pri bolnikih, ki so doživeli celotnega želodca. Pri bolnikih, ki so distalni želodca, pa je bil Lokoregionalno ponovitev najpogostejša, sledijo peritonealno razširjanja.
Deng et al
. [14] analizirali 169 primerov ponovitve pri bolnikih z rakom želodca, ki so se zdravili z kurativno resekcijo, poroča, da obstaja visoka korelacija med Lokoregionalno ponovitve in razvrščanja Lauren. Poleg tega Yoo et al
. Vsi avtorji prebrali in potrdil končni rokopis.
 Črevesni mikrobiom je resničnost tudi v življenju ploda
Črevesni mikrobiom je resničnost tudi v življenju ploda
 Rotavirus ima vlogo pri razvoju sladkorne bolezni tipa 1
Rotavirus ima vlogo pri razvoju sladkorne bolezni tipa 1
 Apoptoza je pomemben posrednik patogeneze pri okužbi s koronavirusom pri živalih
Apoptoza je pomemben posrednik patogeneze pri okužbi s koronavirusom pri živalih
 Plastiko, ki jo danes pogosto najdemo v človeškem blatu
Plastiko, ki jo danes pogosto najdemo v človeškem blatu
 Probiotiki kot adjuvantno zdravljenje bolnikov s COVID-19
Probiotiki kot adjuvantno zdravljenje bolnikov s COVID-19
 Odkritje 100 novih genov bi lahko pomagalo pri raziskavah pigmentacijskih bolezni
Odkritje 100 novih genov bi lahko pomagalo pri raziskavah pigmentacijskih bolezni
 Domači psi verjetno ne bodo prenašali SARS-CoV-2,
pravijo raziskovalci Raziskovalci v Španiji in Nemčiji so izvedli študijo, ki kaže, da domači psi verjetno ne bodo prispevali k prenosu in širjenju hudega akutnega respiratornega sindroma koronavirus
Domači psi verjetno ne bodo prenašali SARS-CoV-2,
pravijo raziskovalci Raziskovalci v Španiji in Nemčiji so izvedli študijo, ki kaže, da domači psi verjetno ne bodo prispevali k prenosu in širjenju hudega akutnega respiratornega sindroma koronavirus
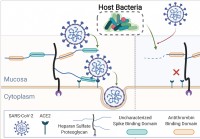 Človeški mikrobiom obrezuje glikane sluznice,
vpliva na okužbo s SARS-CoV-2 Mednarodna skupina raziskovalcev je izvedla študijo, ki kaže, da lahko razlike v človeškem mikrobiomu vplivajo na sposobnost hudega akutnega respiratornega sindroma koron
Človeški mikrobiom obrezuje glikane sluznice,
vpliva na okužbo s SARS-CoV-2 Mednarodna skupina raziskovalcev je izvedla študijo, ki kaže, da lahko razlike v človeškem mikrobiomu vplivajo na sposobnost hudega akutnega respiratornega sindroma koron
 Formula na osnovi kozjega mleka je dobra za zdravje črevesja dojenčkov
Raziskovalci iz laboratorija RMIT so analizirali formulo kozjega mleka in pogledali prisotne oligosaharide. Ugotovljeno je bilo, da ti preprosti sladkorji in prebiotiki, prisotni v formuli za dojenčke
Formula na osnovi kozjega mleka je dobra za zdravje črevesja dojenčkov
Raziskovalci iz laboratorija RMIT so analizirali formulo kozjega mleka in pogledali prisotne oligosaharide. Ugotovljeno je bilo, da ti preprosti sladkorji in prebiotiki, prisotni v formuli za dojenčke