predoperačné Multidetektorová radoch počítané skenovacie tomografia predstavovať pre lymfatickú žalúdka šírenie rakoviny
abstraktné
pozadia
Multidetektorová-row počítačová tomografia (MDCT) sa bežne používa na javisku u pacientov s karcinómom žalúdka, a to aj napriek tomu, že technika často vykazuje nízku špecificitu pre zapojenie lymfatické uzliny.
metódy
v tejto štúdii bolo 111 pacientov s karcinómom žalúdka, ktorá následne podstúpila MDCT spracovanie nasledované radikálnej chirurgickej liečby v našej nemocnici boli spätne
vyhodnotené. Výsledky
celkom 3632 lymfatické uzliny od 643 lymfatických staníc boli študované a potom korelované s rádiologickými vlastnosťami. veľkosť lymfatické uzliny nebolo vždy spojené s infiltráciou. Z 261 lymfatických uzlín staníc, ktoré neboli detekované rádiologicky, boli infiltrované 60 (22,9%). Tam bolo 108 staníc s lymfatické uzliny väčšou ako 10 mm je vidieť na MDCT, z ktorých 67 (62%) malo lymfatickú inváziu. Citlivosť bola 32,6%, špecificita 90,6%, pozitívne prediktívna hodnota 62,0%, negatívna prediktívna hodnota 74,2% a presnosť 72,1%. Keď sa tri lymfatické uzliny, z ktorých aspoň jeden bol väčší ako 10 mm, boli v tej istej stanici detekovať, infiltrácia bola potvrdená 99% špecifickosťou v 93,8% pacientov. Navyše všetky zo 13 pacientov, u ktorých tri lymfatických uzlinách väčšie ako 10 mm v rôznych susedných staniciach boli zistené mal lymfatickú inváziu.
Závery
Hoci prítomnosť lymfatických uzlín väčšia než 10 mm vo veľkosti, nie je sama o sebe, dostatočné na potvrdenie lymfatickú invázii, lymfatických uzlín môžu byť predpokladal, pri spojení obrazy sú detekované MDCT.
Kľúčové
MDCT staging karcinóm žalúdka lymfatické uzliny difúzna predoperačnej nastavenie pozadia
s výnimkou skorých lézií, rakovina žalúdka je všeobecne považovaný za nádor so zlou prognózou, a chirurgická liečba sám neponúka veľkú nádej pre pacientov s postihnutím serózna alebo lymfatickej difúzie. Vzhľadom na to, že v súčasnej dobe neoadjuvantná ošetrenia sú navrhnuté pre pokročilých rakoviny, predoperačné fázy nádoru musí byť určená ako prvý, aby sa zabránilo používanie nevhodnej liečbu u pacientov, ktorí sú potenciálne radikálne liečiteľné endoskopické alebo chirurgickej liečby. Aj keď zlepšenie v endoskopickej ultrasonografii sa neustále vyrobené z hľadiska definovania rakoviny infiltrácie, presnosť tejto metódy pri identifikácii podozrivých non-perigastric zapojenie lymfatických uzlín a metastázy stále nedostatočná.
Jedna z najviac používaných diagnostických metód pre inscenáciu títo pacienti sa Multidetektorová-row počítačová tomografia (MDCT) [1-3], ktorý má vysokú citlivosť pri identifikácii vzdialených metastáz alebo zväčšené lymfatické uzliny, ale je často nedostatočná v rozpoznávania lymfatických uzlín. Aj keď lymfatické uzliny väčšia ako 10 mm vo veľkosti sú všeobecne považované za pozitívne, iné kritériá pre identifikáciu zúčastnené uzly, ktoré boli popísané v literatúre, vrátane veľkosti väčšej ako 6 mm sa guľatý tvar; veľkosť väčšia ako 8 mm, na kratšie osi, veľkosťou väčšou ako 8 mm, bez ohľadu na osi; alebo jednoducho rádiologicky detekciu uzla [1]. Koncept objemných lymfatických uzlín sa vynoril z literárnych údajov, aby definovali vysoký podozrenie na malígny lymfatické uzliny infiltráciou pri lymfatické uzliny sú väčšie ako 30 mm vo veľkosti alebo existujú viac ako tri lymfatické uzliny meracie 15 mm každý prítomný v susedných staníc [3 ].
Cieľom tejto štúdie bolo zladiť lymfatický veľkosti a infiltráciu do našich pacientov, a overiť, či 16-row MDCT mohol účinne pomôcť identifikovať pacientov s rakovinou prsníka a pozitívnymi uzlinami po neoadjuvantnej liečbu. metódy
etika schválenie
Ako MDCT skenovanie a lymfatické pitve boli považované za štandardnú liečbu pre všetky naše pacientov, schválenie etika nebolo potrebné a bolo dosiahnuté iba informovaný písomný súhlas.
pacienti a liečba predaj z januára 2009 do januára 2011 sme analyzovali 111 pacientov s rakovinou žalúdka v Morgagniho-Pierantoni nemocnice v meste Forli, ktorý sa následne podstúpila 16-row MDCT skenovanie a následne radikálne liečby. Počas tohto obdobia, čo je štandardný postup pre MDCT testu bol používaný rádiológia jednotku našej nemocnici pre prípady podozrenia na rakovinu žalúdka. Konkrétne, po 12 hodín rýchlo, bolo nutné u pacientov na pitie 600 ml vody a potom ležať v polohe na chrbte (pre žalúdočné rakovina antra-korpusu) alebo polohe na bruchu (u karcinómu žalúdka hornej tretine trakt). Pacienti boli získa 20 mg skopolamín N-butyl-bromidu (Buscopan®; firmy Boehringer Ingelheim, Tokyo, Japonsko) vo forme intravenóznej infúzie. Technické parametre požadované sú popísané v tabuľke 1.Table 1 technické parametre potrebné pre Multidetektorová-Row počítačová tomografia
Pre-kontrastný hrúbkou fáza
3,75 mm
arteriálnej hrúbku fázy
2,5 mm
Portal hrúbkou fáza
2,5 mm
Pitch
1.25
Rotation časové
0,5 sekundy
Kontrastné
2 ml /kg na 3,5 ml /sekundu
arteriálnej fázy s inteligentným prep, žilovej fázy na 70 sekúnd
prestavby na sagitálnej a koronálnej rovinách
výsledky zo všetkých MDCT skeny boli revidované pre túto štúdiu piatich rádiológov, aby bolo možné presne určiť tvar a veľkosť lymfatické uzliny pozdĺž hlavnej os v oblasti staníc členitý chirurgmi. veľkosť lymfatické uzliny bola ľubovoľne rozdeliť do nasledujúcich piatich kategórií (hlavná os < 5 mm, 5 < 10 mm, 10 < 15 mm, 15 < 20 mm, a ≥20 mm). Všetky rádiologicky zistené lymfatické uzliny boli registrované oddelene pre každú lymfatickú stanicu v súlade s japonskými žalúdočné rakovinové asociácie (JGCA) odporúčanie [4], pričom osobitná pozornosť bola venovaná združenia zväčšených lymfatických uzlín, napríklad tri lymfatické uzliny v tej istej stanici alebo v prítomnosti zväčšené lymfatické uzliny v najbližšom staniciam. Členité stanice, v ktorých bola zistená iba tukového tkaniva (ako často sa vyskytuje v suprapyloric stanici) neboli považované za túto štúdiu.
Súčet gastrektómii Potom bola vykonaná pre nádory umiestnená v dolných dvoch tretinách žalúdka, zatiaľ čo celkové gastrektómii bez štandardu splenektómia bola vykonaná pre nádory v hornej tretine žalúdku. Oba zásahy boli vykonané podľa úrovne I alebo II, lymfadenektómia (D1 a D2), založenej na veku a stave pacienta [4], a odstránenie väčšie a menšie omentum. Všetky lymfatické stanice boli členitý chirurgmi ihneď po resekcii pre oddelený histologické vyšetrenie. Nádory boli klasifikované v súlade s Úniou pre medzinárodné onkologického nádoru, uzla metastáz (UICC TNM) klasifikácie (siedme vydanie) [5].
Sme potom koreloval tvar a veľkosť rádiologicky zistených lymfatické uzliny v každom lymfatickej stanici histologický diagnóza akýchkoľvek lymfatických uzlín pitvaných v tejto stanici. Na posúdenie korelácia medzi veľkosťou MDCT zistený lymfatických uzlín a infiltrácie, stanice boli považované za rádiologicky pozitívne, ak je aspoň jedna uzlina bola detekovaná zobrazovania v tejto oblasti, a histologicky zapojený, ak aspoň jeden z oddelene pitvaných lymfatických uzlín bola infiltrovaná , , Klinického, röntgenového a patologické dáta bola uložená v databáze. Senzitivita, špecificita, pozitívna a negatívna prediktívna hodnota (PPV a NPV), presnosť, a pravdepodobnosť, lymfatických uzlín, boli stanovené pre hodnotenie diagnostické účinnosti. Výsledky
charakteristík 111 pacientov sú zhrnuté v tabuľke 2. celkom 3632 lymfatické uzliny z 643 staníc boli vyňaté (medián 32,7 uzliny /pacient). Tam bolo 832 lymfatické uzliny zistené našimi rádiológmi vo 382 staníc; 75 staníc v lymfatické uzliny menšia ako 5 mm veľkosti, zatiaľ čo 83 mali lymfatické uzliny, ktoré boli 10 mm alebo viac. Iba uzly tri stanice s lymfy väčšou ako 20 mm boli pozorované v našej series.Table 2 Charakteristiky pacientov
charakteristiky pacienta
P atients
n
%
sex
Muž
57
51,3
Žena
54
48,7
HISTOLÓGIA
črevných
89
80,2
Rozptýlené mix
22
19,8
T staging
T1a
17
15.3
T1b
14
12.6
T2
6
5.4
T3
23
20.7
T4a
46
41.5
T4b
5
4.5
N staging
N0
44
39.6
N1
15
13.5
N2
14
12.6
N3a
16
14.5
N3b
22
19.8
Tumor Namiesto
hornej tretine
28
25,2
Middle tretej
28
25,2
Dolné tretej
55
49,6
nádoru rozmery, mm
≤2
14
12,6 Hotel > 2 až ≤4
38
34,2 Hotel > 4
59
53,2
lymfatických uzlín
D1
9
8,1
D2
102
91,9
z celkového počtu 382 MDCT-detegovaných lymfatických uzlín staníc, 237 boli histologicky negatívne a 145 boli infiltrované. Korelácia medzi radiačnej veľkosti a zapojenie patologického stanice sú zhrnuté v tabuľke 3. Aj keď je percento zúčastnených staníc ruža je veľkosť lymfatické uzliny zvýšené, nízkou citlivosťou a špecifickosťou (tabuľka 4). Najmä iba 22,9% z 261 staníc nie je rádiologický nález boli infiltrované; pričom zohľadní rádiologický nález lymfatických uzlín, 16% staníc s uzlami menší ako 5 mm, 33% staníc s uzlami medzi 5 a 10 mm a 63% staníc s uzlami medzi 15 a 20 mm boli histologicky infiltrované. Naopak, keď sa analyzovala združenia lymfatických uzlín, vyššie percento pozitívnych lymfatických uzlín bolo zistené, kedy boli tri alebo viac lymfatických uzlín na rovnakej stanici a jeden z nich je väčšia ako 10 mm vo veľkosti (obrázok 1). Stanica s týmito charakteristikami boli pozitívne v 93,8% prípadov, aj keď citlivosť bola nízka, špecificita bola vysoká. Okrem toho združenie troch lymfatických uzlinách väčšie ako 10 mm v susedných staníc vždy identifikovať pacientov s lymfatickým zapojením (tabuľka 5). Pričom veľkosť lymfatické uzliny do úvahy citlivosť a špecifickosť spadol ruže ako veľkosť zvýšil. Obrázok 1 Tri pozitívne lymfatické uzliny boli detekované v rovnakej stanice, z ktorých jeden bol väčší ako 10 mm.
Tabuľka 3 Vzťah medzi radiačnej veľkosťou a klinickými charakteristikami
lymfatických uzlín
totálne stanice, n
Pozitívne staníc, n
Celkový počet staníc /Pozitívna správa staniciach%
Členité ale nie rádiologický nález
261
60
22,9
rozmery, mm Hotel < 5
75
12
16
≥5 na teplotu nižšiu ako 10
199
66
33,1
≥10 na teplotu nižšiu ako 15
83
50
60,2
≥15 do < 20
22
14
63,6
≥20 Sims 3 Sims 3
100
Tabuľka 4 korelácia medzi radiačnej veľkosti najväčšieho lymfatické uzliny na stanicu a citlivosti, špecifickosti, prediktívne hodnota , presnosť a pomer pravdepodobnosti
lymfatických uzlín
rádiologický nález
patologicky infiltroval
Citlivosť
Špecifickosť
PPV
NPV
Presnosť
LR (95% CI)
All rádiologicky zistené lymfatické uzliny
382
145
70,7
45,8
37,9
77
53,8
1,30 (1,15 až 1,47)
Rozmer, mm Hotel < 5
307
133
64,8 60,2
43,3
78,5
61,7
1,63 (1,40 až 1,90)
≥10
108
67
32,6
90,6
62,0 74,2
72,1
3,49 (2,45 až 4,96)
≥15
25
17
6,8
98,1
63,6
69,2
69
3,73 (1,59 - 8,77)
≥20 Sims 3 Sims 3
1,4
100
100
68,4
68,5
Nemerateľné
LR, pomer pravdepodobnosti; NPV, negatívne prediktívne hodnota; PPV pozitívna prediktívna hodnota
Tabuľka 5 Veľkosť lymfatických uzlín a zapojenie stanicu, keď boli hlásené spojené lymfatických uzlín .; senzitivita, špecificita, prediktívne hodnota, presnosť a pomer pravdepodobnosti
Charakteristická
rádiologický nález
patologicky infiltroval
Citlivosť
Špecifickosť
PPV
NPV
Presnosť
LR (95% CI)
stanice s ≥3 lymfatických uzlín rádiologický nález, z ktorých jedna bola > 10 mm
49
46
22,4
99,3
93,8
88,0
74,8
32,7 (10,31 až 104,0)
Pacienti s > 3 uzliny > 10 mm v susedných staníc
13
13
6,3
100
100
69,5
70,1
Nemerateľné
LR, pomer vierohodnosti; NPV, negatívne prediktívne hodnota; PPV, pozitívne prediktívnu hodnotu.
PPV, ktorá bola nižšia ako rádiologický nález lymfatických uzlín (37,9%), zvýši na 100%, kedy lymfatické uzliny väčšia ako 20 mm boli prítomné. NPV sa znížil z 77% na 68,4% a presnosť sa zvýšil z 53,8 na 68,4%. Citlivosť bola veľmi nízka, ale špecificita a PPV boli vysoké, keď sa dve združenia lymfatických uzlín skôr popísaných ich zohľadnenia (tabuľka 5). Pomer pravdepodobnosti (LR) tiež zvýšil veľkosti lymfatických uzlín, zvýšené, ale bola veľmi vysoká u pacientov s jedným lymfatických uzlín väčšia ako 10 mm a dvoch rádiologicky zistených lymfatických uzlín na rovnakej stanici. LR týchto údajov bolo 32,7 (95% interval spoľahlivosti 10,3 - 104)
S ohľadom na tvar lymfatické uzliny, 46,1% z celkových lymfatických uzlín boli okrúhle a 53,9% bolo ovál, zatiaľ čo 49,3% pozitívnych pitvaných lymfatických uzlín boli okrúhle a 50,7% bolo oválne.
Diskusia
v posledných rokoch sa zvýšil záujem o integrovaných ošetrenie, a to najmä v neoadjuvantním usporiadanie, viedol k presnejšej predoperačnej staging a lepší výber pacientov, ktorí sú kandidátmi na ďalšie špecifické liečby.
aj keď MDCT skenovanie nie je považovaný za zlatý štandard technika pre T a perigastric N staging (citlivosť a špecifickosť v rozmedzí od 60% do 90%) [1, 6], avšak je najrozšírenejší štandardný diagnostický nástroj. Naopak, echo-endoskopia, zvážil niekoľkých autorov ako najpresnejší metódu, ako študovať rast nádoru a perigastric uzlov (medián citlivosť a hodnoty špecifickosti popísané v literatúre o 70,8% a 84,6% v uvedenom poradí, alebo 95,3% a 100% vo vybraných centrách ) [1], nie je vždy vykonané, a nemá vysokú úroveň presnosti pri identifikácii vzdialených lymfatických uzlín. Tento problém je ďalej zvýšená o nový pracovný TNM systém, ktorý vyžaduje selektívne identifikáciu jednotlivých lymfatických uzlín rozlišovať medzi N1, N2 a N3 fáz. Početné štúdie boli zverejnené na koreláciu medzi rozmermi lymfatických uzlín a neoplastické infiltráciu, a o veľkosti 10 mm, je všeobecne považovaný za vysoký stupeň podozrenia na infiltráciu [2]. bola navrhnutá rôzne kritériá na vymedzenie metastatické infiltráciu, vrátane veľkosti 6 mm pozdĺž krátkej osi priemeru perigastric lymfatických uzlín [7]; 8 mm pozdĺž krátke [8] alebo dlhšej osi [9]; alebo veľkosti spojená s inými vlastnosťami, ako je označený zlepšenie [2], nekróza [7], utvárať [8] alebo obsah tuku [7, 10, 11]. Iní autori zvážiť všetky identifikovateľné lymfatických uzlín byť pozitívne [1, 12].
Niekoľko štúdií sa odhaduje, rádiologické fáza N tým, že vezme do úvahy vzdialenosť medzi lymfatické uzliny a tumor [7, 12] (starý TNM) alebo lymfatickú stanice level, ako reportovali JGCA [8], ale len málo štúdií považované za samostatné lymfatické uzliny stanice [13]. V súčasnej štúdii, to nebolo možné, aby sme študovať lymfatické uzliny oddelene, a preto hodnotené jednotlivé stanice členité chirurgom na konci chirurgickej liečbe. Naše dáta nepotvrdila tesnú koreláciu medzi veľkosťou a infiltrácie, hoci väčšiu veľkosť lymfatické uzliny bola častejšie spájaný s metastázami. Najmä, metastázy boli nájdené v 22,9% nezistených lymfatických uzlín a len asi 60% z lymfatických uzlín 10 mm. Hoci lymfatické uzliny väčšia ako 20 mm boli vždy infiltrované, málo boli identifikované a všetky vykazovali nízku citlivosť. Okrem toho, tvar sám nebol špecifický kritériom pre definovanie infiltráciu, s najmenej 50% zistených lymfatických uzlín bytia oválneho tvaru.
Yoshikawa et al. definovanú "objemný lymfatických uzlín" ako jedného uzla 30 mm alebo viac v priemere, alebo najmenej troch po sebe idúcich uzlov každý 15 mm alebo viac v prvej alebo druhej úrovne lymfatických uzlín staníc [3]. Hoci sme nespozorovali akékoľvek lymfatické uzliny väčšia ako 30 mm, a len veľmi málo pacientov malo združenie troch lymfatických uzlinách 15 mm alebo väčšej veľkosti, sme zistili, že spojenie troch lymfatických uzlín, z ktorých jedna väčšia než 10 mm, bol všeobecne spojené s infiltráciou, pričom 49 staníc majúce túto charakteristiku a infiltrácia bola odhalená u 46 z nich. bol predstavený iba jeden z dvoch pacientov, ktorí nevykazujú žiadnu koreláciu N0, zatiaľ čo druhý bol predstavený N3. Prítomnosť lymfatických uzlín väčších ako 10 mm v susedných staniciach bol pozorovaný u 13 pacientov, z ktorých všetci mali lymfatický zapojení, aj keď niektoré veľké lymfatické uzliny Analyzovali sa histologicky negatívne (tabuľka 5). Aj napriek tomu, že citlivosť bola nízka a boli zapojené málo pacientov, veríme, že tieto dve lymfatické uzliny korelácia by mohol byť dôležitým kritériom pre výber jedincov s lymfatickým šírením kvôli vysokej špecifickosti (takmer 100%).
Závery
MDCT skeny sú široko používané v predoperačnom stagingu rakoviny žalúdka. V tejto štúdii perigastric rozmery lymfatické uzliny ukázali nízku citlivosť a vyššiu presnosť je veľkosť uzla sa zväčšila a vyhodnotenie väčších lymfatických uzlín sa nachádzajú v rovnakej oblasti viedlo k zvýšeniu presnosti. Vzhľadom k tomu, senzitivita, špecificita a presnosť samotných rozmerov lymfatických uzlín by sa zdať, predpovedať, lymfatické uzliny infiltráciu, je potrebný ďalší výskum korelovať veľkosťou uzla a iné charakteristiky, aby bola zaručená primeraná predoperačné staging. Aj keď sme len analyzovali malý počet pacientov, vzťah nájdený medzi počtom lymfatických uzlín a ich veľkosť je zaujímavý a, ak to podporuje väčšie, štatisticky analyzovaných štúdií, by mohli pomôcť identifikovať pacientov, ktorí sú kandidátmi na predoperačnú liečbu.
vyhlásenie
autorov pôvodné predloženej súbory obrazov
Nižšie sú uvedené odkazy na autorov pôvodnej predložených súborov pre obrazy. "Pôvodný súbor pre Obrázok 1 12957_2012_1055_MOESM2_ESM.jpeg autorského 12957_2012_1055_MOESM1_ESM.tiff autorov pôvodného súboru na obrázku 2 12957_2012_1055_MOESM3_ESM.jpeg autorského pôvodného súboru pre Obrázok 3 12957_2012_1055_MOESM4_ESM.jpeg autorského pôvodného súboru originálneho súboru Obrázok 4 12957_2012_1055_MOESM5_ESM.jpeg autorského na obrázku 5 konkurenčné záujmy
autori vyhlasujú, že nemajú žiadne protichodné záujmy príspevky
autorov
PM, BB, EP a DG boli zapojené do štúdie koncepciu a dizajn .; EP, AM, FC, BB, PM, a ako sa uskutočnil zber dát; EP, AM, FC, BB, PM, a AG bol zodpovedný za kontrolu kvality dát a algoritmov; AG a PM vykonáva analýzu dát a interpretáciu; PM, DG a FC navrhol rukopis. Všetci autori čítať a schválená konečná rukopis.
 Označenie potenciálnych molekulárnych prediktorov reakcie na biologické terapie pri ulceróznej kolitíde
Označenie potenciálnych molekulárnych prediktorov reakcie na biologické terapie pri ulceróznej kolitíde
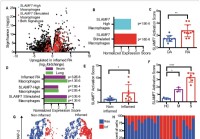 Nový superaktivujúci makrofágový receptor by mohol vysvetliť hyperzápal pri závažnom ochorení COVID-19
Nový superaktivujúci makrofágový receptor by mohol vysvetliť hyperzápal pri závažnom ochorení COVID-19
 Ústna voda ovplyvňuje účinky cvičenia
Ústna voda ovplyvňuje účinky cvičenia
 Počiatočné zistenia z projektu Human Microbiome Project vyvolali „stovky následných štúdií“
Počiatočné zistenia z projektu Human Microbiome Project vyvolali „stovky následných štúdií“
 Črevné mikróby môžu byť spojené s depresiou
Črevné mikróby môžu byť spojené s depresiou
 Polovica používaných liekov poškodzuje črevné baktérie,
Polovica používaných liekov poškodzuje črevné baktérie,
 Strata črevnej epiteliálnej bariéry zodpovedná za MIS-C súvisiacu s COVID-19 u detí,
navrhuje štúdiu Aj keď je koronavírusová choroba 2019 (COVID-19) u detí relatívne zriedkavá a zvyčajne mierna, o niektorých sa vie, že sa vracajú zriedkavo, ale vážne, alebo dokonca život ohrozujúce,
Strata črevnej epiteliálnej bariéry zodpovedná za MIS-C súvisiacu s COVID-19 u detí,
navrhuje štúdiu Aj keď je koronavírusová choroba 2019 (COVID-19) u detí relatívne zriedkavá a zvyčajne mierna, o niektorých sa vie, že sa vracajú zriedkavo, ale vážne, alebo dokonca život ohrozujúce,
 Črevné baktérie spojené s metabolickými zmenami a autizmom v novej štúdii
Vedci z Kalifornského technologického inštitútu urobili dôležitý objav, ktorý môže vysvetliť, ako môžu črevné baktérie prispieť k správaniu podobnému autizmu. Tím zistil, že keď boli myši kolonizova
Črevné baktérie spojené s metabolickými zmenami a autizmom v novej štúdii
Vedci z Kalifornského technologického inštitútu urobili dôležitý objav, ktorý môže vysvetliť, ako môžu črevné baktérie prispieť k správaniu podobnému autizmu. Tím zistil, že keď boli myši kolonizova
 DeNovix vyhlasuje víťaza spektrofotometra / fluorometra Platinum DS11 FX+
Spoločnosť DeNovix Inc. s potešením oznamuje víťazovi súťaže, ktorý získal dar jedinečného, Spektrofotometer / fluorometer DS11 FX+ platinovej farby. Náhodne vybrané z tisícov záznamov, Vítazom sa stá
DeNovix vyhlasuje víťaza spektrofotometra / fluorometra Platinum DS11 FX+
Spoločnosť DeNovix Inc. s potešením oznamuje víťazovi súťaže, ktorý získal dar jedinečného, Spektrofotometer / fluorometer DS11 FX+ platinovej farby. Náhodne vybrané z tisícov záznamov, Vítazom sa stá