одноступенчатой хирургического ремонта в дыхательных путях свища желудка после эзофагэктомии
Аннотация
Airway желудочной фистулой (AGF) является редким, но катастрофическое осложнение после эзофагэктомии. Хирургическое восстановление жизнеспособной ткани, расположенной между дыхательные пути и желудочно-трактов остается окончательное лечение. Тем не менее, он является сложной задачей для хирургов, и только эпизодически описано в спорадических сообщений о случаях из-за сложности методов, необходимых для успешного хирургического вмешательства. Здесь мы сообщаем о двух случаях успешно управляемых с помощью одноступенчатой хирургического повторного исследования. На амбулаторном наблюдения, два китайских пациентов были удовлетворительными, без каких-либо жалоб или одышки дисфагии.
Ключевые слова этого
AIRWAY желудка свища пищевода рака пищевода хирургия реоперации фон
Airway желудка свищ (AGF) является редким, но катастрофического осложнения после эзофагэктомии рака пищевода с возникновением 0,3% до 1,9% [1]. Окончательное лечение является спорным из-за редкости этого лица. Консервативное управление, в том числе эндоскопической стентов имплантации все чаще применяется, хотя обычно считается для небольшого свища с минимальными клиническими симптомами. При наличии желудочного некроза трубки, бронхиальная гангрена, или неполный контроль свища со стойкими средостения абсцесса, хирургическое восстановление может представлять собой разумную процедуру спасительной для приемлемых пациентов. Howerver, хирургическое повторное разведочные работы является сложной задачей для хирургов из-за высокой инвазивности и смертности, таким образом, он только эпизодически описано в спорадических сообщений о случаях. Здесь мы представлены два случая AGF успешно управляемые одноступенчатой хирургического ремонта, один в раннем послеоперационном периоде, а другой конец в последующей деятельности пациента. Они отличаются в патофизиологии и управления.
Клинический случай
один пациент
50-летний китайский человек с 3-недельной историей прогрессирующей дисфагии был поставлен диагноз плоскоклеточный рак нижней части пищевода. Он подвергся Esophagectomy и 2 поля лимфаденэктомии через правый торакотомии. Первая послеоперационная неделя прогрессировала гладко. Тем не менее, он испытал умеренный кашель с придыханием в то время как дается прозрачная жидкость диета на 8
й день после операции. Хотя непосредственная эзофагограмма не показали никаких признаков утечки анастомоза, эзофагогастроскопия выявили около 3-х см площадь ишемическая слизистой оболочки покрыта экссудатом под анастомоза (Рис. 1А) Дальнейшее обследование с оптоволоконным бронхоскопа показала некротический дефект, расположенный примерно на 2 см ниже отверстия промежуточного бронха (рис 1B). На основании этих наблюдений, утечки анастомоза и бронхо-желудочного свища был поставлен диагноз. В это время пациент не был в хорошем состоянии с серьезными медиастинита, побуждая исследование возникающую после того, как междисциплинарной консультации. Рисунок 1 Предоперационное эндоскопии и интраоперационной вид пациента 1. (А) эзофагогастроскопии показывающий анастомоза стому (желтая стрелка) и свищ между анастомоза стому и правого промежуточного бронха (белая стрелка). (B) Бронхоскопия показывая свищей (стрелка голову) в пределах правого промежуточного бронха в окружении большой эрозии слизистой оболочки. (C) Интраоперационная вид овальная свища (стрелка головы) с правой в промежуточном бронха после резекции патологически трубки желудка. (D) Интраоперационная вид ремонта правого промежуточного бронхов дефекта с pedicled перикарда лоскута с использованием прерванного швом (стрелка).
Он был доставлен обратно в операционную для поискового торакотомии. Медиастинальная абсцесс обработанная, и трубопровод желудка снесли. Затем, овал дефект, размером 2 × 6 мм, с некрозом перепончатой стенки проксимальных 2 см промежуточного бронха было обнаружено (рис 1C). Все некротических тканей желудка, включая места анастомоза вырезают полностью до точки воздействия интактной слизистой оболочки. Дыхательные пути дефект был восстановлен с использованием pedicled перикарда заслонку и рассасывающиеся полидиоксанон 4-0 узловыми швами (PDS; Ethicon, США). Пищеводножелудочное непрерывность была восстановлена с анастомозом конец в конец с использованием кругового степлер (CDH25, Ethicon, США) (рис 1D). В течение последующих дней, пациент сделал медленное восстановление в отделении интенсивной терапии. На 12-й день после повторной операции, глотка воды было разрешено после того, как об отсутствии анастомоза утечки через эзофагограмма, и полная жидкая диета была реализована. На 1 месяц он был выписан из больницы без каких-либо органов дыхания или глотания. На 1-летний период наблюдения он был без симптомов, дыхания и регулярно питаться.
Два пациента
48-летнего китайского пациента мужского пола был допущен в нашу клинику с целью ремонта AGF. Год назад, он был диагностирован с более низким раком пищевода и подверглись радикальной Esophagectomy через левый торакотомии. Послеоперационный диагноз был хорошо дифференцированы плоскоклеточный рак, T2N1M0, стадия IIB. Его первоначальный послеоперационный период протекал без осложнений. Рентгенограмма пищевода не показали никаких признаков утечки, а затем он получил регулярную диету. Через месяц после операции, он испытал кашель продуктивный желудочного содержимого. Дальнейшая оценка по бронхоскопа был обнаружен большой AGF в левого главного бронха (рис 2А). Затем в последующие месяцы он проходил лечение с 4-х последовательных эндоскопических подходов: клип применения, нагнетательных фибриновый клей, и 2 покрыты стентирование (Рисунок 2А). Все они не смогли и даже увеличили размер AGF. Пациент был разработан серьезный аспирационная пневмония и, таким образом, был передан в наш отдел для хирургического лечения. Рисунок 2 Предоперационное эндоскопии и интраоперационной вид пациента 2. (а) бронхоскопия, показывающий незаживающие свищи (стрелка) через 40 дней после второй воздушной трассы стентирования лечения. (B) Интраоперационная вид большой дефект левого главного бронха (стрелка) после резекции патологически трубки желудка. (C) Интраоперационная вид реконструкции левого главного бронха с прилегающей внутригрудного желудочной ткани путем использования прерванного швом (стрелка). (D) ПГА лист (NEOVEIL) (стрелка) был вставлен между реконструированного дыхательные пути и желудочно-кишечного тракта.
Его общее состояние оставалось хорошим, и он был доставлен в операционную для окончательного ремонта. Свищ подошел через левую торакотомии вдоль первоначального разреза. Трубопровод желудочную remobilized и иссекают вокруг плавленого свища за 2 см, чтобы обеспечить кровоснабжение остаточного желудочного ткани, которая должна была быть использована в качестве заплатки. Свищ размером 1 × 3 см, а затем показал (Фигура 2В), и бронхиальная стенка была реконструирована с остаточным желудочной ткани путем использования прерванного швом (4-0 полидиоксанон Suture, фиг.2С). Новый желудочный трубопровод был переделан в остатке желудка, эзофагогастростомия воссоздан с круговой степлера (CDH25, Ethicon, США), и полигликолевой кислоты (ПГК) NEOVEIL ® лист был вставлен между дыхательные пути и новый желудочный зонд (рис 2D). В послеоперационном периоде пациент сделал хорошо. Рентгенограмма пищевода не показали никаких признаков утечки или стриктуры. Оральный кормление было возобновлено, и он был выписан домой через 15 дней после операции. На амбулаторном наблюдения, он оставался бессимптомным, с прибавка массы тела, через 20 месяцев после успешного ремонта свищей.
Разговоры
фистулы между дыхательные пути и желудка трубопровода ниже эзофагэктомии сообщалось как рано и в конце послеоперационный курс. Ранние свищей связано с postintubation травмы, трахеобронхиального эрозии желудка основной линии, или непризнанного термической или тупой травмы мембранным дыхательные пути. Позднее свищи были связаны с хроническими заболеваниями содержали анастомоза утечки, рецидива рака и дилатация анастомотическим стриктуры. Подскажите диагноз имеет важное значение для успешного лечения.
Definitive лечение AGF после эзофагэктомию является сложной задачей и зависит от расположения, размера и патогенеза свищей, а также имеющиеся симптомы и сопровождающие сопутствующие заболевания пациента. За последние годы различные стратегии управления были описаны в том числе консервативны, эндоскопического и хирургического лечения [1, 2]. В целом, наблюдается тенденция к выбору нерабочем лечения, в которых наиболее часто используются эндоскопические стенты. Тем не менее, расположение свища не всегда легко поддается на стент. Более того, радикальная сила обеспечивается такими стенты может быть вредным для тканей, окружающих свищ и приводят к расширению свища [1, 3, 4].
Хирургическое повторное вмешательство, хотя и чреват высокой заболеваемости, будет вероятно, будет оптимальным радикальное лечение, особенно при больших свища или свищей с тяжелыми симптомами. Debridement из септического очага, иссечение свищей, реконструкция дыхательные пути и желудочно-трактов, а также взаиморасположение различных материалов, при необходимости, были полезными [5, 6]. В случае 1, прямое закрытие бронха не представлялось возможным из-за хрупкости мембранным дыхательные пути. Поэтому мы вставлял pedicled перикарда лоскут. В случае 2, смежной стенки желудка был использован для создания защитного патч на трахеи дефекта через прерванной швом. Кроме того, некоторые исследования показали, что NEOVEIL ® лист может быть использован в качестве материала, покрывающего для предотвращения послеоперационного прокалыванием после эндоскопической подслизистой диссекции, в то время как здесь он был использован в качестве взаиморасположения между трубкой и желудочном бронха [7].
Если операционный риск, как полагают, слишком велика из-за нестабильного общего состояния пациента, эндоскопический стент может быть временно использован для предотвращения загрязнения продолжающуюся в дыхательные пути от желудочного содержимого. Когда происходит улучшение системного состояния, хирургическое повторное вмешательство должно тогда быть рассмотрены.
Выводы
Управление AGF требует междисциплинарного знания и индивидуальную стратегию. Хотя многообещающим эффективная терапия не установлено, что не подлежит сомнению, что агрессивное хирургическое восстановление дает преимущество выживания должным образом отобранных пациентов. Ранний и правильный диагноз с эндоскопии, контроль легких и средостения инфекции, агрессивное рассмотрение хирургического вмешательства, полной резекции свища и восстановление функциональной дыхательные пути и алиментарно путей являются ключом к достижению лучшего результата в приемлемых пациентов.
<Согласие BR> Письменное информированное согласие было получено от пациента к публикации этого доклада дела и любые сопровождающие изображения. Копия письменного согласия доступна для рассмотрения редактором главный журнала
Сокращения
AGF:..
Airway желудочной фистулой на
Объявления
Благодарности
Мы благодарим всех сотрудников кафедры торакальной хирургии, Западно-Китай больницы, Сычуань университета за их вклад в приобретение данных и подготовки фигур.
Авторы 'оригинальные файлы представлены для изображений
Ниже приведены ссылки на оригинальные файлы представленных авторов для изображений. 'Исходный файл для фигурного 1 13019_2013_1415_MOESM2_ESM.pdf Авторского 13019_2013_1415_MOESM1_ESM.pdf авторов исходного файла для фигурного 2 13019_2013_1415_MOESM3_ESM.tiff Авторского исходного файла для фигурного 3 13019_2013_1415_MOESM4_ESM.tiff авторов исходного файла для фигурного 4 исходного файла 13019_2013_1415_MOESM5_ESM.tiff Авторского на рисунке 5 "исходный файл для фигурного 6 13019_2013_1415_MOESM7_ESM.tiff Авторского 13019_2013_1415_MOESM6_ESM.tiff авторов исходного файла для фигурного 7 13019_2013_1415_MOESM8_ESM.tiff исходный файл авторов о рисунке 8 конкурирующие интересы
авторы не имеют коммерческого объединения или источники поддержки, которые могут представлять конкурирующие интересы
. Вклад авторов
HS написал черновик рукописи и получил письменное согласие. WPW и QG участвовал в написании рукописи и помог к окончательному написания статьи и дал окончательное утверждение рукописи. LQC участвовал в пересмотре рукописи. Все авторы прочитали и одобрили окончательный вариант рукописи.
 Язвенный колит
Язвенный колит
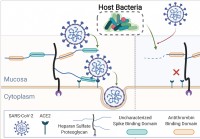
 Как факторы хозяина, такие как микробиом легких, помогают при инфекции SARS ‐ CoV ‐ 2?
Как факторы хозяина, такие как микробиом легких, помогают при инфекции SARS ‐ CoV ‐ 2?
 Лечение целиакии
Лечение целиакии
 Крупное исследование показало, что вирусная нагрузка SARS-CoV-2 самая низкая у детей
Крупное исследование показало, что вирусная нагрузка SARS-CoV-2 самая низкая у детей
 Микробиом человека сокращает гликаны слизистых оболочек,
Микробиом человека сокращает гликаны слизистых оболочек,
 Исследование:микробы, вызывающие сердечные приступы
Исследование:микробы, вызывающие сердечные приступы
 Тиопурины могут помочь остановить репликацию вируса в коронавирусах человека
Исследователи из отдела микробиологии и иммунологии, Университет Далхаузи, Университет Калгари, и кафедра биохимии и молекулярной биологии, Университет Британской Колумбии, Канада, работал с человечес
Тиопурины могут помочь остановить репликацию вируса в коронавирусах человека
Исследователи из отдела микробиологии и иммунологии, Университет Далхаузи, Университет Калгари, и кафедра биохимии и молекулярной биологии, Университет Британской Колумбии, Канада, работал с человечес
 Генетика может влиять на состав микробиома больше, чем факторы окружающей среды.
Исследователи, изучающие мышей в Израильском технологическом институте Техниона, обнаружили, что на микробиом гораздо больше влияет генетика, чем среда материнского рождения. Катерина Кон |
Генетика может влиять на состав микробиома больше, чем факторы окружающей среды.
Исследователи, изучающие мышей в Израильском технологическом институте Техниона, обнаружили, что на микробиом гораздо больше влияет генетика, чем среда материнского рождения. Катерина Кон |
 Мужчины, которые едят йогурт два раза в неделю, реже заболевают раком кишечника.
Новое исследование показало, что мужчины, которые едят две или более порции йогурта в неделю, могут снизить риск развития предраковых новообразований, которые могут привести к раку кишечника. Если рез
Мужчины, которые едят йогурт два раза в неделю, реже заболевают раком кишечника.
Новое исследование показало, что мужчины, которые едят две или более порции йогурта в неделю, могут снизить риск развития предраковых новообразований, которые могут привести к раку кишечника. Если рез