Makroskopisk grad av mage mucosal atrofi: økt risikofaktor for esophageal plateepitelkarsinom i Japan
Abstract
Bakgrunn
Vi forsøkte å anslå om den makroskopiske grad av mage mucosal atrofi er forbundet med en risiko for esophageal plateepitelkarsinom ved hjelp av en case-control studie i japanske individer, til en befolkning kjent har en høy forekomst av CagA-positive H. pylori
infeksjon.
Metoder
To hundre og femti-tre pasienter som ble diagnostisert med spiserørs plateepitelkarsinom, og 253 sex-og alders matchet kontroller ble inkludert i studien. Den makroskopiske grad av mage mucosal atrofi ble evaluert basert på Kimura og Takemoto klassifisering. En betinget logistisk regresjonsmodell med justering for potensielle konfunderende faktorer ble brukt til å vurdere de assosiasjoner.
Resultater
Body gastritt, definert endoskopisk, ble uavhengig assosiert med økt risiko for spiserørs plateepitelkarsinom.
Konklusjon
Våre funn tyder på at makroskopiske kroppen gastritt kan være en risikofaktor for esophageal plateepitelkarsinom i Japan. Videre studier er nødvendig for å bekrefte disse funnene.
Bakgrunn
Esophageal kreft er verdens åttende vanligste kreftformen, og rammer cirka 500.000 personer over hele verden hvert år [1]. I Japan, aldersstandardisert dødelighet av denne kreftformen i 2000 var 10,4 /100 000 for menn, omtrent åtte ganger større enn kvinner, og den sjette hyppigste dødsårsak av kreft i japanske menn [2]. Det er to store histologiske typer esophageal kreft, plateepitelkarsinom og adenokarsinom, og deres epidemiologiske funksjoner varierer betydelig. Esophageal plateepitelkarsinom (ESCC) har en forkjærlighet for svarte og asiatiske befolkninger og, over hele verden, mer enn 80% av esophageal kreft er plateepitelkreft karsinomer. I motsetning til dette, virker esophageal adenokarsinom hvite populasjoner overveiende. Hyppigheten av plateepitelkarsinom i vestlige land har gått ned, mens det har vært en dramatisk økning i hyppigheten av esophageal adenokarsinom i løpet av de siste tiårene [3, 4]. I mellomtiden mer enn 90% av esophageal kreft i Japan har vært plateepitelkarsinom, og ingen signifikante endringer har blitt identifisert [5].
Nylig en stor populasjonsbasert case-control studie i Sverige har vist at cytotoxin-assosierte genet A (CagA) -positivt H. pylori
infeksjon er en økt risikofaktor for ESCC, og mage mucosal atrofi (GMA) kan være en viktig formidler av den positive sammenhengen mellom CagA seropositive og ESCC [6]. Disse funnene tyder på at GMA, indusert CagA-positiv Helicobacter pylori plakater (H. pylori
) infeksjon, er en risikofaktor for ESCC i Sverige. Iijimas K et al. vist at GMA, som defineres histologisk eller serologisk, var assosiert med risiko for ESCC og risikoen så ut til å øke med progresjon av GMA i japanske individer [7].
I den foreliggende undersøkelse har vi undersøkt hvorvidt den makroskopiske omfanget av GMA er forbundet med en risiko for ESCC ved hjelp av en case-control studie i japanske individer, en befolkning kjent for å ha en høy forekomst av CagA-positive H. pylori
infeksjon.
Metoder
Pasienter
To hundre og femti-tre påfølgende pasienter som ble diagnostisert med ESCC på Gastroenterology Division of Yokohama City University Hospital fra januar 1997 til september 2008 ble retrospektivt registrert i denne studien. Eksklusjonskriterier var manglende evne til å få fullstendig profiler fra fagenes medisinske poster; ødeleggelse av esophagogastric krysset (EGJ) ved avansert ESCC; manglende evne til å observere magen på øvre endoskopi på grunn av esophageal stenose grunn av avansert ESCC, eller motivet hadde tidligere gjennomgått en øvre fordøyelseskanal drift.
For hvert tilfelle ble en kontroll matchet etter kjønn og aldersgruppe tilfeldig valgt blant pasienter som hadde gjennomgått endoscopies som en del av en helse checkup i samme periode, og som ikke hadde noe med endoskopi-observert lokaliserte lesjoner i øvre mage-tarm. Eksklusjonskriterier for kontrollene var manglende evne til å få sine fullstendige profilene fra deres journaler; eller de hadde tidligere gjennomgått en øvre fordøyelseskanal drift.
endoskopisk funn
Vårt sykehus opererer et digitalt arkivsystem for endoskopiske bilder. Alle digitale endoskopiske bildene ble selvstendig og retrospektivt gjennomgått av to utdannede endoscopists å undersøke endoskopiske funn, inkludert GMA, hiatal brokk, erosiv øsofagitt, og Barretts epitel. Hvis det var noen inkonsistens i vurderingen av de digitale endoskopiske bilder, ble en endelig diagnose bestemt seg av en felles gjennomgang av de digitale endoskopiske bildene.
Gastric slimhinnene atrofi
atrofisk delen av magen som kan visualiseres endoskopisk er kjent å strekke seg fra antrum til kroppen. Tidligere Kimura og Takemoto endoskopisk fordelt GMA inn i seks grupper (C1, C2, C3, O1, O2 og O3, C, lukket, O: åpen) (figur 1, 2) [8]. GMA har vist seg å utvikle seg fra C1 til O3 suksessivt, og denne klassifiseringen korrelerer godt med histologiske trekk ved GMA [8]. Mavesyresekresjon hos pasienter med åpen-type GMA har blitt rapportert til å være lavere enn det hos pasienter med lukket-type GMA [9]. I denne studien har vi definert O2-3 tilfeller som kroppen gastritt. Figur 1 Klassifisering av en endoskopisk tydelig atrofisk mønster. Den atrofisk grensen er grensen mellom den pyloriske og fundus-kjertel områder, som er gjenkjent av endoskopisk diskriminerende forskjeller i farge og høyden av mageslimhinnen. Tilfeller av Lukkede GMA har en atrofisk grense mellom den mucosa fundus og den pyloriske mucosa i antrum eller mindre krumning av gastrisk kroppen. Tilfeller av åpen type GMA har en atrofisk grense i sideveggen eller større krumning av den gastriske legemet [8]. C, lukket; O, åpen.
Figur 2 En endoskopisk bilde av open-type GMA. Den atrofisk grensen, bestemmes av diskriminerende forskjeller i farge og høyden på mageslimhinnen, er anerkjent i større krumning av vinkeldelen. (Hvite piler indikerer atrofisk grensen).
Hiatal brokk
hiatal brokk ble diagnostisert når avstanden mellom gastroøsofageal krysset og diafragma hiatus var 2 cm eller mer.
Erosive øsofagitt
Erosive øsofagitt ble diagnostisert basert på Los Angeles Klassifisering [10] og ble delt inn i tre grupper:. ingen, mild (karakterer A og B), eller alvorlig (grad C og D)
Barretts epitel
tilstedeværelsen av Barretts epitel ble diagnostisert basert på C & M Kriterier [11]. Kriteriene er Barretts epitel definert som makroskopisk identifikasjon, ved hjelp av en standard endoskopi eksamen, unormal søyle esophageal epitel kan tyde på en søyle-lined distal spiserøret. Lengden på Barretts epitel måles (i centimeter) med den perifere utstrekning (C grad) og grad (M grad) over gastroøsofageal krysset, identifisert som den proksimale margin av slimhinne mage folder [11].
pasienter profiler
Fyll pasientinformasjon på tidspunktet for den opprinnelige diagnosen, blant annet alder, kjønn, kroppsmasseindeks (BMI), vanlige drikking og røykevaner ble hentet fra hver enkelt pasients journal.
Etikk
studien ble gjennomført i samsvar med Helsinkideklarasjonen. Studien protokollen ble godkjent av etikkomiteen av Yokohama City University Hospital.
Statistisk analyse
I en kasus-kontrollstudie, ble fordelingen av de demografiske kjennetegn og relaterte faktorer forhold mellom ESCC pasienter og kontroller. Den statistiske analysen inkluderte en Chi-kvadrat test eller en Fisher eksakt test for å sammenligne prosenter og en Mann-Whitney U test for å sammenligne kontinuerlige data. ble også evaluert samtidig ved hjelp av logistisk regresjon ulike risikofaktorer. Signifikansnivået ble definert som p < 0,05. Alle statistiske analyser ble utført ved hjelp av Stat Vis programvare (SAS Institute, Cary, NC).
Resultater
sammenligning av pasientprofiler og endoskopiske funn mellom ESCC og sex-og alderstilpassede kontrollgrupper er vist i tabell 1. flertallet av pasientene var menn, og median (range) alder var 65 (38-86) år gammel både i ESCC og kontrollgrupper. BMI i ESCC tilfeller var betydelig lavere enn i kontrollene, foreslår å redusere inntak forårsaket av dysfagi og appetitt tap i avanserte ESCC fag. De forekomst av nåværende regelmessig drikking og nåværende røykevaner, og open-type 2-3 GMA var signifikant høyere i ESCC tilfeller enn i kontrollene. Det var ingen signifikant forskjell i frekvens av hiatushernie mellom saker og kontroller. Satsene for erosiv øsofagitt og Barretts epitel, som komplikasjoner av gastroøsofageal reflukssykdom (GERD), var signifikant lavere i ESCC tilfeller enn i controls.Table en sammenligning av egenskaper mellom ESCC saker og kontroller (P-verdi: Mann-Whitney U test; * khikvadrattest; ** Fishers eksakte test)
ESCC tilfeller product: (N = 253)
Controls <. br> (N = 253)
p-verdi
pasientprofiler
Mann /Kvinne
225/28
225/28
> 0,9999
Age (median; range)
65; 38-86
65; 38-86
> 0,9999
BMI (median; range)
20,9; 14,8 til 30,8
22,8; 14,5 til 33,1
< 0,0001
Nåværende vanlig drikker
210 (83,0%)
142 (56,1%)
< 0,0001 *
Nåværende røyker
endoskopisk funn
205 (81,0%)
133 (52,6%)
< 0,0001 *
GMA Åpen type 2, 3
164 (64,8%)
127 (50,2%)
0,0009 *
hiatal brokk
60 (23,7%)
74 (29,2%)
0,1584 *
Erosive øsofagitt
Total (LA-A til D)
13 (5,1 %)
64 (25,3%)
< 0,0001 *
Mild (LA-A, B)
12 (4,7%)
59 (23,3%)
< 0,0001 *
Alvorlig (LA-C, D)
1 (0,4%)
5 (2,0%)
0,2160 **
Barretts epitel
80 (31,6)
114 (45,1%)
0,0019 *
BMI = body mass index; GMA = mage mucosal atrofi
Multippel logistisk regresjonsanalyse av de kliniske faktorer assosiert med ESCC er demonstrert i tabell 2. Etter justering for kliniske faktorer, inklusive BMI, aktuelle vanlige drikking og røykevaner, open-type 2-3 GMA hatt en uavhengig signifikant positiv sammenheng med utbredelsen av ESCC, som sterkt antyder at makroskopiske kroppen gastritt var en uavhengig risikofaktor for ESCC. Erosiv øsofagitt viste en selvstendig signifikant invers assosiasjon med ESCC, mens Barretts epitel hadde ingen slike association.Table 2 Multippel logistisk regresjonsanalyse av kliniske faktorer assosiert med ESCC.
Kliniske faktorer <.no> Odds ratio
95% konfidensintervall
P-verdi
Body mass index
0.870
0,813 til 0,930
< 0,0001
Regelmessig drikking vane
3,228
2,028 til 5,138
< 0,0001
røyke habit
3.231
2.062–5.063
<0.0001
GMA
1.572
1.035–2.386
0.0339
Hernia
0.928
0.575–1.498
0.7608
Erosive øsofagitt
0,178
0,089 til 0,359
< 0,0001
Barretts epitel
0,671
0,434 til 1,039
0,0734
Diskusjon og konklusjon
GMA indusert av H. pylori-infeksjon
kan danne et miljø som favoriserer bakteriell overvekst, som, i sin tur, kan øke endogen nitrosering [12, 13], som var statistisk signifikant korrelert med dødeligheten av spiserørskreft, hovedsakelig ESCC, i et kinesisk økologisk studie [14] . Således kan H. pylori-infeksjon
øke risikoen for ESCC ved bortfall av normal gastrisk sekresjon. Imidlertid har det bare vært noen få studier angående forholdet mellom H. pylori-infeksjon
og risikoen for ESCC, og dette forhold forblir kontroversiell [6, 15-17]. Noen studier, ved hjelp av serum IgG antistoffer mot H. pylori
som eneste markør for infeksjonen, viste ingen eller en invers sammenheng mellom infeksjon og ESCC [6, 15-17]. På den annen side, en av disse studiene, ved hjelp av antistoffer mot CagA av H. pylori
eller en kombinasjon av H. pylori
IgG-antistoffer og antistoffer CagA å definere infeksjonen, viste en positiv korrelasjon mellom de to faktorer, og i tillegg funnet at GMA, bestemt ved serumnivåer av pepsinogen, ble forbundet med en økt risiko for ESCC [6]. Det kan ha vært en undervurdering av infeksjonsrate i ESCC pasientene i disse studiene, i hvem omfattende GMA med spontan utryddelse av H. pylori
kan ha oppstått på grunn av den fiendtlige mage tilstanden til bakterien [18, 19].
forekomsten av H. pylori
infeksjon er mye høyere i Japan enn vestlige land [20]. Videre er de fleste stammer av H. pylori
isolert fra japanske pasienter er CagA-positive [21], som induserer mer alvorlig betennelse og atrofi i den gastriske slimhinne, som fører til forandringer i mavesyre-sekresjon [22, 23]. Flere forskere har vist at H. pylori
infeksjon øker syresekresjon i duodenalsår antrum dominerende gastritt [24, 25], mens det avtar syresekresjon i kroppen gastritt [26, 27]. Videre har det blitt bekreftet at øket eller redusert syresekresjon er gjenopprettet etter utryddelse av H. pylori product: [24-27], en sterk støtte for den forutsetningen at H. pylori-infeksjon
endrer funksjon av mavesyresekresjon. I Japan, er forekomsten av GMA som strekker seg til den gastriske legemet øker med alderen, noe som resulterer i en markert reduksjon av syresekresjon hos eldre [27, 28]. Iijimas K et al. avslørte at GMA, definert histologisk eller serologisk, var assosiert med risiko for ESCC og risikoen syntes å øke med utviklingen av GMA i japanske individer [7], noe som tyder på at GMA kan være en viktig formidler av sammenhengen mellom CagA-positive H . pylori Hotell og ESCC. Dette funnet er konsistent med en nyere populasjonsbasert case-control studie fra Sverige [6]. Vi fikk dessverre ikke utføre histologiske og serologisk diagnostikk av GMA i denne studien, i stedet for hvor endoskopisk diagnose av kroppen gastritt ble vedtatt. I vår studie, endoskopisk kroppen gastritt, definert av open-type 2-3 GMA, var en uavhengig risikofaktor for ESCC blant japanske individer etter justering for konvensjonelle risikofaktorer, slik som dagens vanlige drikking og røykevaner. Dette funn var i overensstemmelse med den ovennevnte gruppeanalyse [6, 7].
Ifølge univariate analyse, både erosiv øsofagitt og Barretts epitel, til komplikasjoner med GERD, hadde en invers-forening med ESCC. Body gastritt, betraktes som en negativ sammenheng faktor på GERD, kan være en viktig formidler av denne foreningen. Men, selv etter justering for GMA Åpen-type 2-3, erosiv øsofagitt ble uavhengig signifikant assosiert med ESCC. Avansert ESCC kan spille en delvis undertrykkende rolle i utviklingen av GERD gjennom å redusere inntak forårsaket av dysfagi og appetitt tap. Det kan være nødvendig å sette opp ESCC tilfeller, som bare består av overfladisk ESCC, for nærmere vurdering av omfattende GMA som en viktig formidler av sammenhengen mellom ESCC og GERD komplikasjoner. Vår studie har en potensiell begrensning som kanskje må tas i betraktning, som er vanskeligheten i valg av passende kliniske kontroller, selv om dette alltid skjer i kasus-kontrolldesignstudier. I denne studien, valgte vi kontrollpersoner fra blant våre polikliniske pasienter som hadde gjennomgått endoscopies for en helse checkup i samme periode, og som ikke hadde noe med endoskopi-identifisert lokaliserte lesjoner i øvre mage-tarmkanalen. Likevel, forekomst av endoskopiske funn, inkludert GMA, erosiv øsofagitt og Barretts epitel, i kontrollene var lik de i tidligere rapporter med japanske befolkningen [29, 30]. Derfor er en skjevhet i utvalget av kontroller usannsynlig, selv om en prospektiv kohortstudie er nødvendig for å løse dette problemet. I konklusjonen, kropp gastritt, diagnostisert med endoskopi, er en uavhengig risikofaktor for ESCC i japanske fag. Identifiseringen av en høyrisikogruppe for ESCC ved makroskopisk kroppen gastritt, samt tung røyking og drikking, kan være nyttig i å utvikle mer effektive screeningprogrammer. Videre studier er nødvendig for å bekrefte årsakssammenheng mellom GMA og utvikling av ESCC
Forkortelser
GMA.
Mage mucosal atrofi
ESCC:
esophageal plateepitelkarsinom
BMI:
body mass index
LA:
Los Angeles Classification
C grad:
periferiske utstrekning
M grad:
grad
SSBE :
kort-segmentet Barretts øsofagus
LSBE:
lang segment Barretts øsofagus
Erklæringer
Takk
finansiering kilde hadde ingen involvering i design, analyse, skriving av papir eller beslutningen om å publisere dette arbeidet. Spesiell takk til de medisinske staber av Gastroenterology Division, Yokohama City University Hospital, Kanagawa, Japan for deres hjelp i å utføre de øvre endoskopi undersøkelser.
Forfattere 'originale legges filer for Images Nedenfor er linkene til forfatterne' opprinnelige innsendt filer for bilder. 12876_2009_326_MOESM1_ESM.pdf Forfatteroriginalfilen for figur 1 12876_2009_326_MOESM2_ESM.pdf Forfatteroriginalfilen for figur 2 konkurrerende interesser
Forfatterne hevder at de ikke har noen konkurrerende interesser.
|  Penis mikrobiom er reservoar for bakteriell vaginose-assosierte bakterier
Penis mikrobiom er reservoar for bakteriell vaginose-assosierte bakterier
 Mor-til-baby SARS-CoV-2-overføring under graviditet mulig, men sjelden,
Mor-til-baby SARS-CoV-2-overføring under graviditet mulig, men sjelden,
 Hydrogenpust er ikke fra bikinitoll
Hydrogenpust er ikke fra bikinitoll
 Lite bevis for mRNA COVID-19 vaksineassosiert trombocytopeni,
Lite bevis for mRNA COVID-19 vaksineassosiert trombocytopeni,
 Fekal transplantasjon fra visse givere bedre enn andre
Fekal transplantasjon fra visse givere bedre enn andre
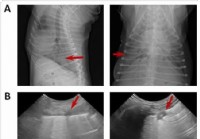 Forskning sier i SARS-CoV-2 hundeinfeksjon,
Forskning sier i SARS-CoV-2 hundeinfeksjon,
 Scientific Symposium at LABVOLUTION fokuserer på sentrale spørsmål innen biovitenskap
The Scientific Symposium at LABVOLUTION vil fokusere på sentrale spørsmål innen biovitenskap. Tilsvarende, det forventes et høyt nivå av besøkende. The Scientific Symposium debuterer på L
Scientific Symposium at LABVOLUTION fokuserer på sentrale spørsmål innen biovitenskap
The Scientific Symposium at LABVOLUTION vil fokusere på sentrale spørsmål innen biovitenskap. Tilsvarende, det forventes et høyt nivå av besøkende. The Scientific Symposium debuterer på L
 Ulcerøs kolitt og en manglende mikrobe i tarmen
Ulcerøs kolitt er en alvorlig svekkende inflammatorisk sykdom i tarmen som fører til lammende symptomer som kan påvirke livskvaliteten alvorlig. Forskere fra Stanford University School of Medicine har
Ulcerøs kolitt og en manglende mikrobe i tarmen
Ulcerøs kolitt er en alvorlig svekkende inflammatorisk sykdom i tarmen som fører til lammende symptomer som kan påvirke livskvaliteten alvorlig. Forskere fra Stanford University School of Medicine har
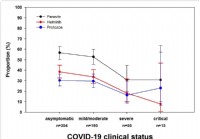 Forskning viser at tarmparasittangrep reduserer alvorlighetsgraden av COVID-19
Vi lærer mer om COVID-19 sykdom hver dag. Voksne i alle aldre med visse underliggende medisinske tilstander har økt risiko for alvorlig sykdom fra viruset som forårsaker COVID-19. COVID-19, forårsak
Forskning viser at tarmparasittangrep reduserer alvorlighetsgraden av COVID-19
Vi lærer mer om COVID-19 sykdom hver dag. Voksne i alle aldre med visse underliggende medisinske tilstander har økt risiko for alvorlig sykdom fra viruset som forårsaker COVID-19. COVID-19, forårsak