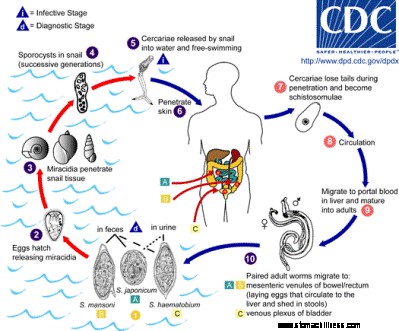
 Shistosomiasis livssyklus
Shistosomiasis livssyklus
Schistosomiasis er en sykdom som er forårsaket av parasitter (slekten Schistosoma ) som kommer inn i mennesker ved å feste seg til huden, penetrere den og deretter migrere gjennom venesystemet til portvenene der parasittene produserer egg og til slutt symptomene på akutt eller kronisk sykdom (for eksempel feber, ubehag i magen, blod i avføring). Helsemyndigheter anser sykdommen for å være en ormeinfeksjon, eller helminthiasis.
Bilharziasis, bilharzia, bilharziosis og sneglefeber eller, i akutt form, Katayama-feber er alternative navn for schistosomiasis. Theodore Bilharz identifiserte parasitten Schistosoma hematobium i Egypt i 1851. Schistosomiasis er den nest mest utbredte tropesykdommen i verden; malaria er den første. Sykdommen finnes hovedsakelig i utviklingsland i Afrika, Asia, Sør-Amerika, Midtøsten og Karibia og regnes som en av mange tropiske sykdommer som kan overføres via jord (eller vannoverførende). I USA er det diagnostisert hos turister som har besøkt disse utviklingslandene og hos besøkende fra disse landene, eller fra laboratorieulykker. Mer enn 200 000 mennesker dør hvert år i Afrika sør for Sahara av denne infeksjonen. Snegletypen som er en del av parasittens livssyklus (se nedenfor) er ikke endemisk (ikke-endemisk) for amerikanske ferskvannskilder i USA.
I 2014 skjedde et utbrudd på Korsika, Frankrike, hos mennesker som svømte i Cavu-elven. Dette var den første rapporterte lokalt ervervede Schistosoma infeksjon i Frankrike.
Parasitter av slekten Schistosoma (S. mansoni , S. mekongi , S. intercalatum , S. hematobium , og S. japonicum ) forårsake sykdommen. Sykdommen hos mennesker er en del av den kompliserte livssyklusen til parasittene som er illustrert i figuren under. Mennesker går inn i ferskvannsområder som inneholder snegler som vokser Schistosoma sporocyster som utvikler seg til frittsvømmende cercariae som utfelles av ferskvannssnegler (Biomphalaria og Bulinus slekt), anses å være en mellomvert. Cercariae kan feste seg til og trenge inn i menneskets hud, migrere til blodkar, og gjennom lungeblodkapillærer nå portalblodet eller vesikulære (blære) blodsystemer. Under denne migrasjonen endrer cercariae seg og utvikler seg fra schistosomula til voksne parasittiske hann- og hunnormer. Ormene inkorporerer menneskelige proteiner i overflatestrukturen, så de fleste mennesker produserer liten eller ingen immunrespons mot parasittene. Etter parasittparring skjer i portalen eller det vesikulære blodsystemet, oppstår eggproduksjon. I motsetning til de voksne parasittene, stimulerer parasittens egg en sterk immunrespons hos de fleste mennesker. Noen egg migrerer gjennom tarm- eller blærevevet og blir kastet i avføring eller urin til jord eller vann, mens andre egg blir feid inn i portalblodet og setter seg fast på andre vevssteder. Egg som kastes i urin eller avføring kan nå modenhet i ferskvann (et klekket egg utvikler seg til et miracidium) og fullføre livssyklusen ved å infisere mottakelige snegler. I tillegg kan noen voksne ormer migrere til andre organer (for eksempel øyne eller lever). Denne livssyklusen er ytterligere komplisert av S. japonicum arter som også kan infisere tamme og ville dyr, som deretter kan tjene som et annet vertssystem. S. hematobium er arten som vanligvis infiserer menneskets blærevev, mens de andre artene vanligvis infiserer tarmvevet.
De akutte og kroniske symptomene på schistosomiasis antas hovedsakelig å skyldes eggvandring gjennom vev og menneskelig immunrespons på eggene. Kroniske symptomer skyldes hovedsakelig egg som ikke blir kastet ut av kroppen. Komplikasjoner (for eksempel hepatomegali eller forstørret lever- og blærekreft) relatert til sykdommen antas å oppstå på grunn av langvarig eksponering for de svært antigene eggene.
Selv om noen få pasienter kan ha mindre hudirritasjon når cercariae kommer inn i huden, utvikler de fleste ikke symptomer før eggene utvikler seg (omtrent en til to måneder etter første hudpenetrasjon). Deretter kan feber, frysninger, hoste og muskelsmerter begynne innen en til to måneder etter infeksjon. Imidlertid har de fleste ingen symptomer i denne tidlige infeksjonsfasen. Dessverre utvikler noen få pasienter akutt schistosomiasis (Katayama-feber) i løpet av denne en til to-måneders perioden, og symptomene deres ligner på serumsyke og er som følger:
Flertallet av mennesker som utvikler kronisk schistosomiasis har symptomer som utvikler seg måneder eller år etter den første eksponeringen for parasittene. Følgende er en liste over de fleste symptomene forbundet med kronisk schistosomiasis. Pasienter har vanligvis noen få av disse symptomene.
Den presumptive diagnosen schistosomiasis er basert på den medisinske omsorgspersonens historie og fysiske undersøkelse av pasienten. Det er viktig å vite at en person har bebodd eller besøkt områder av verden der sykdommen er endemisk, spesielt hvis personen har vært utsatt for hudeksponering for ferskvannssjøer og bekker. Hvis pasienten har den historien og har symptomer som er beskrevet ovenfor, kan det stilles en presumptiv diagnose. Men fordi symptomene på schistosomiasis ligner på serumsyke og andre sykdommer, er det vanligvis nødvendig med definitive diagnostiske tester. Tykke fekale utstryk og urinkonsentrasjonstester (for eksempel Kato-Katz-testen) brukes til å avgjøre om noen Schistosoma egg er tilstede. Hvis egg blir funnet, er pasienten definitivt diagnostisert med schistosomiasis. I tillegg er de fleste egg fra hver art formet forskjellig slik at det er mulig å bestemme hvilket Schistosoma smitter pasienten. Noen ganger stilles den definitive diagnosen ved undersøkelse av biopsiprøver av vev, når eggene visualiseres i det infiserte vevet.
Blodprøver og, mer nylig, polymerasekjedereaksjon (PCR)-tester kan bidra til å bekrefte diagnosen, men positive resultater kan bare indikere tidligere eksponering. Imidlertid er disse testene vanligvis ikke positive før pasienten har vært smittet i omtrent seks til åtte uker fordi det tar tid før eggene utvikles og stimulerer den menneskelige immunresponsen. Hvert Schistosoma arter har forskjellige eggproteiner som kan påvises ved antistofftester. PCR-testen er tilgjengelig fra U.S. Centers for Disease Control and Prevention.
Mange andre tester og prosedyrer kan være nødvendige for å etablere diagnosen, spesielt hvis det ikke finnes egg i avføring eller urin, som ofte er situasjonen ved kronisk schistosomiasis. Koloskopi, cystoskopi, endoskopi og leverbiopsi er alle metoder som kan brukes for å få vevsbiopsimateriale. I tillegg kan ultralyd, røntgen thorax, CT-skanning, MR og ekkokardiogram brukes for å bestemme omfanget av infeksjonen i ulike organsystemer. De fleste leger vil ta ytterligere blodprøver (fullstendig blodtelling [CBC], leverfunksjonstester, nyrefunksjonstester) for å avgjøre om organer har blitt skadet av parasittene.
For tiden er stoffet som brukes hos de fleste praziquantel (Biltricide); den er imidlertid bare effektiv mot voksne ormer og påvirker ikke egg eller umodne ormer. Behandling med dette stoffet er enkel og dosen er basert på pasientens vekt med to doser gitt på en dag. Imidlertid forårsaker stoffet rask desintegrering av ormen som igjen lar det menneskelige immunsystemet angripe parasitten. Denne immunresponsen kan forårsake lokaliserte reaksjoner, som kan øke pasientens symptomer. Kortikosteroider brukes ofte for å redusere symptomene på denne reaksjonen. Dessverre begrenser dette svaret bruken av praziquantel. Praziquantel og oxaminquine eller artemether brukes av noen klinikere tidlig i infeksjoner, eller for å behandle individer infisert med henholdsvis malaria og schistosomer.
Okulær schistosomiasis bør ikke behandles med denne praziquantel. Andre organer med tunge parasittinfeksjoner fungerer kanskje ikke godt og krever støttebehandling inntil hyperimmunresponsen avtar etter medikamentadministrering. Andre legemidler (oksamnikin, metrifonat, artemisininer og trioksolaner) har blitt brukt hos noen pasienter, men har begrenset effektivitet. Nye legemidler er under utvikling. Spesialister på infeksjonssykdommer, øyeleger og kirurger kan behandle noen med en schistosomiasisinfeksjon.
Kirurgisk behandling kan omfatte fjerning av svulstmasser, ligering av esophageal-varicer, shuntoperasjoner og fjerning av granulomer.
Folk knyttet til ferskvannskilder i områder hvor Schistosoma er endemiske bør søke medisinsk hjelp hvis de utvikler symptomer på akutt schistosomiasis (se ovenfor, spesielt for magesmerter, blod i avføring eller urin og feber). De med diagnostisert kronisk schistosomiasis bør søke medisinsk hjelp hvis deres kroniske symptomer øker (spesielt magesmerter, kortpustethet, blodig diaré eller blodig urin, anfall eller endringer i mental status). Alle med udiagnostisert schistosomiasis som utvikler symptomer som er oppført ovenfor, bør søke medisinsk hjelp og informere omsorgspersonene om at de har vært utsatt for ferskvannskilder i områder der sykdommen er endemisk, enten som beboere i områdene eller som turist.
Komplikasjonene som kan utvikle seg med schistosomiasis oppstår vanligvis hos individer som har mange parasitter og egg, spesielt når eggene og parasittene har migrert til andre organer. Generelt involverer komplikasjoner vanligvis det kardiopulmonale, gastrointestinale og sentralnervesystemet (CNS), leveren og milten, og urinveiene sammen med leveren og milten. Noen av de store komplikasjonene er høyt blodtrykk (hypertensjon), anfall, bakterielle infeksjoner, urinveisobstruksjon, organskade eller -ødeleggelse og død.
Teoretisk sett kan sykdommen forebygges ved å unngå all menneskelig hudkontakt med ferskvannskilder der schistosomiasis og sneglene som fullfører livssyklusen er endemiske. Det er imidlertid lite sannsynlig at dette vil skje i de fleste utviklingsland. Sykdomskontrolltjenestemenns rapporter om forsøk på å redusere eller eliminere snegler fra enkelte ferskvannskilder ved bruk av bløtdyrmidler (snegleagn) har sitert en nedgang i antall personer som er smittet, men dette krever ofte gjentatte behandlinger av forurensede miljøer, og en del anstrengelser har blitt stoppet pga. begrenset suksess.
Dessverre kan personer som behandles og ikke har noen symptomer på sykdommen lett bli smittet på nytt hvis de utsettes for cercariae; ettersom den menneskelige immunresponsen på denne sykdommen ofte ikke er i stand til å forhindre reinfeksjon. Det finnes ingen kommersielt tilgjengelig vaksine mot Schistosoma , men forskning pågår og kanskje en vaksine kan være tilgjengelig om noen år.
Barn i skolealder er utsatt for eller høy risiko for sykdommen fordi de ofte har hud og bare føtter utsatt for forurenset vann og jord.
Tidlig antiparasittisk behandling, spesielt med akutt schistosomiasis, kan tillate folk å komme seg helt uten å utvikle kronisk sykdom. Noen få mennesker får sykdommen, men blir helt friske. Selv pasienter med tidlig kronisk sykdom kan bli bedre med medikamentell behandling. Prognosen er imidlertid dårligere for personer som har andre helseproblemer (for eksempel med et undertrykt immunsystem, HIV eller kroniske infeksjoner som malaria) og som deretter blir infisert med Schistosoma . Personer med kronisk sykdom kan forbedre seg med forsiktige antiparasittiske medikamentelle behandlinger og symptomatisk behandling av komplikasjoner forbundet med schistosomiasis.
 Hvorfor du kan ha smerter etter å ha spist
Begrepet postprandial betyr etter å ha spist. Smerter etter å ha spist er et symptom på flere fordøyelsessykdommer. Det er lurt å snakke med en helsepersonell hvis du har smerter etter at du har spist
Hvorfor du kan ha smerter etter å ha spist
Begrepet postprandial betyr etter å ha spist. Smerter etter å ha spist er et symptom på flere fordøyelsessykdommer. Det er lurt å snakke med en helsepersonell hvis du har smerter etter at du har spist
 Allergi knyttet til høyere søppelmatforbruk,
foreslår ny studie Mange matallergier i barndommen kan skyldes å spise søppelmat, ifølge en ny studie. Barn med matallergi, og barn som spiser mye søppelmat, har økt kroppsnivå av molekyler kalt avans
Allergi knyttet til høyere søppelmatforbruk,
foreslår ny studie Mange matallergier i barndommen kan skyldes å spise søppelmat, ifølge en ny studie. Barn med matallergi, og barn som spiser mye søppelmat, har økt kroppsnivå av molekyler kalt avans
 Hepatitt A- og B-vaksinasjoner
Hepatitt A- og B-vaksinasjonssenter Hepatittbilder lysbildefremvisning:Hva setter deg i fare Myter om fordøyelsessykdommer bilder av hepatitt-lysbildefremvisning Hva er hepatitt? Hepatitt A-vaksine
Hepatitt A- og B-vaksinasjoner
Hepatitt A- og B-vaksinasjonssenter Hepatittbilder lysbildefremvisning:Hva setter deg i fare Myter om fordøyelsessykdommer bilder av hepatitt-lysbildefremvisning Hva er hepatitt? Hepatitt A-vaksine