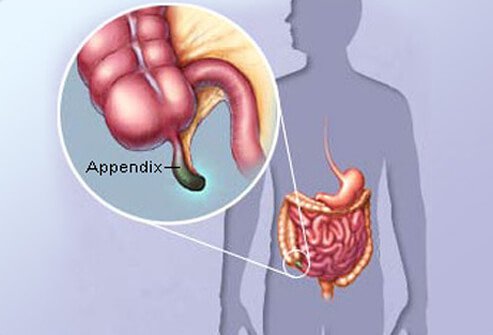
Uw appendix is een kleine, zakachtige weefselzak aan het begin van uw dikke darm. Het is te vinden aan de rechterkant van je lichaam in een gebied in je rechteronderbuik dat de 'cecum' wordt genoemd. De volledige naam van uw appendix is 'wormvormige appendix', wat 'wormachtig aanhangsel' betekent.
Jarenlang werd de appendix als nutteloos beschouwd. Artsen ontdekten dat patiënten ogenschijnlijk gezond waren na het verwijderen van hun appendix. Dat beeld is de laatste tijd veranderd. Onderzoekers hebben ontdekt dat uw appendix een belangrijke rol speelt bij het stimuleren van uw immuunsysteem.
Je appendix herbergt darmbacteriën. Dit helpt uw spijsverteringsstelsel te herstellen na een infectie. Bacteriën uit uw appendix helpen bijvoorbeeld uw dikke darm opnieuw te bevolken na een periode van diarree, waardoor u sneller herstelt. Het lijkt ook te beschermen tegen de ziekte van Chron, een veel voorkomende chronische darmziekte. Patiënten met een intacte appendix hebben vier keer minder kans om CU te ontwikkelen.
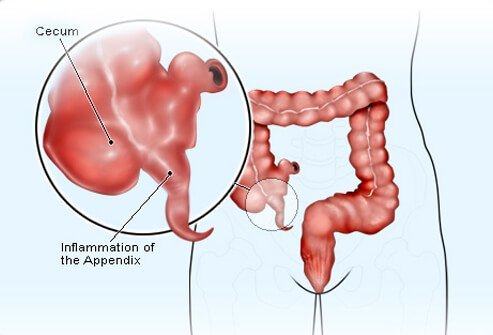
Het achtervoegsel "-itis" betekent "ontsteking" in het Engels, dus appendicitis is een ontsteking van uw appendix. Blindedarmontsteking kan optreden wanneer slijm, ontlasting, een groei of een combinatie hiervan de opening van uw appendix blokkeert die naar de blindedarm leidt. Het kan ook worden veroorzaakt door buiktrauma of inflammatoire darmziekte. In elk geval vermenigvuldigen bacteriën zich in de opgesloten ruimte en infecteren ze de bekleding van uw appendix.
Als de ontsteking en verstopping ernstig genoeg zijn, kan het weefsel van uw appendix afsterven en zelfs scheuren of barsten, wat kan leiden tot een medisch noodgeval. Het risico op een gescheurde appendix wordt groter naarmate de behandeling voor appendicitis langer wordt uitgesteld.

Iedereen kan blindedarmontsteking krijgen. Maar het komt het vaakst voor bij mensen tussen de 10 en 30 jaar. Mannen hebben een hoger risico dan vrouwen. Ongeveer 7% van de mensen in de VS krijgt tijdens hun leven te maken met blindedarmontsteking. Zeer jonge kinderen en ouderen lopen een groter risico op complicaties. Vroege herkenning en snelle behandeling van de aandoening zijn noodzakelijk, vooral voor meer kwetsbare mensen.

Het uitstellen van de diagnose en behandeling van appendicitis verhoogt het risico op complicaties. Een mogelijke complicatie - perforatie - kan leiden tot een ophoping van pus (abces) rond uw appendix of een infectie die zich verspreidt door de buikwand en die van het bekken (peritonitis). Een operatie moet zo snel mogelijk na de diagnose van appendicitis plaatsvinden. Langere vertragingen tussen diagnose en behandeling (operatie) verhogen het risico op perforatie. Het risico op perforatie 36 uur nadat de symptomen van appendicitis voor het eerst verschijnen, is bijvoorbeeld 15% of meer.
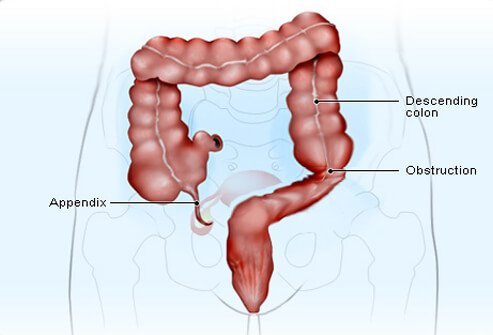
Soms verstoort de ontsteking die gepaard gaat met blindedarmontsteking de werking van de darmspier en voorkomt dat de darminhoud beweegt. Misselijkheid, braken en opgezette buik kunnen optreden wanneer vloeistof en gas zich ophopen in het deel van de darm boven de blokkade. In deze gevallen kan een neus-maagsonde nodig zijn om de inhoud die niet kan passeren af te tappen. Dit is een buisje dat in je neus wordt ingebracht en dat door je slokdarm naar je maag en darmen gaat.
Een van de eerste symptomen van blindedarmontsteking is buikpijn die moeilijk te lokaliseren is. Mensen met blindedarmontsteking ervaren meestal pijn in het centrale deel van hun buik die uiteindelijk overgaat naar het rechter onderste kwadrant (McBurney's punt). Verlies van eetlust is een ander vroeg symptoom van blindedarmontsteking. Misselijkheid en braken kunnen vroeg in het ziekteverloop optreden of zelfs later als gevolg van een darmobstructie.
Enkele van de symptomen van appendicitis zijn:
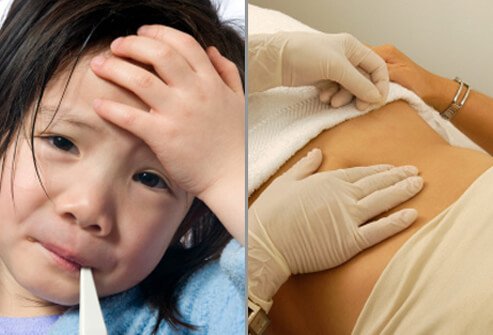
Artsen diagnosticeren blindedarmontsteking op basis van de symptomen en bevindingen van de patiënt tijdens lichamelijk onderzoek. Een persoon met blindedarmontsteking ervaart meestal matige tot ernstige pijn wanneer de arts zachtjes op de rechter onderbuik drukt. Een mogelijke indicatie van peritonitis is "rebound-tederheid", wat een verergering van pijn is wanneer de arts zijn hand verwijdert nadat hij op een gevoelig deel van de buik heeft gedrukt.
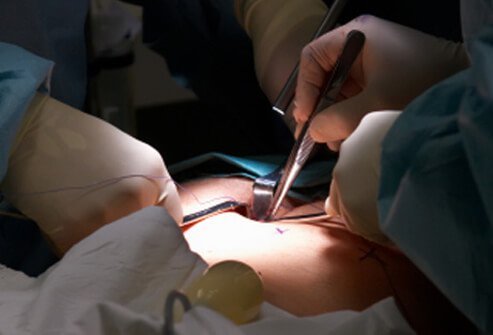
Chirurgische appendixverwijdering wordt een appendectomie genoemd. Er zijn twee hoofdtypen appendectomie:open en laparoscopisch. Open operaties gebruiken een lange spleet langs uw zij om uw appendix te verwijderen.
Appendectomieën die laparoscopisch worden uitgevoerd, gebruiken speciale chirurgische hulpmiddelen. Deze worden via verschillende kleine incisies in uw buik gebracht. Dit type operatie gaat gepaard met minder pijn en sneller herstel. Antibiotica worden zowel voor als na de operatie gegeven aan een patiënt met een vermoedelijke of bevestigde blindedarmontsteking. Het volgende is een stapsgewijs verslag van een laparoscopische blindedarmoperatie.
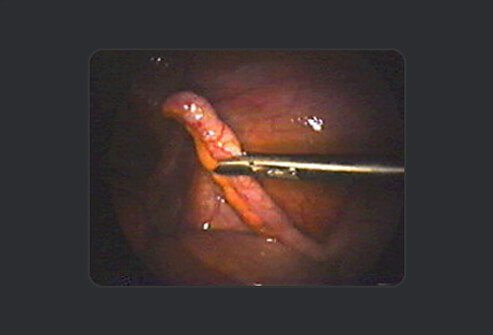
Deze afbeelding toont een normale appendix bij een vrouwelijke patiënt die een operatie ondergaat voor een infectie in haar voortplantingssysteem. Aangezien de functie van de appendix niet bekend is en om diagnostische verwarring in de toekomst te voorkomen, verwijdert de chirurg deze om mogelijke appendicitis in de toekomst te voorkomen.
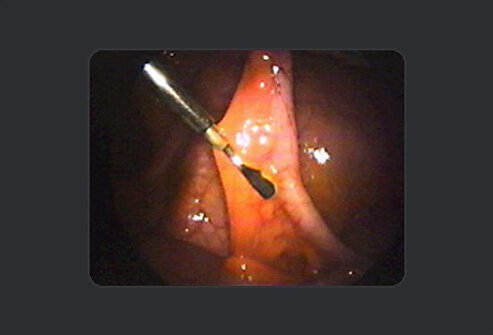
Om de appendix te verwijderen, scheidt de chirurg deze van het mesenterium, het weefsel dat bloed aan het gebied levert. Elektrische stroom geleverd door een bipolaire pincet wordt gebruikt om de bloedvaten af te dichten (cauteriseren) en bloedingen te voorkomen.
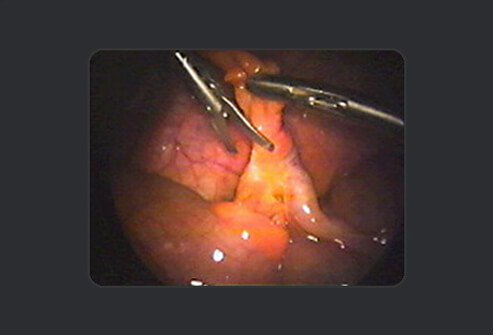
In de volgende stap knipt de chirurg met een schaar de appendix los van het mesenterium. Hij wisselt af tussen elektrocauterisatie (om bloedvaten af te sluiten) en snijden om de appendix volledig te scheiden van de omliggende weefsels totdat de enige overgebleven verbinding met de dikke darm is.
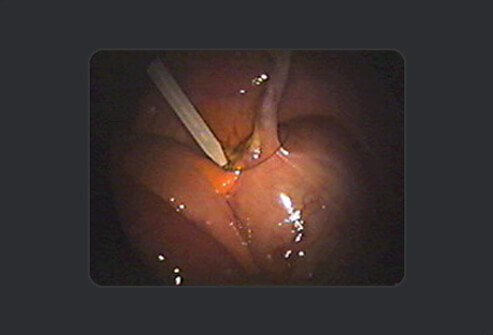
In de volgende stap verplettert de chirurg de basis van de appendix met een klem en beweegt de klem vervolgens iets naar het einde van de appendix, waarbij een voorgeknoopte hechtdraad aan de basis van de appendix wordt geplaatst om deze af te binden.
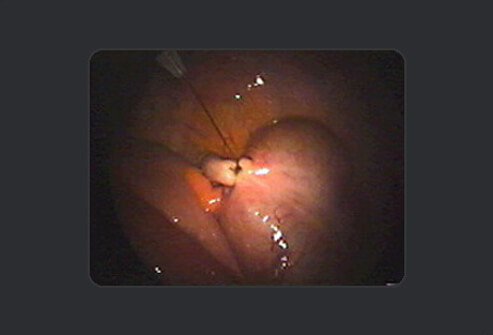
De chirurg trekt de hechtdraad aan en zet deze vast met een vissersknoop, die kan worden aangetrokken maar niet vanzelf los kan komen.
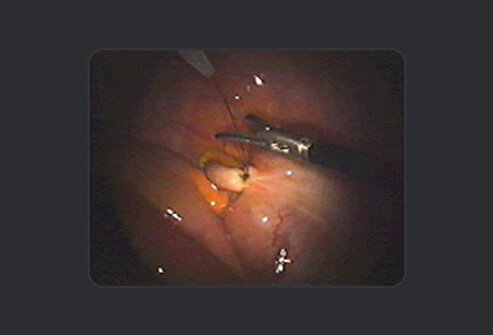
De chirurg gebruikt vervolgens de schaar om de hechtdraad boven de knoop door te knippen.
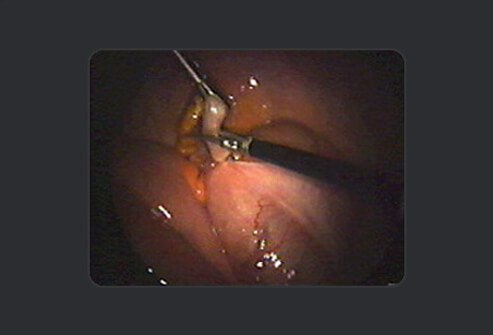
De chirurg knipt de appendix met dezelfde schaar boven de knoop maar onder de klem om besmetting te voorkomen.
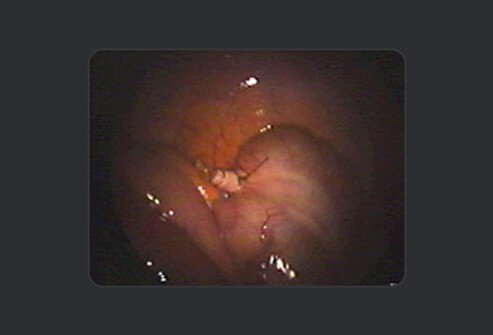
De chirurg en zijn chirurgisch team voeren nog een laatste inspectie van het gebied uit om er zeker van te zijn dat er geen bloedingen zijn.
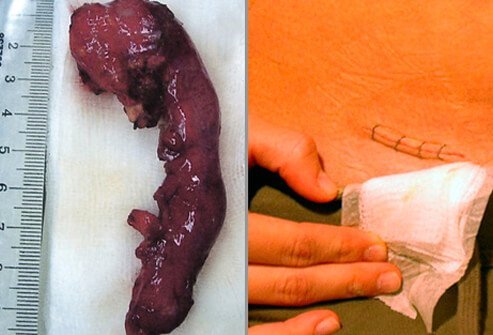
Infectie op de chirurgische locaties is de meest voorkomende complicatie van een blindedarmoperatie. Roodheid en pijn kunnen aanwezig zijn bij een milde infectie. Matige infecties kunnen ernstigere symptomen hebben. Antibiotica worden gebruikt om milde tot matige postoperatieve infecties te behandelen. Als zich een abces ontwikkelt, kan drainage nodig zijn.
De appendix speelt een onzekere rol bij volwassenen en oudere kinderen. Het verwijderen van uw appendix gaat niet gepaard met grote gezondheidsproblemen op de lange termijn. Sommige studies rapporteren een verhoogd risico op bepaalde ziekten na een blindedarmoperatie. De ziekte van Crohn, een inflammatoire darmaandoening, is zo'n ziekte.

Direct na de operatie wordt u gehecht en naar een verkoeverkamer gebracht. Uw medisch team houdt uw vitale functies in de gaten als u ontwaakt uit de narcose. Als u wakker wordt, vindt u een steriel verband rond uw operatiewonden.
Hersteltijden verschillen per operatie. Na een laparoscopische operatie mag u dezelfde dag nog naar huis. Patiënten krijgen pijnstillers en moeten mogelijk een dun slangetje door uw neus houden. Deze buis, die naar uw maag gaat, verwijdert maagvloeistoffen en eventuele opgesloten lucht in uw maag terwijl u herstelt. Verwacht in de komende twee tot drie weken een follow-up met uw zorgverlener.
 De geheime oorzaak van je ziekte ontdekken...
In de bovenstaande afbeelding kijkt u naar mijn jaarlijkse hertestregime. Het omvat een reeks bloedtesten, urinetests, speekseltesten en ontlastingstests van de beste kwaliteit... OH MY! In totaal kw
De geheime oorzaak van je ziekte ontdekken...
In de bovenstaande afbeelding kijkt u naar mijn jaarlijkse hertestregime. Het omvat een reeks bloedtesten, urinetests, speekseltesten en ontlastingstests van de beste kwaliteit... OH MY! In totaal kw
 Wat stopt diarree op natuurlijke wijze?
Diarree of dunne ontlasting wordt vaak veroorzaakt door een virus, bacterie of voedselallergie. Dingen die diarree op natuurlijke wijze stoppen, zijn onder meer het BRAT-dieet, probiotica, orale rehyd
Wat stopt diarree op natuurlijke wijze?
Diarree of dunne ontlasting wordt vaak veroorzaakt door een virus, bacterie of voedselallergie. Dingen die diarree op natuurlijke wijze stoppen, zijn onder meer het BRAT-dieet, probiotica, orale rehyd
 Mondwater heeft invloed op de effecten van lichaamsbeweging
Wetenschappers weten al lang dat de bloeddruk daalt na inspanning, maar het mechanisme is niet volledig opgehelderd. Een nieuwe studie toont aan dat bacteriën in de mond, die nitriet produceren, staat
Mondwater heeft invloed op de effecten van lichaamsbeweging
Wetenschappers weten al lang dat de bloeddruk daalt na inspanning, maar het mechanisme is niet volledig opgehelderd. Een nieuwe studie toont aan dat bacteriën in de mond, die nitriet produceren, staat