transection laparoscopique partielle gastrique et dévascularisation afin d'améliorer son flux
Résumé de l'arrière-plan
esophagogastric fistule après une oesophagectomie pour le cancer est très commun. L'un des facteurs les plus importants qui conduit à son développement est isquemia gastrique. Nous supposons que dévascularisation gastrique par laparoscopie et transection partielle est une opération sécuritaire qui permettra d'améliorer le flux vasculaire du fond de l'estomac.
Méthode
Notre étude a porté sur huit porcs. Chaque animal avait deux opérations. Dans la première, une dévascularisation gastrique par laparoscopie et de mobilisation ont eu lieu. On a mesuré le flux vasculaire avant la procédure et immédiatement après cela avec un doppler laser (sonde endoscopique). Au bout de trois semaines, une seconde opération a eu lieu. Résultats de Nous réévaluées le flux vasculaire et a envoyé un échantillon de fundus gastrique pour l'évaluation histopathologique.
Le fundus gastrique ont montré des signes de néovascularisation après une évaluation à la fois macroscopique et microscopique. Ces résultats corrélés avec les mesures doppler laser.
Conclusion
laparoscopique dévascularisation gastrique et transection partielle est une procédure sûre qui augmente le flux vasculaire de l'estomac dans une période de trois semaines. Cette constatation peut avoir un impact positif en termes de diminution de la formation de fistules.
1. Contexte
fuites esophagogastric anastomotique est une cause majeure de morbidité et de mortalité chez les patients qui ont subi une œsophagectomie [1-3]. Son incidence varie 5-25%. De nombreuses publications ont décrit la cause de cette complication, et il a été décrit que l'ischémie du tube gastrique est une cause importante [4-6].
Informations Scarce est disponible sur les solutions possibles à ce problème. La recherche a été fait [7] montrant une chute gastrique Pt O2 suivante dévascularisation gastrique, mais pas après sa mobilisation. Certains articles [8-10] décrivent embolisation préopératoire comme un moyen d'augmenter la vascularisation du fundus gastrique. D'autres [11, 12] présument dévascularisation chirurgicale du fundus gastrique et l'anastomose retardée comme une solution potentielle. Une oesophagectomie à deux étages a été décrite, mais la transposition de l'estomac et de faire l'anastomose esophagogastric après plusieurs jours.
Dans une tentative pour augmenter le flux vasculaire gastrique, nous avons effectué une dévascularisation gastrique, comme cela se fait dans un esophagectomy standard. Ensuite, l'estomac a été partiellement tubulized, ce qui rend plus conditionné. Son débit vasculaire a été mesurée avec un doppler laser (Perimed, Ohio, Etats-Unis) Probe- -endoscopic avant et après ligature vasculaire et la coupe partielle et, au bout de 3 semaines, une réintervention nous a permis de mesurer l'écoulement vasculaire à nouveau.
Notre objectif est d'évaluer si la dévascularisation partielle et transection de l'estomac stimule la circulation collatérale de se développer, et de cette façon, augmenter le débit vasculaire du fundus gastrique.
en outre, nous avons évalué la sécurité de la procédure, en termes de complications, et OU temps. L'application clinique serait que le risque de fuite anastomotique esophagogastric pourrait être réduite si un fundus mieux vascularisé peut être réalisé avec cette technique. Huit animaux de
2. méthodes ont été utilisées dans cette étude. Les porcs ont été prémédication par IM atropine (0,04 mg /kg) et IM kétamine (15-25 mg /kg) ou Telazol 5-10 mg /kg IM et reçu IV Thiopentobarbital (5-11 mg /kg) pour l'induction de l'anesthésie.
isofluorane (1,5%) a été utilisé pour l'entretien de l'anesthésie et titré à effet. Pour l'analgésie, 0,01 mg /kg de IV buprénorphine a été administré intra-opératoire, et un timbre transdermique de fentanyl (100 mcg) a été placé pendant 72 heures l'analgésie post-opératoire. Toradol à 0,3-0,7 mg /kg iv /im ou flunixine méglumine à 0,5-2,2 mg /kg iv /im a été utilisé si une analgésie supplémentaire était nécessaire.
Après induction, une technique ouverte a été utilisé pour placer un trocart de 10 mm en l'abdomen, et pneumoperithoneum a été créé.
Un laparoscope de 30 degrés a été utilisé. Cinq trocart de 10 mm et une trocart de 5 mm ont été utilisées. En tant que première étape, le flux vasculaire du fundus a été mesurée à l'aide d'un laser Doppler. Avec le scalpel Harmonic (Tyco HealthCare, CT, Etats-Unis), l'estomac a été mobilisé (vaisseaux courts gastriques sectionnées). Une agrafeuse vasculaire est utilisée pour la dissection transversale du pédicule gastrique gauche.
Après son devascularization, l'estomac a été partiellement tubulized. A partir de l'angle de Sa, et se dirigeant vers le bas, trois cartouches séquentielles de Endo GIA (Tyco HealthCare, CT, Etats-Unis) ont été tirés [figure 1]. flux vasculaire a été réévalué à ce point. Figure 1 transection gastrique partielle après avoir été dévascularisé.
Après la procédure, les animaux ont été maintenus NPO pour les 12 premiers hs puis avancer progressivement de l'eau à des aliments solides au cours des 24 prochaines hs. Trois semaines plus tard, les porcs ont été ré-exploités.
Le but de cette seconde procédure était de mesurer à nouveau le flux vasculaire au fond, et d'évaluer si macroscopiquement dévascularisation eu un impact positif dans le développement de la vascularisation garantie. Un échantillon de fundus gastrique a été prise pour l'évaluation histopathologique.
3. Résultats
Afin d'évaluer nos résultats, aspect macroscopique du fond après trois semaines de la première opération, évaluation microscopique du fond après trois semaines de la première opération et doppler laser mesures ont été prises en compte.
Dans notre série, tous les animaux avaient une apparence «rose» au cours de la dernière opération. Cela correspond bien à l'examen microscopique, dans laquelle une augmentation du nombre de vaisseaux sanguins était présent dans le fond de l'oeil par rapport aux zones normales histologiquement. A cet effet, les navires (valeur moyenne) enfermées dans une zone rectangulaire uniforme (tel que défini par un ensemble de réticules dans le microscope) dans cinq aléatoires 20 × champs dans les zones affectées et non affectées de tissu ont été mesurés. Le résultat a montré 10/12/14/11/9 et 4/5/6/6/5 vaisseaux respectivement [figure 2]. Figure 2 L'évaluation histopathologique du tissu gastrique. Le graphique montre l'augmentation du nombre de navires dans la partie néovascularisent de l'estomac (plus d'une partie distale du fond). Mesures doppler
laser ont montré une chute initiale dans le flux vasculaire (immédiatement après la dévascularisation) et une augmentation lorsque mesurée trois semaines après [figure 3]. Figure 3 diminution initiale de la perfusion après dévascularisation, et son augmentation après une semaine à trois périodes.
Le cours post-opératoire de tous les animaux se déroule sans incident, et la moyenne OU le temps était de 80 min. Aucune fuite de la ligne d'agrafage ont été vus. Ulcération et une nécrose, deux complications possibles de la procédure, ne sont pas vus.
4. Discusion
fuites esophagogastric après une œsophagectomie dans une cause fréquente de morbidité et de mortalité. Son incidence varie en fonction de la série, allant de 5% à 25%. Afin de diminuer les taux de fistule, de nombreux chercheurs ont essayé de trouver la source de ce problème afin de l'éviter. L'un des facteurs les plus importants conduisant à la formation de la fistule est un flux vasculaire faible, qui interfère avec le processus de guérison [4-6]. Il a également été décrit que la baisse du flux vasculaire se produit immédiatement après son tubulization, et reste stable après son ascension à travers le thorax jusqu'au cou [7].
Certains chercheurs ont effectué une dévascularisation gastrique et retardée pour 2- 3 semaines l'anastomose, de trouver un meilleur résultat en termes de formation de fistules chez ces animaux [11] tandis que d'autres [9, 10] utilisés embolisation artérielle pour créer un conditionnement gastrique et appliquées dans le cadre clinique.
le mécanisme physiologique de le développement de la néovascularisation dans le tissu conditionné a été bien décrit avec une des procédures analogues. La transposition de lambeau de peau pour la reconstruction cutanée [13] est un exemple. Dans ces études, le volet a été partiellement dévascularisé et mobilisé, et après 2-3 semaines, le lambeau de peau a été transposée. nécrose Flap et déhiscence de la plaie ont été réduits.
Pour tenter de diminuer la vascularisation du fond à son meilleur, au cours de la première procédure, nous avons partiellement sectionnée l'estomac comme il serait fait pour un tubulization gastrique au cours d'une oesophagectomie en plus sa dévascularisation (sectionner du gastroépiploïque, court gastrique et pédicule gastrique gauche) et la mobilisation. De cette façon, la vascularisation sous-muqueux serait réduite, produisant une plus grande conditionnement ischémique.
L'examen macroscopique et microscopique du fond, ainsi que la mesure du flux vasculaire avec un laser Doppler (Perimed, OH, US), avec une sonde endoscopique, nous a aidé à évaluer l'efficacité du processus de dévascularisation et la néovascularisation.
complications potentielles de la procédure que nous avons effectué dans la série comprennent ceux liés aux processus de dévascularisation et transection, et comprennent l'ulcération gastrique et une nécrose (dévascularisation processus) et la formation de la fistule secondaire à une défaillance du (processus de transection de la ligne d'agrafage). Aucune de ces complications étaient présents dans les dix animaux. D'ailleurs, même si elle ne constitue pas une procédure similitude -mais identique, ces complications ne sont pas largement décrits chez les patients opérés pour une opération Collis-Nissen.
En ce qui concerne le temps, nous avons pris pour retarder la seconde procédure, nous avons décidé de l'exécuter trois semaines après la première. Notre explication à ce repose sur des études antérieures [13] et sur l'application clinique potentielle de cette procédure "en deux étapes". On peut supposer que lors de la première procédure laparoscopique, le chirurgien peut effectuer une laparoscopie diagnostique, la dévascularisation et de la procédure de transection partielle et ensuite, la mise en place d'une jéjunostomie d'alimentation. Si le patient a une tumeur métastatique ou non résécable, aucune opération supplémentaire est nécessaire. D'un autre côté, si le patient est adapté pour une résection de l'œsophage, une seconde opération devra être faite. Une période de trois semaines est une procédure raisonnable pour nourrir le patient (la plupart des patients atteints de cancer de l'œsophage sont mal nourris) et permettre à l'estomac pour développer néovascularisation. Ici, une autre question se pose. Est une période de trois semaines, le sommet de la courbe du processus de néovascularisation? Nous ne disposons pas de cette réponse, mais nous pensons qu'une période de trois semaines est transposable à la clinique à la fois point de processus oncologique et la néovascularisation de vue. Comme indiqué précédemment, les premiers articles rapportant le conditionnement des lambeaux cutanés utilisés pendant 2-3 semaines, pour atteindre de bons résultats en termes de cicatrisation de la plaie et l'évitement de la nécrose [13], et Akiyama et al [9] ont déclaré qu'une période minimale d'un semaine est nécessaire pour neovascularize l'estomac embolisé.
5. Conclusion
Nous pouvons affirmer la procédure "en deux étapes" peut être applicable pour les cas de cancer de l'œsophage dans laquelle le chirurgien peut offrir au patient l'approche mini-invasive. Si résécable, le patient bénéficiera d'éviter une grande incision, mais si la tumeur se prête à la résection, l'estomac aura une période de trois semaines augmenter son flux vasculaire (incidence de la diminution de la fistule) et le chirurgien peut utiliser cette période pour nourrir la patient à travers le jéjunostomie d'alimentation, qui est suffisant pour neovascularize l'estomac et nourrir le patient et éviter de laisser la tumeur in situ et de promouvoir son ensemencement. Déclarations de D'autres études seront nécessaires pour confirmer cette hypothèse.
Auteurs «original soumis fichiers pour les images
Voici les liens vers les auteurs originaux soumis les fichiers pour les images. de fichier d'origine pour la figure 1 13022_2006_10_MOESM2_ESM.pdf Auteurs Auteurs 13022_2006_10_MOESM1_ESM.jpeg fichier original pour le fichier d'origine de la figure 2 13022_2006_10_MOESM3_ESM.pdf Auteurs pour la figure 3
 La composition et la structure du microbiome nasopharyngé sont liées à la gravité de la maladie COVID-19
La composition et la structure du microbiome nasopharyngé sont liées à la gravité de la maladie COVID-19
 L'hypertension conduit-elle toujours à un COVID-19 sévère ?
L'hypertension conduit-elle toujours à un COVID-19 sévère ?
 L'alimentation et la nutrition influencent le microbiome de la muqueuse colique
L'alimentation et la nutrition influencent le microbiome de la muqueuse colique
 Un nouvel outil enregistre et suit la croissance du microbiome
Un nouvel outil enregistre et suit la croissance du microbiome
 Peu de preuves de thrombocytopénie associée au vaccin ARNm COVID-19,
Peu de preuves de thrombocytopénie associée au vaccin ARNm COVID-19,
 La thérapie biologique peut réduire le risque de COVID-19 sévère
La thérapie biologique peut réduire le risque de COVID-19 sévère
 Transmission mère-enfant du SRAS-CoV-2 pendant la grossesse possible mais rare,
dit étude La pandémie actuelle de maladie à coronavirus 2019 (COVID-19) causée par le coronavirus 2 du syndrome respiratoire aigu sévère (SARS-CoV-2) népargne ni homme ni femme. Plusieurs chercheurs o
Transmission mère-enfant du SRAS-CoV-2 pendant la grossesse possible mais rare,
dit étude La pandémie actuelle de maladie à coronavirus 2019 (COVID-19) causée par le coronavirus 2 du syndrome respiratoire aigu sévère (SARS-CoV-2) népargne ni homme ni femme. Plusieurs chercheurs o
 Une étude avec des jumeaux montre que les symptômes du COVID-19 ont une contribution génétique
Une nouvelle étude publiée sur le serveur de préimpression medRxiv du Kings College, Londres, suggère que la constitution génétique dun individu peut contribuer à combien une personne est susceptibl
Une étude avec des jumeaux montre que les symptômes du COVID-19 ont une contribution génétique
Une nouvelle étude publiée sur le serveur de préimpression medRxiv du Kings College, Londres, suggère que la constitution génétique dun individu peut contribuer à combien une personne est susceptibl
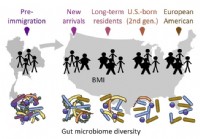 La migration affecte le microbiote intestinal qui à son tour affecte la santé
Lintestin humain contient des milliards de bactéries utiles et amicales qui composent le microbiome. Ces microbes ont une grande influence sur les conditions humaines, y compris la santé générale et l
La migration affecte le microbiote intestinal qui à son tour affecte la santé
Lintestin humain contient des milliards de bactéries utiles et amicales qui composent le microbiome. Ces microbes ont une grande influence sur les conditions humaines, y compris la santé générale et l