Le terme « hépatite » désigne une inflammation du foie. L'hépatite peut être causée par des virus, d'autres agents infectieux, l'alcool et d'autres produits chimiques. Les deux virus qui infectent le plus souvent le foie sont le virus de l'hépatite A et le virus de l'hépatite B. Bien que leurs noms soient similaires, ces virus ne sont pas liés. Ils diffèrent par leur mode de transmission d'une personne à l'autre et leur capacité à provoquer une infection chronique.
L'hépatite A est causée par un virus qui se propage principalement par voie fécale-orale lorsque de petites quantités de matières fécales infectées sont ingérées par inadvertance. Les personnes infectées excrètent de grandes quantités de virus dans leurs selles, en commençant environ deux semaines avant l'apparition des symptômes, et continuent d'excréter le virus dans leurs selles pendant un à trois mois.
Certains patients infectés par l'hépatite A ne présentent aucun symptôme, et ces infections asymptomatiques sont plus fréquentes chez les enfants.
La plupart des adultes présentent des symptômes tels que :
Bien que les symptômes disparaissent en quelques semaines, la fatigue peut être prolongée. Rarement, l'hépatite virale causée par l'hépatite A peut entraîner une insuffisance hépatique, le coma et la mort.
L'hépatite A ne provoque pas d'infection chronique ou persistante du foie. Une fois qu'une personne s'est remise de l'hépatite A, elle est immunisée à vie contre la réinfection par l'hépatite A. Cela est vrai parce que des anticorps efficaces sont développés contre le virus de l'hépatite A. Après une infection par l'hépatite A, ces anticorps assurent une protection à vie contre le virus. La capacité du corps à fabriquer des anticorps protecteurs après une infection par l'hépatite A a conduit les chercheurs à développer des vaccins contre la maladie.
Le vaccin contre l'hépatite A est composé de virus de l'hépatite A tués et amène le système immunitaire de l'organisme à produire des anticorps contre le virus de l'hépatite A. Chez la plupart des vaccinés, les anticorps commencent à se développer immédiatement après la première dose, mais n'atteignent pas des niveaux protecteurs avant 2 à 4 semaines. Une deuxième dose du vaccin est recommandée au moins six mois après la première dose pour assurer une protection prolongée.
Deux vaccins contre l'hépatite A sont actuellement disponibles aux États-Unis (Havrix et Vaqta). Le vaccin est administré par injection dans le muscle deltoïde du bras. Havrix et Vaqta offrent tous deux une protection de haut niveau contre l'hépatite A. Il existe également un vaccin combiné appelé injection de vaccin contre l'hépatite B (Twinrix) qui protège à la fois contre l'hépatite A et l'hépatite B. Le schéma posologique de Twinrix est différent de les autres vaccins contre l'hépatite A et nécessite trois doses sur six mois.
Aux États-Unis, la vaccination contre l'hépatite A est recommandée pour tous les enfants à partir d'un an. La vaccination est également recommandée pour les personnes vivant dans des environnements à haut risque. Les exemples incluent :
Les effets secondaires du vaccin contre l'hépatite A sont généralement bénins. La douleur au site d'injection est fréquente. Moins fréquemment, les bénéficiaires peuvent se plaindre de maux de tête ou de fatigue. Des réactions allergiques graves sont possibles, mais rares.
Une deuxième option pour protéger les personnes contre l'hépatite A consiste à administrer des anticorps déjà programmés pour attaquer le virus. Lorsque les gens donnent du sang, la partie du sang contenant des anticorps (la fraction « globuline immunitaire ») peut être séparée. Étant donné que certains donneurs de sang sont susceptibles d'avoir des anticorps contre le virus de l'hépatite A, les immunoglobulines groupées de nombreux donneurs sont susceptibles de contenir des anticorps contre l'hépatite A. Ces immunoglobulines peuvent être injectées à une personne à risque d'hépatite A et fourniront une réponse immédiate mais temporaire. protection contre les infections. La protection par immunoglobuline dure de deux à quatre mois selon la dose. L'immunoglobuline est utilisée lorsqu'une protection immédiate contre l'hépatite A est requise. Un exemple serait quelqu'un qui part immédiatement pour se rendre dans les zones rurales d'un pays en développement. Un tel voyageur recevrait également le vaccin contre l'hépatite A mais n'aurait pas le temps de développer des anticorps avant le départ. Les immunoglobulines sont parfois rares et ne doivent être utilisées qu'en cas de besoin.
Ces mesures réduiront le risque que la personne exposée contracte l'hépatite A de 85 % à 90 % si elles sont administrées dans les deux semaines suivant l'exposition.
Le foie est un organe essentiel qui a de nombreuses fonctions dans le corps. Le foie joue un rôle important dans la détoxification du corps en convertissant l'ammoniac, un sous-produit du métabolisme dans le corps, en urée qui est excrétée dans l'urine par les reins. Le foie décompose également les médicaments et les drogues, y compris l'alcool, et est responsable de la dégradation de l'insuline et d'autres hormones dans le corps. Le foie stocke également des vitamines et des produits chimiques dont le corps a besoin comme éléments constitutifs.
De nombreux processus pathologiques différents peuvent survenir dans le foie, y compris des infections telles que l'hépatite, la cirrhose (cicatrisation), les cancers et les dommages causés par des médicaments ou des toxines.
Les symptômes d'une maladie du foie peuvent inclure :
L'hépatite B était auparavant appelée « hépatite sérique » car elle se transmet généralement par le transfert de sang ou de sérum infecté (par exemple, par des piqûres d'aiguille, des transfusions sanguines, l'hémodialyse et l'accouchement). L'hépatite B se transmet également par les rapports sexuels et peut être transmise de la mère à l'enfant. L'exposition par inadvertance à du sang ou à des liquides organiques infectés peut se produire lors d'un tatouage, d'un perçage corporel ou lors du partage de rasoirs ou de brosses à dents avec une personne infectée. Les personnes infectées par l'hépatite B peuvent être asymptomatiques ou peuvent développer de la fatigue, une jaunisse et une perte de poids. Rarement - bien que plus fréquemment qu'avec l'hépatite A - une infection aiguë par l'hépatite B peut entraîner une insuffisance hépatique et la mort.
La plupart des adultes infectés sont capables d'éliminer le virus de l'hépatite B de leur corps et deviennent immunisés contre d'autres infections par l'hépatite B. Cependant, certaines personnes ne sont pas capables d'éliminer le virus de l'hépatite B et il évolue vers une infection chronique (persistante) et une inflammation de la foie. La plupart des nourrissons infectés à la naissance et 25 % à 50 % des enfants infectés âgés de 1 à 5 ans ont une infection chronique persistante.
L'infection chronique peut être bénigne ou endommager le foie. La majorité des personnes atteintes d'hépatite B chronique qui éliminent le virus et sont « guéries » ont encore un virus détectable dans le foie. Cependant, l'importance de ce fait n'est pas claire car il n'y a aucune preuve de conséquences à la présence du virus, sauf qu'il peut être réactivé avec une immunosuppression. Les personnes atteintes du virus de l'hépatite B uniquement dans le foie ne sont pas contagieuses. Certaines personnes atteintes d'hépatite B chronique voient leur vie raccourcie par des complications d'une maladie du foie, d'une cirrhose ou d'un cancer du foie.
La vaccination a réduit le nombre de nouveaux cas d'hépatite B de plus de 75 % aux États-Unis. Le vaccin contre l'hépatite B contient une protéine (antigène) qui stimule l'organisme à produire des anticorps protecteurs. Des exemples de vaccins contre l'hépatite B disponibles aux États-Unis comprennent le vaccin contre l'hépatite B par injection (Engerix-B et Recombivax-HB). Trois doses (administrées à 0, 1 et 6 mois) sont nécessaires pour assurer la protection.
Il existe également sur le marché des vaccins combinés qui offrent une protection contre l'hépatite B et d'autres maladies. Par exemple :
Les vaccins contre l'hépatite B sont efficaces et sûrs. La plupart des personnes vaccinées développent des anticorps protecteurs lorsqu'elles reçoivent le vaccin et sont protégées contre l'infection par l'hépatite B. Parmi les personnes à haut risque d'infection par l'hépatite B, on peut citer :
Les centres qui desservent les personnes à haut risque sont encouragés à fournir le vaccin à leurs clients. Ces centres comprennent :
Un test sanguin pour les anticorps de l'hépatite B est recommandé après la vaccination pour s'assurer que des anticorps ont été produits. Pour les rares personnes qui ne forment pas d'anticorps, la revaccination peut améliorer la réponse, en particulier chez les nourrissons. Cependant, une petite proportion d'individus ne répondra jamais à la vaccination contre l'hépatite B. Les effets secondaires du vaccin sont généralement légers, principalement des douleurs au site d'injection. Le risque de réactions allergiques graves (anaphylaxie) est inférieur à un par million de doses.
Aux États-Unis, la vaccination contre l'hépatite B est recommandée pour tous les nourrissons à la naissance. Les enfants plus âgés et les adolescents doivent recevoir le vaccin s'ils ne l'ont pas reçu à la naissance. Il est également conseillé aux adultes dans des situations à haut risque de recevoir le vaccin contre l'hépatite B.
Certains pays ont une forte prévalence de l'hépatite B dans leur population. Les voyageurs qui visitent ces pays pendant une période prolongée (généralement 6 mois ou plus) et ceux qui peuvent être exposés à du sang ou du sperme devraient envisager la vaccination.
Les personnes non vaccinées qui sont exposées à un cas connu d'hépatite B ou à une personne à haut risque d'hépatite B doivent être évaluées par un médecin. Des exemples de telles expositions comprennent les blessures par piqûre d'aiguille chez les travailleurs de la santé ou les rapports sexuels avec une personne infectée. Si l'exposition est importante, le médecin recommandera la vaccination et pourra également recommander une injection d'immunoglobuline anti-hépatite B (HBIG). L'HBIG est préparé à partir du plasma de donneurs de sang et contient des anticorps contre l'hépatite B. La vaccination et l'HBIG peuvent réduire considérablement le risque de maladie chez les personnes exposées à l'hépatite B si elles sont administrées dans la semaine suivant une piqûre d'aiguille ou dans les deux semaines suivant un rapport sexuel.
La vaccination confère une immunité à long terme aux personnes qui répondent au vaccin. Il n'y a pas besoin d'HBIG si une exposition se produit chez une personne vaccinée dont on sait qu'elle a répondu au vaccin ; cependant, un test sanguin peut être effectué pour vérifier que la personne a bien répondu au vaccin et formé des anticorps.
Les mères infectées peuvent transmettre l'hépatite B à leurs nouveau-nés. Toutes les femmes enceintes doivent subir une prise de sang pour déterminer si elles sont infectées. Les nourrissons nés de mères infectées doivent recevoir le vaccin HBIG et contre l'hépatite B à la naissance. C'est 85 % à 95 % efficace pour éliminer le risque d'infection par l'hépatite B chez le nourrisson.
 La controverse H. Pylori :provoque-t-elle vraiment des brûlures d'estomac, un reflux acide et un RGO ?
La controverse H. Pylori :provoque-t-elle vraiment des brûlures d'estomac, un reflux acide et un RGO ?
 Mauvaise haleine due au RGO ?
Mauvaise haleine due au RGO ?
 SCD Lifestyle fête ses 4 ans – #LeakyGutParty
SCD Lifestyle fête ses 4 ans – #LeakyGutParty
 Le mystère de la faute professionnelle de 6,5 milliards de dollars PPI
Le mystère de la faute professionnelle de 6,5 milliards de dollars PPI
 Microbiota Mondays Épisode 1
Microbiota Mondays Épisode 1
 Comment voler à l'international avec SIBO
Comment voler à l'international avec SIBO
 Tout sur tous les sphincters de votre corps
Les sphincters sont des muscles circulaires spéciaux qui ouvrent et ferment certaines parties du corps. Le plus souvent, laction dun sphincter est de réguler le passage dun certain type de liquide, co
Tout sur tous les sphincters de votre corps
Les sphincters sont des muscles circulaires spéciaux qui ouvrent et ferment certaines parties du corps. Le plus souvent, laction dun sphincter est de réguler le passage dun certain type de liquide, co
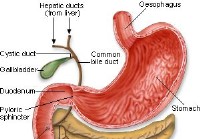 calculs biliaires
Que sont les calculs biliaires ? Les calculs biliaires sont des dépôts ressemblant à des pierres qui se forment dans la vésicule biliaire, un petit organe en forme de poire situé sous le foie. La vés
calculs biliaires
Que sont les calculs biliaires ? Les calculs biliaires sont des dépôts ressemblant à des pierres qui se forment dans la vésicule biliaire, un petit organe en forme de poire situé sous le foie. La vés
 Le médicament Stelara peut soulager la maladie de Crohn
Dernières nouvelles sur la digestion Lorsque la greffe de rein échoue, il est préférable de réessayer Ne laissez pas les brûlures destomac ruiner votre festin de vacances La demande de greffe de foie
Le médicament Stelara peut soulager la maladie de Crohn
Dernières nouvelles sur la digestion Lorsque la greffe de rein échoue, il est préférable de réessayer Ne laissez pas les brûlures destomac ruiner votre festin de vacances La demande de greffe de foie