 Diverticule et diverticulose sont des termes interchangeables signifiant la présence de diverticules dans le gros intestin (côlon). Les diverticules sont de petites poches en forme de sac de la muqueuse du côlon qui traversent la paroi externe du côlon, se produisant le plus souvent dans la partie inférieure du côlon (sigmoïde), qui est située sur le côté gauche du bassin.
Diverticule et diverticulose sont des termes interchangeables signifiant la présence de diverticules dans le gros intestin (côlon). Les diverticules sont de petites poches en forme de sac de la muqueuse du côlon qui traversent la paroi externe du côlon, se produisant le plus souvent dans la partie inférieure du côlon (sigmoïde), qui est située sur le côté gauche du bassin.
La maladie diverticulaire survient chez environ 5% de la population adulte occidentale âgée de moins de quarante ans, mais elle augmente fortement pour se produire chez au moins 50% de ceux qui ont plus de soixante ans. C'est une maladie plus répandue chez les personnes âgées; 65 % des personnes âgées de plus de quatre-vingt-cinq ans ont une diverticulose.
Le nombre de diverticules dans l'intestin peut varier d'un seul événement (diverticule) à des centaines. Généralement, les diverticules augmentent en nombre et en taille avec le temps. Ils mesurent généralement 0,5 à 1 cm (0,2 à 0,4″) de diamètre mais peuvent dépasser 2 cm (0,8″). Bien que rares, les médecins ont signalé des cas extrêmes de grands diverticules, s'étendant jusqu'à 25 cm (10″).
Il existe une grande variabilité géographique de la maladie diverticulaire et une corrélation frappante avec un régime alimentaire urbain, ce qui suggère un facteur alimentaire comme racine. Cependant, la cause exacte de cette maladie reste inconnue. Une théorie est que les diverticules se produisent lorsque la pression, telle que celle causée par l'effort pendant la constipation, s'accumule à l'intérieur du côlon et fait gonfler la paroi intestinale aux endroits où la paroi est faible. Ces points faibles sont les sites situés entre les faisceaux musculaires, qui s'étendent à la fois dans le sens de la longueur et de manière circulaire dans tout le côlon. De plus, l'intestin a tendance à devenir irritable et spastique lorsqu'il n'y a pas assez de volume et il doit se contracter plus intensément pour faire passer le contenu.
Chez environ 10 à 25 % des patients atteints de maladie diverticulaire, les diverticules deviennent enflammés (diverticulite).
Veuillez prêter une attention particulière à l'utilisation de définitions similaires mais distinctement différentes :l'état de la maladie diverticulaire (diverticulose ) et inflammation des diverticules (diverticuleite ).
Diverticulose est souvent présent sans aucun symptôme. De nombreux symptômes sont similaires à ceux du syndrome du côlon irritable (IBS) et incluent souvent des modifications de l'activité intestinale telles que la constipation, la diarrhée ou une alternance entre les deux consistances extrêmes des selles.
Diverticulite (poussée) survient lorsque les diverticules deviennent enflammés et/ou infectés. Il peut y avoir une augmentation de la diarrhée, des crampes et de l'irritabilité intestinale, et les symptômes peuvent inclure une douleur intense, des crampes abdominales, des saignements, des ballonnements et de la fièvre. La douleur et la sensibilité se situent souvent dans la partie inférieure gauche de l'abdomen.
Rarement, des fistules, une occlusion intestinale et une hémorragie intestinale inférieure se produisent, ou un diverticule peut se perforer, provoquant un abcès local avec une augmentation marquée du degré et de la nature de la douleur. D'autres symptômes sont susceptibles d'inclure de la fièvre, des nausées et des vomissements. Parfois, ces complications nécessitent une intervention chirurgicale urgente.
La présence de diverticules coliques est difficile à diagnostiquer car la plupart des patients sont asymptomatiques et les symptômes non spécifiques se chevauchent considérablement avec ceux du SCI. Vos antécédents de symptômes et un examen physique minutieux peuvent révéler des indices importants à votre médecin. Il est plus facile de diagnostiquer cette affection lors d'une poussée, car elle se manifeste généralement par de la fièvre, une plus grande sensibilité au niveau de l'abdomen et des symptômes plus graves.
Des tests sanguins peuvent révéler le degré d'inflammation présent et un certain nombre d'autres tests peuvent aider à identifier un diagnostic. Les rayons X peuvent être utiles pour observer la forme et la fonction du côlon. Pour ce test, vous subissez un lavement contenant du baryum, qui apparaît en blanc brillant sur les rayons X, fournissant une image contrastée des contours de l'intestin. Une autre méthode consiste en un examen par coloscopie, au cours duquel un médecin insère un instrument appelé coloscope via l'anus pour voir l'intérieur du côlon. La lunette est constituée d'un tube creux et flexible avec une petite lumière et une caméra vidéo.
Les coloscopies nécessitent généralement une sédation consciente ; cependant, étant donné que la plupart des diverticules se forment dans le côlon sigmoïde, votre médecin pourrait suggérer un examen de sigmoïdoscopie flexible à la place. Il s'agit d'une procédure moins invasive au cours de laquelle le médecin examine uniquement la partie inférieure de l'intestin et la sédation n'est généralement pas nécessaire. Pendant les périodes de poussée, l'intestin peut être trop sensible pour effectuer ces investigations et le risque de perforation intestinale peut être trop élevé, de sorte qu'un médecin peut choisir une tomodensitométrie (TDM) ou une procédure encore moins invasive connue sous le nom de coloscopie virtuelle. (VC) au cours d'une diverticulite. Tous les tests d'imagerie du côlon nécessitent une préparation intestinale préalable.
Votre médecin considérera également d'autres conditions qui pourraient être à l'origine de vos symptômes et les éliminera comme des possibilités avant de confirmer un diagnostic de maladie diverticulaire.
Les recommandations pour la prise en charge diététique continue de la maladie diverticulaire comprennent la consommation de repas et de collations bien équilibrés et la garantie d'une teneur élevée en fibres et d'un apport hydrique adéquat, comme indiqué dans le Guide alimentaire canadien. . Les fibres et les liquides aident à ramollir les selles, leur permettant de se déplacer plus rapidement et plus facilement dans le côlon, évitant ainsi une pression excessive contre la paroi du côlon.
Visez 20 à 35 g de fibres par jour, consommées uniformément tout au long de la journée. Pour aider à surveiller votre apport en fibres, vérifiez la teneur en éléments nutritifs sur les étiquettes des aliments emballés. Dans le tableau de la valeur nutritive, vous trouverez les fibres indiquées en grammes (g) et le pourcentage (%) de la valeur quotidienne recommandée (DV) par portion. Lorsque la teneur est inférieure à 5 %, le produit a une faible teneur en fibres; lorsque le contenu a 15 % ou plus, le produit a un contenu élevé en fibres.
Apportez des changements graduels tout en augmentant l'apport en fibres, car cette approche aidera à éviter les ballonnements, les gaz et l'inconfort abdominal général qui peuvent survenir lorsque votre corps s'adapte aux modifications alimentaires. Assurez-vous d'augmenter la quantité de liquide que vous buvez, surtout lorsque vous augmentez la quantité de fibres.
Il n'y a aucune preuve que l'exclusion de morceaux entiers de fibres de l'alimentation, comme les noix, le maïs et les graines, sera bénéfique pour l'évolution de la maladie, il n'y a donc aucune raison d'éviter vos aliments riches en fibres préférés, même s'ils contiennent de petites graines. Demandez-nous des informations concernant un régime riche en fibres ou consultez un diététicien agréé dans votre région, ou consultez notre site Web.
Les médicaments antispasmodiques peuvent soulager les symptômes intestinaux; cependant, il pourrait s'agir de traiter le syndrome du côlon irritable coexistant plutôt que la maladie diverticulaire elle-même.
Lorsqu'une poussée (diverticulite) survient, votre médecin recommandera très probablement une transition immédiate vers un régime restreint en fibres ou en liquides et un repos physique, et il vous prescrira probablement des antibiotiques, éventuellement des antispasmodiques et des analgésiques. Dans les cas graves, votre médecin peut recommander une hospitalisation pour une alimentation intraveineuse afin que votre intestin puisse se reposer pendant quelques jours.
La diverticulite peut répondre à une prise en charge médicale, mais si les épisodes deviennent fréquents, une résection chirurgicale de la zone touchée peut être nécessaire. Seulement environ 1% des personnes atteintes de maladie diverticulaire nécessitent une intervention chirurgicale. Dans de nombreux cas, le chirurgien peut retirer la partie endommagée de l'intestin (colectomie) et relier les extrémités restantes ensemble. Si cela n'est pas sûr ou possible, le chirurgien peut amener l'extrémité du côlon vers une nouvelle ouverture chirurgicale à travers la paroi abdominale (colostomie). Le patient porte alors un appareil amovible pour recueillir le contenu de l'intestin. Une colostomie peut être nécessaire temporairement ou définitivement, selon les circonstances particulières.
Une fois qu'un diverticule se forme, il ne disparaît pas de lui-même. La meilleure mesure préventive pour éviter la maladie diverticulaire semblerait être une alimentation équilibrée et riche en fibres commençant le plus tôt possible dans la vie. Il existe de nombreux autres avantages pour la santé associés à ce régime. En buvant également suffisamment de liquides et en restant physiquement actif, vous pourrez peut-être empêcher la formation de diverticules supplémentaires et éviter les poussées désagréables. De nombreuses personnes sont capables de vivre sans symptômes avec la maladie diverticulaire en apportant ces changements à leur mode de vie. Des traitements médicaux et chirurgicaux sont disponibles pour ceux dont la maladie est persistante et ne répond pas à ces modifications.
Nous avons plusieurs articles connexes qui peuvent être utiles :
 Dyssynergie abdomino-phrénique :ce que vous devez savoir
Dyssynergie abdomino-phrénique :ce que vous devez savoir
 Maladie de la vésicule biliaire
Maladie de la vésicule biliaire
 Quels aliments dois-je éviter en cas de cholécystite ?
Quels aliments dois-je éviter en cas de cholécystite ?
 Les plastiques maintenant couramment trouvés dans les selles humaines
Les plastiques maintenant couramment trouvés dans les selles humaines
 Quel est le meilleur médicament pour la colite ulcéreuse ?
Quel est le meilleur médicament pour la colite ulcéreuse ?
 Carte détaillée du microbiome de la langue humaine
Carte détaillée du microbiome de la langue humaine
 Les aliments qui stimulent l'intestin peuvent mettre fin à la malnutrition infantile dans le monde
Les chercheurs ont développé un nouveau type daliment qui améliore les bactéries intestinales chez les enfants malnutris et est plus efficace pour relancer la croissance quune thérapie alimentaire sta
Les aliments qui stimulent l'intestin peuvent mettre fin à la malnutrition infantile dans le monde
Les chercheurs ont développé un nouveau type daliment qui améliore les bactéries intestinales chez les enfants malnutris et est plus efficace pour relancer la croissance quune thérapie alimentaire sta
 Qu'est-ce que l'albumine ?
Lalbumine est la protéine la plus courante dans le plasma sanguin. Il aide à assurer que le sang reste dans les artères et les veines et aide à transporter les hormones, les vitamines et les enzymes d
Qu'est-ce que l'albumine ?
Lalbumine est la protéine la plus courante dans le plasma sanguin. Il aide à assurer que le sang reste dans les artères et les veines et aide à transporter les hormones, les vitamines et les enzymes d
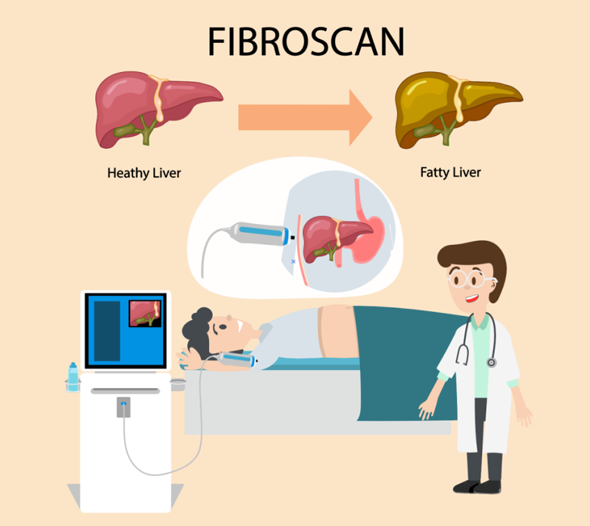 Tout ce que vous devez savoir sur le test FibroScan®
Résumé :Si vous présentez des signes dun problème hépatique, le test FibroScan peut être recommandé pour évaluer le degré de fibrose et de changement graisseux dans le foie. FibroScan est un test n
Tout ce que vous devez savoir sur le test FibroScan®
Résumé :Si vous présentez des signes dun problème hépatique, le test FibroScan peut être recommandé pour évaluer le degré de fibrose et de changement graisseux dans le foie. FibroScan est un test n