Alors comment ça commence ? Départements de la santé de l'État, et les instances mondiales de la santé, énumérer les symptômes de COVID-19 comme fièvre, une toux sèche, gorge irritée, fatigue et essoufflement. Mais les cliniciens en ajouteraient bien d'autres.
Pour un, de nombreux cas ne présentent aucun symptôme, et ces patients sont des porteurs asymptomatiques.
D'autres peuvent avoir un odorat ou un goût réduit ou absent, goût altéré, la nausée, la diarrhée, et les maladies cardiaques telles que la myocardite, péricardite ou fibrillation auriculaire.
Les symptômes intestinaux sont répandus, bien que pas toujours souligné, survenant chez près de la moitié (49 %) de tous les patients, selon certaines recherches récentes publiées dans Le Journal américain de gastroentérologie le 20 mars. Il répertorie des symptômes tels que la perte d'appétit chez plus de 80% des 200 patients atteints de COVID-19 et la diarrhée chez plus d'un quart (29%). Les vomissements et les douleurs abdominales sont beaucoup moins fréquents, vu dans 0,8% et 0,4%, respectivement.
Les chercheurs ont noté que la présence de symptômes intestinaux était associée à une issue moins favorable, à 34 % contre 60 % des patients sans ces caractéristiques.
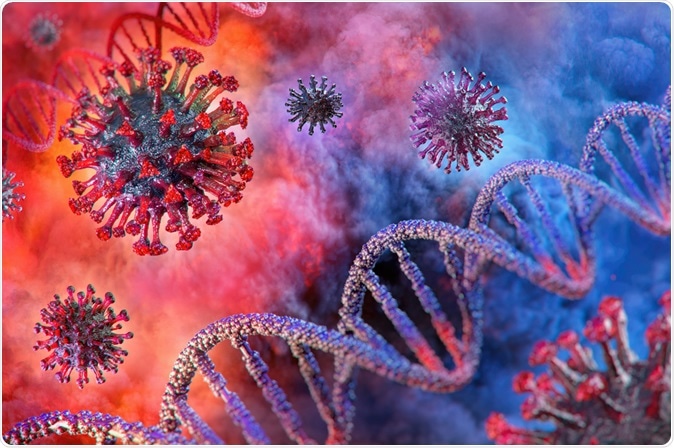 Maladie du coronavirus infection au COVID-19 illustration médicale 3D. Crédit d'image :Corona Borealis Studio/Shutterstock
Maladie du coronavirus infection au COVID-19 illustration médicale 3D. Crédit d'image :Corona Borealis Studio/Shutterstock Selon le professeur Louis Irving du Royal Melbourne Hospital, l'évolution de la maladie varie énormément. Alors que de nombreux patients s'améliorent sans trop de traitement, d'autres s'aggravent. Cependant, il dit, « La détérioration peut être de quelques jours, même une semaine plus tard, plutôt qu'une détérioration progressive à partir du moment de la présentation.
C'est là que cela devient préoccupant :les patients qui semblent avoir franchi le cap redescendent brusquement rapidement. C'est pourquoi Irving souligne que le cours de cette maladie n'est pas sans heurts.
Dans une note d'un médecin urgentiste de la Nouvelle-Orléans, les résultats des plusieurs centaines de patients COVID-19 qui ont été vus personnellement par l'auteur sont répertoriés sous forme chronologique, et semblent représenter un tableau clinique réaliste de la progression de la maladie :
Du jour 2 au jour 11 – en moyenne, vers le jour 5, le patient présente des symptômes de grippe, y compris la fièvre, toux sèche, douleurs musculaires (en particulier maux de dos), mal de tête, nausées (mais pas souvent vomissements), douleurs abdominales et parfois diarrhée, perte d'appétit, perte d'odorat, et la fatigue. N'importe lequel d'entre eux, seul ou en combinaison, peut arriver.
Jour 5 – après ces premiers symptômes, le patient présente souvent un essoufflement progressif en raison d'une pneumonie virale affectant les deux poumons.
Jour 10 - les personnes atteintes d'une maladie grave semblent connaître une «tempête de cytokines» où un flot de produits chimiques cellulaires est libéré des cellules infectées ainsi que d'autres cellules immunitaires recrutées pour aider à combattre l'attaque. Cela signale et favorise une inflammation systémique intense. Les dommages qui en résultent pour les cellules alvéolaires pulmonaires provoquent des lésions pulmonaires aiguës et une défaillance multiviscérale.
Une telle intensification des symptômes pourrait être due soit à une nouvelle attaque directe du virus sur les poumons, soit au résultat de la réponse immunitaire hyperactive à la tempête de cytokines. La plupart des décès sont le résultat de lésions pulmonaires aiguës, ce qui ajoute à la gravité de l'avertissement.
Avec une lésion pulmonaire aiguë, le vaste et riche réseau capillaire et les sacs alvéolaires dans les poumons subissent des dommages en raison d'une lésion virale, ainsi que les changements induits par une inflammation réactive sévère. Le gonflement du poumon causé par l'accumulation de liquide, et son infiltration par des millions de globules blancs, provoquer une raideur accrue des poumons. Cela entrave la diffusion normale de l'oxygène dans le sang, entraînant un manque d'apport d'oxygène aux organes vitaux. La mort est le résultat de l'hypoxie, donc.
D'autre part, la mort pourrait également être due à des dommages viraux continus ou à une pneumonie bactérienne secondaire, ou en raison de l'aggravation d'autres conditions préexistantes.
Globalement, environ 81% des patients ne présentent que des symptômes bénins. Environ 14% développeront un essoufflement sévère, et 5 % ont une maladie grave.
Le poste soutient un autre article publié dans la revue Réseau JAMA en février 2020. Ce dernier décrit une série de 138 patients à Wuhan, l'endroit où tout a commencé dans la province chinoise du Hubei. Le délai médian entre le premier symptôme et l'essoufflement était de cinq jours dans cette étude. La durée médiane d'admission à l'hôpital était de sept jours et celle d'atteinte pulmonaire aiguë de huit jours. 26% de cette série étaient suffisamment malades pour nécessiter des soins intensifs, et le taux de mortalité était de 4 %.
D'autres études en La Lancette décrivent plusieurs facteurs de risque de maladie grave au COVID-19 :ceux qui sont plus âgés, et avez des conditions médicales sous-jacentes comme l'hypertension, diabète et maladies cardiovasculaires.
Tous les mêmes, Irving dit qu'il est encore question de savoir si les patients qui se détériorent soudainement sont ceux qui étaient les plus malades au départ, ou tout simplement comme d'autres patients atteints d'une maladie bénigne. En l'absence de telles informations, il dit, « Je recommanderais que tous les patients soient encouragés à signaler toute aggravation, même s'ils semblent initialement s'améliorer. Bien que de tels conseils puissent effrayer certaines personnes, il doit être communiqué clairement, si avec tact.
Irving souligne que la plupart des personnes atteintes de COVID-19 se rétablissent. Il dit que leur résultat à long terme est susceptible de refléter celui d'autres maladies respiratoires similaires. Évidemment, de telles informations sur COVID-19 mettront des années à s'accumuler.
D'après ce que l'on sait, les jeunes patients qui n'ont aucun autre problème de santé et qui se rétablissent d'une maladie bénigne courent toujours un risque plus élevé d'infection bactérienne secondaire au cours des 3 prochains mois. Les patients plus âgés ont un risque plus élevé de crises cardiaques au cours des deux prochaines années. A part ceux-ci, le patient moyen n'aura pas beaucoup de cicatrices.
D'autre part, ceux qui survivent à une lésion pulmonaire aiguë, ou développer une pneumonie bactérienne secondaire, peut continuer à éprouver une fibrose permanente des poumons.
 Les composés antiviraux dérivés des microalgues pourraient-ils combattre le SRAS-CoV-2 et d'autres virus ?
Les composés antiviraux dérivés des microalgues pourraient-ils combattre le SRAS-CoV-2 et d'autres virus ?
 Un nouvel outil enregistre et suit la croissance du microbiome
Un nouvel outil enregistre et suit la croissance du microbiome
 Le rotavirus joue un rôle dans le développement du diabète de type 1
Le rotavirus joue un rôle dans le développement du diabète de type 1
 Un microbiome fort au début de la vie lié à moins d'infections respiratoires
Un microbiome fort au début de la vie lié à moins d'infections respiratoires
 Perte de la barrière épithéliale intestinale responsable du MIS-C lié au COVID-19 chez les enfants,
Perte de la barrière épithéliale intestinale responsable du MIS-C lié au COVID-19 chez les enfants,
 Le méta-codage à barres de l'ADN pourrait améliorer l'analyse de l'alimentation humaine
Le méta-codage à barres de l'ADN pourrait améliorer l'analyse de l'alimentation humaine
 Les hommes qui mangent du yaourt deux fois par semaine sont moins susceptibles de développer un cancer de l'intestin
De nouvelles recherches ont révélé que les hommes qui mangent deux portions ou plus de yogourt par semaine peuvent réduire leur risque de développer des excroissances précancéreuses pouvant entraîner
Les hommes qui mangent du yaourt deux fois par semaine sont moins susceptibles de développer un cancer de l'intestin
De nouvelles recherches ont révélé que les hommes qui mangent deux portions ou plus de yogourt par semaine peuvent réduire leur risque de développer des excroissances précancéreuses pouvant entraîner
 La protéine SARS-CoV N provoque la production d'IFN-β en provoquant l'ubiquitination de RIG-I,
trouve létude De nombreux membres de la famille des Coronaviridae tels que le syndrome respiratoire du Moyen-Orient (MERS), syndrome respiratoire aigu sévère (SRAS), et le coronavirus 2 du syndrome re
La protéine SARS-CoV N provoque la production d'IFN-β en provoquant l'ubiquitination de RIG-I,
trouve létude De nombreux membres de la famille des Coronaviridae tels que le syndrome respiratoire du Moyen-Orient (MERS), syndrome respiratoire aigu sévère (SRAS), et le coronavirus 2 du syndrome re
 La respiration d'hydrogène ne vient pas de l'atoll de Bikini
En ces jours avec tous les discours stupides sur la guerre nucléaire, quand vous voyez le mot hydrogène, vous pouvez immédiatement penser à cette pauvre petite île du Pacifique, Atoll de Bikini, où il
La respiration d'hydrogène ne vient pas de l'atoll de Bikini
En ces jours avec tous les discours stupides sur la guerre nucléaire, quand vous voyez le mot hydrogène, vous pouvez immédiatement penser à cette pauvre petite île du Pacifique, Atoll de Bikini, où il