El embrión humano comienza su vida con un páncreas que está en dos partes, cada una con su propio conducto; el conducto ventral y el conducto dorsal. Las dos partes del páncreas se fusionan durante el desarrollo. En la mayoría de los embriones, los conductos dorsal y ventral también se fusionarán para formar un conducto pancreático principal. El conducto pancreático principal se unirá al conducto biliar común (el conducto que drena la bilis de la vesícula biliar y el hígado) para formar un conducto pancreático y biliar común que drena en el duodeno a través de la papila mayor.
En algunos embriones, los conductos dorsal y ventral no se fusionan. La falta de fusión de los conductos pancreáticos ventral y dorsal se denomina páncreas divisum (porque el páncreas es drenado por dos conductos). En el páncreas divisum, el conducto ventral drena en la papila mayor, mientras que el conducto dorsal drena en una papila menor separada.
La mayoría de las personas que nacen con páncreas divisum no experimentan síntomas a lo largo de su vida, no serán diagnosticadas y no requerirán tratamiento. Un pequeño número de pacientes con páncreas divisum experimentarán episodios repetidos de pancreatitis. La pancreatitis es una inflamación del páncreas que puede causar dolor abdominal y complicaciones más graves. Algunos pacientes con páncreas divisum pueden desarrollar dolor abdominal crónico sin pancreatitis.
Los médicos no están seguros de cómo el páncreas divisum causa dolor abdominal y pancreatitis. Una teoría es que la papila menor es demasiado estrecha para drenar adecuadamente los jugos digestivos en la porción dorsal del páncreas. El respaldo de los jugos digestivos eleva la presión en el conducto menor que causa dolor abdominal y pancreatitis. Otros creen que debe haber otros factores más allá de la anomalía anatómica del páncreas divisum que predisponen a cierta población de pacientes a desarrollar pancreatitis. La investigación continúa para determinar la relación exacta.

La pancreatitis es una afección caracterizada por la inflamación del páncreas.
La prueba más precisa para diagnosticar el páncreas divisum es la CPRE (colangiopancreatografía retrógrada endoscópica), que puede demostrar la presencia de dos conductos pancreáticos que drenan por separado. Sin embargo, la CPRE en sí a veces puede causar ataques de pancreatitis. Otras pruebas que pueden ayudar a diagnosticar el páncreas divisum sin el riesgo de causar pancreatitis incluyen la ecografía endoscópica (EUS) y la resonancia magnética nuclear (RMN).
El páncreas divisum sin síntomas no necesita tratamiento. El tratamiento de pacientes con dolor abdominal y pancreatitis recurrente atribuible al páncreas divisum no está bien establecido. Algunos médicos intentarán realizar una esfinterotomía (corte de la papila menor durante la CPRE para agrandar su abertura). Otros insertarán un stent durante la CPRE en el conducto para evitar el bloqueo del conducto. Estos procedimientos no están libres de riesgos. Por lo tanto, los pacientes con páncreas divisum sintomático son mejor evaluados y tratados por médicos en centros con experiencia en el tratamiento de enfermedades pancreáticas.
La mayoría de los pacientes con páncreas divisum permanecen asintomáticos y, por lo tanto, el pronóstico es excelente. Para aquellos pacientes con síntomas de pancreatitis, el pronóstico no es diferente al de la población no afectada que desarrolla pancreatitis. Incluso después del tratamiento, la pancreatitis puede reaparecer. Es importante recordar que no hay pruebas claras que respalden una relación causal entre el páncreas divisum y la pancreatitis.
 Cultivos de heces:cuándo se solicitan y por qué
Cultivos de heces:cuándo se solicitan y por qué
 Dolor abdominal:causas comunes de dolor de estómago en niños
Dolor abdominal:causas comunes de dolor de estómago en niños
 Las 4 cosas más importantes que debe saber sobre los probióticos
Las 4 cosas más importantes que debe saber sobre los probióticos
 SII y la respuesta al estrés
SII y la respuesta al estrés
 El ejercicio de alta intensidad puede ser malo para los intestinos
El ejercicio de alta intensidad puede ser malo para los intestinos
 Revisión de la reintroducción de alimentos de la semana 1 Dieta postelemental
Revisión de la reintroducción de alimentos de la semana 1 Dieta postelemental
 Cáncer de páncreas:conozca sus riesgos
Noviembre es el mes de concientización sobre el cáncer de páncreas, dedicado a crear conciencia sobre los riesgos y síntomas del cáncer de páncreas. El cáncer de páncreas es una de las principales cau
Cáncer de páncreas:conozca sus riesgos
Noviembre es el mes de concientización sobre el cáncer de páncreas, dedicado a crear conciencia sobre los riesgos y síntomas del cáncer de páncreas. El cáncer de páncreas es una de las principales cau
 Un tipo de bacteria intestinal puede aumentar el riesgo de cáncer de intestino.
Una nueva investigación presentada en la Conferencia sobre el cáncer de NCRI de 2019 ha demostrado que las personas con cierto tipo de bacteria en el intestino pueden tener más probabilidades de desar
Un tipo de bacteria intestinal puede aumentar el riesgo de cáncer de intestino.
Una nueva investigación presentada en la Conferencia sobre el cáncer de NCRI de 2019 ha demostrado que las personas con cierto tipo de bacteria en el intestino pueden tener más probabilidades de desar
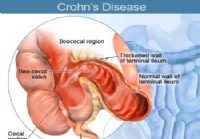 Enfermedad de Crohn en niños y adolescentes
¿Qué es la enfermedad de Crohn? Imágenes de los detalles de las áreas afectadas por la enfermedad de Crohn. La enfermedad de Crohn es una enfermedad crónica grave que afecta al sistema digestivo. Cr
Enfermedad de Crohn en niños y adolescentes
¿Qué es la enfermedad de Crohn? Imágenes de los detalles de las áreas afectadas por la enfermedad de Crohn. La enfermedad de Crohn es una enfermedad crónica grave que afecta al sistema digestivo. Cr