Denne artikel har Open Peer rapporter Anmeldelse rådighed.
Hvordan fungerer Open Peer arbejde anmeldelse?
Sammenligning af kortsigtede resultater af intracorporealt esophagojejunostomy med ekstrakorporal esophagojejunostomy efter laparoskopisk total gastrektomi for mavekræft
Abstract
Baggrund
Totally laparoskopisk distal gastrektomi (TLDG) ved hjælp intracorporealt anastomose har gradvist udviklet på grund af fremskridt inden for laparoskopisk kirurgiske instrumenter . Men helt laparoskopisk total gastrektomi (TLTG) med intracorporealt esophagojejunostomy (IE) er stadig ualmindeligt på grund af tekniske vanskeligheder. Heri, vi evaluerede forskellige typer af IE efter TLTG hvad angår de tekniske aspekter. Vi sammenlignede de kortsigtede operative resultater mellem TLTG med IE og laparoskopi-assisteret total gastrektomi (LATG) med ekstrakorporal esophagojejunostomy (EE).
Metoder
Mellem marts 2006, og december 2014 i alt 213 patienter med mavekræft gennemgik TLTG og LATG. Samlet set 92 patienter gennemgik TLTG med IE, og 121 patienter gennemgik LATG med EE. Generelt er der to metoder til IE: mekaniske hæftemaskiner (cirkulære eller lineære hæftemaskiner) og håndsyede suturer. Kirurgiske effektivitet og resultater blev sammenlignet mellem to grupper. Vi beskrevet også forskellige typer af IE bruger en undergruppe analyse.
Resultater
De gennemsnitlige driftstider var ens i de to grupper, som var antallet af hentede lymfeknuder. Den gennemsnitlige forventede tab af TLTG blod var imidlertid statistisk lavere end LATG. Der var ingen signifikante forskelle i tid til første flatus, tid til at genstarte oral indtagelse, længden af hospitalsophold efter operation, og postoperative komplikationer. Fire typer IE er blevet anvendt efter TLTG, herunder 42 tilfælde af håndsyede IE. Det samlede gennemsnit driftstid og middelværdien anastomotiske tid i TLTG var 279,5 ± 38,4 minutter og 52,6 ± 18,9 minutter hhv. Der var ingen tilfælde af omstilling til at åbne procedure. Postoperativ komplikation opstod i 16 patienter (17,4%) og ingen postoperativ dødelighed indtraf.
Konklusioner
IE er en mulig procedure, og kan sikkert udføres for TLTG med den rette laparoskopisk ekspertise. Det er teknisk muligt at udføre håndsyede IE efter TLTG, som kan reducere omkostningerne ved laparoskopisk procedure.
Nøgleord
Laparoskopisk gastrektomi, intracorporealt anastomose, Håndsyet Mave neoplasmer Baggrund
mavekræft er den anden hyppigste årsag til kræft dødsfald og den fjerde mest almindelige form for cancer verdensplan. Næsten 70% af alle nye tilfælde og dødsfald sker i udviklingslande, og omkring 40% af dem forekommer i Østasien [1, 2]. Siden indførelsen af laparoskopi-assisteret distal gastrektomi (LADG) for mavekræft i 1994 [3], LADG Er blevet flittigt brugt til tumorer placeret i den nederste maven med tilfredsstillende kirurgiske resultater. Men inddragelse af ekstra snit i LADG gør det afvigende fra det minimalt invasiv behandling koncept forfølges i minimalt invasiv kirurgi. I det seneste årti, har nogle undersøgelser vist sikkerhed og muligheden for helt laparoskopisk gastrektomi med intracorporealt genopbygning [4-6]. Vi har også rapporteret, at helt laparoskopisk distal gastrektomi (TLDG) med intracorporealt rekonstruktion er bedre end laparoskopi-assisteret distal gastrektomi (LADG) med ekstrakorporal rekonstruktion, da det har forbedret resultater, såsom bedre cosmesis, tidligere afføring, færre smerter, og kortere hospitalsophold [7, 8]. Disse fordele tilskrives den mindre invasiv af totalt laparoskopisk kirurgi. Men med hensyn til laparoskopisk total gastrektomi (LTG), har mange kirurger foretrukket "laparoskopi-assisteret" type på grund af den høje tekniske efterspørgsel af intracorporealt esophagojejunostomy (IE). Ud over den relativt lave forekomst af øvre gastrisk karcinom i Østasien [2], TLTG for øvre og midterste mavekræft er ikke generaliseres. Da udviklingen af laparoskopisk instrumenter, er for nylig blevet rapporteret forskellige former for IE bruger lineære eller cirkulære hæftemaskiner [4]. Et stigende antal kirurger er begyndt at være opmærksom på TLTG og acceptere det. Ikke desto mindre, at vores bedste viden, der har været nogen undersøgelser, der præciserer den bedste fremgangsmåde. På baggrund af vores laparoskopisk erfaringer fra laparoskopi gastrisk og pancreas kirurgi, og andre laparoskopiske operationer [7-14], blev vi opfordret til at udvikle TLTG med forskellige typer af IE til behandling af øvre og midterste mavekræft. I denne artikel præsenterer vi vores erfaringer og kortvarige kliniske resultater af TLTG med forskellige typer af IE bruger laparoskopisk hæftemaskiner eller håndsyede pung-string sutur teknik. Vi sammenligner også de resultater af patienter med laparoskopi-assisteret total gastrektomi (LATG) fra vores center for yderligere at præcisere sikkerhed og muligheden for IE.
Metoder
Patienter
Patienterne i denne forskning kommer fra mavekræft database fra marts 2006 december 2014 Department of General Surgery. I alt 213 patienter gennemgik LTG med Roux-en-Y genopbygning for mavekræft. I denne periode blev patienterne inddelt i to grupper efter rekonstruktive metoder, såsom intra-rørlige eller ekstra-kropslige genopbygning. Alle disse patienter blev diagnosticeret med gastrisk adenocarcinom i den øvre og midterste mave før operationen, og de gennemgik LTG med modificeret D2 lymfeknude dissektion. Amerikanske fælles udvalg om kræft (syvende udgave) og TNM klassifikationen tjene som kriterium for klinisk og patologisk iscenesættelse. Denne forskning er blevet godkendt af Zhejiang University etiske komité. Informeret samtykke blev opnået fra hver patient præoperativt efter at de fik en detaljeret forklaring af de to procedurer-TLTG og LATG. Alle patienterne enige om at deltage i undersøgelsen.
Kirurgisk procedure
Vores tidligere essays udstedt før har udarbejdet på lymphadenectomy i detaljer. Med patienten i rygleje, blev mobilisering af maven og en bloc systematisk lymfeknudedissektion udføres via fem trokarer under en pneumoperitonæum. Baseret på Gastric Cancer Treatment Guidelines 2010 af den japanske Gastric Cancer Association, som indeholdt ikke blot nummer D 1 dissektion men også nummer 7, 8, 9, 10, 11 p, 11d, og 12a dissektion, lymphadenectomy blev gennemført.
Metoder til IE
1. Konventionel cirkulær hæftemaskine-ambolt tilgang (type a gruppe): maven blev trukket op og en pung-string sutur blev placeret på 1 cm over snittet linje, der blev besluttet på forhånd (fig . 1a og 2a). Den harmoniske skalpel lavet et hul i esophagogastric krydset. Ambolten blev anbragt i esophageal stump gennem hullet. Den blev derefter syet med pung-streng sutur (fig. 1b og 2b). Derefter blev esophagogastric junction separeret, og maven blev fjernet. Den cirkulære hæftemaskine blev anbragt i jejunum via jejunal stubben og klæbet til ambolten (fig. 1c og 2c). Den esophagojejunostomy var færdig efter den cirkulære hæftemaskine blev opvarmet (Fig. 1d). Endelig blev jejunal stump lukket med endoskopiske lineære hæftemaskiner (fig. 2D). Fig. 1 Konventionel cirkulær hæftemaskine-ambolt metode. a Pungen-streng sutur (hvid pil) blev anbragt i spiserøret. b Ambolten blev indført i esophageal stump gennem hullet. c Den cirkulære hæftemaskine blev indført i jejunum gennem jejunum stump og fastgjort med ambolten. d Den cirkulære hæftemaskine blev fyret, og esophagojejunostomy blev afsluttet
fig. 2 Konventionel cirkulær hæftemaskine-ambolt metoden (diagram). a Pungen-streng sutur (hvid pil) blev anbragt i spiserøret. b Ambolten blev indført i esophageal stump gennem hullet. c Den cirkulære hæftemaskine blev indført i jejunum gennem jejunum stump og fastgjort med ambolten. d Den cirkulære hæftemaskine blev fyret, og esophagojejunostomy blev afsluttet
2. Lineær hæftemaskine side til side tilgang (type B-gruppen): På enden af jejunum, blev en lille åbning lavet 10 cm fra stumpen og stumpen blev efterfølgende udvidet til spiserøret, hvor der var en lille åbning på den ene side. En side-til-side antiperistaltic esophagojejunostomy udførtes derefter med lineære hæftemaskiner (fig. 3a og 4a, b). Endelig blev hullet og spiserøret post lukket med hæftemaskiner (fig. 3b og 4c, d). Fig. 3 Linear hæftemaskine side-til-side-metoden. en Hver kæbe af den lineære hæftemaskine blev indsat i hullerne på esophageal stump og jejunum og derefter den lineære hæftemaskine blev fyret. b Hullet og spiserør indgang blev lukket ved hjælp af hæftemaskine
Fig. 4 Linear hæftemaskine side til side-metoden (diagram). a og b Hver kæbe af den lineære hæftemaskine blev indsat i hullerne på esophageal stump og jejunum og derefter den lineære hæftemaskine blev fyret. c og d hul Punktet og spiserøret blev lukket ved hjælp af hæftemaskine
3. Lineær hæftemaskine delta-formet tilgang (Type C-gruppen): En endoskopisk lineær hæftemaskine delte esophagogastric krydset og lavet flere små huller på margenen af esophageal stub og jejunum. De bageste vægge af esophageal stubben og jejunum nærmede hinanden og blev derefter forbundet ved den endoskopiske lineære hæftemaskine (fig. 5a og 6a). Efterfølgende blev hæfteklamme linje undersøgt for eventuelle fejl og hæmostase blev bekræftet. Den almindelige åbning blev trukket op med ophold suturer (fig. 5b og 6b), og blev lukket med to anvendelser af lineære hæftemaskine (fig. 5c og 6c), der fører til genopbygning af intracorporealt fordøjelseskanalen (fig. 5d og 6d ). Fig. 5 Linear hæftemaskine delta-formet metode. En lille huller blev skabt langs kanten af esophageal stub og jejunum, som blev tilnærmet og sluttede med den endoskopiske lineære hæftemaskine. B ophold suturer (hvid pil) blev placeret til at løfte den fælles åbning. c Den fælles åbning blev derefter lukket med to anvendelser af lineære hæftemaskine. d Rekonstruktion af intracorporealt fordøjelseskanalen blev afsluttet
fig. 6 Lineær hæftemaskine delta-formet metode (diagram). En lille huller blev skabt langs kanten af esophageal stub og jejunum, som blev tilnærmet og sluttede med den endoskopiske lineære hæftemaskine. B ophold suturer (hvid pil) blev placeret til at løfte den fælles åbning. c Den fælles åbning blev derefter lukket med to anvendelser af lineære hæftemaskine. d Rekonstruktion af intracorporealt fordøjelseskanalen blev afsluttet
4. Håndsyet ende-til-side tilgang (Type D-gruppen): Den jejunal loop blev indført for at nærme sig den esophageal stump. Jejunum blev fastgjort til den esophageal stump med flere serøse muscularis afbrudt suturer, som er placeret ved den bageste del af esophageal stub (fig. 7a og 8a). Under denne proces blev et hul lavet på den anti-mesenteriske side af jejunum og det andet hul blev foretaget på esophageal stump (fig. 8b). Adskillige fuld tykkelse kontinuerlige suturer blev anvendt til at sy den bageste væg (fig. 7b og 8c). Derefter blev en fuld tykkelse kontinuerlig sutur lukket forreste væg (fig. 7c og 8d). Afbrudte suturer forstærkede seromuscular lag for at reducere trykket. (Fig. 7d). Fig. 7 Håndsyet ende-til-side-metoden. a: jejunum blev forankret til esophageal stump af flere serøse muscularis afbrudt suturer anbragt i den bageste lag af esophageal stumpen. b: Adskillige fuld tykkelse afbrudte suturer lukkede posteriore væg. c: En fuld-tykkelse kontinuerlig sutur foretaget lukningen af den forreste væg. d: Det seromuscular lag blev styrket med afbrudte suturer at mindske spændingerne
fig. 8 Håndsyet ende-til-side-metoden (diagram). a jejunum blev forankret til esophageal stump af flere serøse muscularis afbrudt suturer anbragt i den bageste lag af esophageal stumpen. b Foretag et snit i spiserøret og jejunum stub hhv. c Adskillige fuld tykkelse afbrudt suturer lukket den bageste væg. d En fuld-tykkelse kontinuerlig sutur foretaget lukningen af den forreste væg
Postoperativ styring
Alle patienterne forblev i den generelle afdeling efter operationen. Den nasogastrisk sonde blev fjernet ved afslutningen af sagen på operationsstuen. Før patienterne kunne tolerere en flydende kost, de har påberåbt sig total parenteral ernæring (TPN). Når patienter var i stand til at tolerere en flydende kost, blev de gradvist givet en halvflydende kost. For at blive udskrevet fra hospitalet patienter måttet tilpasse sig en halvflydende kost, har en normal blod arbejde panel og temperatur, og kunne ikke lide af indlysende ubehag. Follow-ups blev udført hver 3. måned i 2 år, hver 6. måned for de følgende 3 år. De fleste patientens regelmæssige opfølgninger omfattede en fysisk undersøgelse, laboratorieundersøgelser (herunder CA19-9, CA72-4, og CEA niveauer), bryst radiografi, ultralyd eller CT, og endoskopi. Alle patienter blev kontrolleret på for resten af deres liv, eller indtil den 30. juni, 2015, hvor de opfølgende ender.
Statistisk analyse
Alle statistiske analyser blev udført ved hjælp af statistiske pakke for Social Sciences (SPSS) udgave 18.0 (SPSS, Inc. Chicago, IL, Amerikas Forenede Stater). Forskellene i måledataene blev sammenlignet under anvendelse af Student t-test, og sammenligninger mellem grupper blev testet under anvendelse af χ 2 test eller Fisher eksakte sandsynlighedstest. P
< 0,05 blev betragtet som statistisk signifikant.
Resultater
Sammenligning af clinicopathologic egenskaber
Der var ingen konvertering til en åben procedure, og alle procedurer blev afsluttet under de givne betingelser. Demografi og klinisk-patologiske kendetegn er anført i tabel 1. Af de 213 patienter, 92 undergik TLTG, og 121 patienter gennemgik LATG. Der var ingen signifikante forskelle i alder, køn, body mass index, American Society of Anesthesiologists (ASA) fysiske tilstand klassificering, tilstedeværelse af komorbide sygdom, eller tumor stage.Table 1 Sammenligning af klinisk-patologiske karakteristika
LATG (n
= 121)
TLTG (n
= 92)
P Drømmeholdet værdi
Alder (år)
59,8 ± 11,3
58,7 ± 10,7
0,47
Køn
Mand
88
62
0,40
Female
33
30
BMI-indeks ( kg /m2)
22,8 ± 3,1
23,0 ± 3,2
0,65
Comorbidity
Fravær
80
65
0,48
Presence
41
27
ASA klassifikation
jeg
63
54
0,49
II
53
33
III
5
5
Tumor størrelse (cm)
3,4 ± 1,7
3,7 ± 1.9
0.23
Histology
Differentiated
70
59
0.35
Undifferentiated
51
33
TNM stage
IA/IB
51/23
25/21
0.25
IIA/IIB
15/7
12/11
IIIA/IIIB/IIIC
7/8/10
12/5/6
Sammenligning af kirurgiske og postoperative resultater
Resultaterne af de operative procedurer og postoperative opsving er anført i tabel 2. Den gennemsnitlige driftstid var ens (225,2 ± 41,5 min vs. 220,3 ± 43,5 min, P
= 0,40) i begge grupper, men det anslåede tab af TLTG blod var statistisk lavere end LATG (153,1 ± 57,3 ml vs. 132,3 ± 60,4 ml, P
= 0,01). Den proximale margin afstand og antallet af hentede lymfeknuder var ikke signifikant forskellige mellem de to grupper. Tiden til første flatus var ens mellem grupperne (3,3 ± 1,1 d vs. 3,5 ± 1,1 d, P
= 0,19), som var den tid til at genstarte oral indtagelse efter kirurgi (4,6 ± 1,2 d vs. 4,7 ± 1,3 , P
= 0,56). Der var heller ikke forskel på længden af hospitalsophold efter operationen (9,7 ± 2,36 d vs. 9,5 ± 3,3, P
= 0,60) .table 2 Sammenligning af kirurgiske resultater og postoperative opsving
LATG ( n
= 121)
TLTG (n
= 92)
P Drømmeholdet værdi
Operation tid (min)
225,2 ± 41,5
220,3 ± 43,5
0,40
Blodtab (ml)
153,1 ± 57,3
132,3 ± 60,4
0,01
Antal hentede lymfeknuder
28,7 ± 7,5
29,9 ± 7,6
0,25
proksimale resektion margin (cm)
4,6 ± 1,4
4,9 ± 1,5
0,13
Tid til første flatus (dage)
3,3 ± 1,1
3,5 ± 1,1
0,19
Tid til start oral indtagelse (dage)
4,6 ± 1,2
4,7 ± 1,3
0,56
Postoperativ hospital ophold (dage)
9,7 ± 2.3
9,5 ± 3,3
0,60
Den postoperative komplikationer er anført i tabel 3. Der var ingen i-hospital dødelighed og 30-d dødelighed. Komplikationer udviklet i 23 (19,0%) af patienterne i LATG gruppe og 16 (17,4%) af patienterne i TLTG gruppe. Der var ingen signifikant forskel mellem de to grupper med hensyn til den postoperative morbiditet. En patient i LATG gruppe undergik reoperation pga anastomotiske lækage. Tre patienter i TLTG gruppe undergik reoperation, en for anastomotisk lækage, en for anastomotiske striktur, og en til intracorporeal hemorrhage.Table 3 Sammenligning af postoperative komplikationer
Variabel
LATG (n
= 121)
TLTG (n
= 92)
P Drømmeholdet værdi
Total komplikation
23
16
0,76
anastomotiske lækage
1
1
1.00
anastomotiske striktur
2
3
0,65
intracorporealt blødning
1
2
0,58
Abdominal byld
4
1
0,39
lungeinfektion
3
1
0,64
Stasis
3
2
1,00
bugspytkirtlen lækage
2
1
1.00
Ileus
3
1
0,64
Lymphorrhea
1
1
1,00
sår infektion
3
1
0,64
Lungeemboli
0
1
0,43
reoperation
1
3
0,32
Dødelighed
0
0
undergruppe analyse for patienter, som gennemgik TLTG
De typer af anastomotiske metoder var type A i 18 patienter, type B i 22 patienter, type C i 10 patienter og type D i 42 patienter . Den gennemsnitlige anastomotiske gang var 57,5 ± 18,5, 40,0 ± 11,2, 39,0 ± 3,9 og 60,7 ± 17,5 minutter for disse fire grupper hhv. Intraoperativ blodtab, antal hentede lymfeknuder, og postoperative opsving var ens blandt de fire grupper. Fem patienter i type A-gruppe, fem i type B-gruppen, to i type C-gruppe, og fire i type D gruppe havde postoperative morbiditet. De operative resultater og efterfølgende postoperative kliniske kursus data er vist i tabel 4 og 5.Table 4 Kirurgiske resultater af 92 patienter, som gennemgik TLTG
Type A (n
= 18)
Type B (n
= 22)
Type C (n
= 10)
Type D (n
= 42)
alt (n
= 92)
Operation tid (min)
305,6 ± 45,9 (250-380)
266,8 ± 38,7 (230-360)
278,0 ± 16,2 (250-300)
285,4 ± 36,1 (240-420)
279,5 ± 38,4 (230-420)
anastomotiske tid (min)
57,5 ± 18,5 (35-90)
40,0 ± 11,2 (25- 60)
39,0 ± 3,9 (35-45)
60,7 ± 17,5 (45-105)
52,6 ± 18,9 (25-105)
Blodtab (ml)
80,6 ± 29,4 ( 50-160)
86,4 ± 39,7 (50-200)
87,0 ± 24,5 (50-120)
82,6 ± 33,7 (50-180)
83,1 ± 33,2 (50-200)
Hentet lymfeknuder
30,9 ± 5,8 (25-45)
34,6 ± 4,1 (25-42)
34,8 ± 6,1 (28-47)
36,1 ± 13,7 (24-69)
35,6 ± 8,9 (24-69)
Første flatus (dag)
4,2 ± 0,8 (3-5)
3,6 ± 1,3 (2-7)
3,4 ± 0,8 (2-5) Salg 3,5 ± 0,7 (2-5)
3,7 ± 0,9 (2-7)
Flydende kost (dage)
5,2 ± 0,8 (4-6)
4,9 ± 1,1 (3- 7)
4,6 ± 0,7 (4-6)
4,5 ± 0,9 (3-7)
4,8 ± 0,9 (3-7)
Blød kost (dag)
6,7 ± 1,3 ( 5-11)
6,3 ± 1,1 (5-8)
6,6 ± 0,8 (5-8)
6,5 ± 2,0 (5-15)
6,6 ± 1,5 (5-15)
Postoperativ hospital ophold (dage)
10,9 ± 2,9 (9-20)
10,2 ± 2,4 (8-17)
10,1 ± 2,9 (8-18)
9,2 ± 1,5 (7-17 )
10,0 ± 2,3 (7-20)
data middel ± standardafvigelser (interval)
tabel 5 Postoperativ komplikation af 92 patienter, som gennemgik TLTG
type A (n
= 18)
type B (n
= 22)
Type C (n
= 10)
Type D (n
= 42 )
alt (n
= 92)
Postoperativ komplikation
5
5
2
4
16
anastomotiske lækage
1
anastomose striktur
1
2
intracorporealt blødning
1
1
1
stasis
1
1
lymphorrhea
1
lungeemboli
1
abdominal absces
1
lungeinfektion
1
ileus
1
bugspytkirtlen lækage
1
sårinfektion
1
diskussion
laparoskopisk-assisteret total gastrektomi (LATG) er den mest almindelige form for laparoskopisk total gastrektomi (LTG), hvor lymfeknuder fjernes ved hjælp af en laparoscope. Så for at fremme resektion af prøven og genopbygningen af fordøjelseskanalen, er en epigastrium assistent snit oprettet. Helt laparoskopisk total gastrektomi (TLTG) er en anden type LTG, uden ekstra indsnit eller berøring af tumoren. Det reducerer traumatisk stress af kirurgiske patienter, da det kun drejer trocarsår. I begyndelsen ønskede vi at overvinde ulemperne ved besværlige genopbygning ved at vedtage ekstrakorporal anastomose. I 2007, vi troede, vi kunne forbedre kirurgi procedure, så vi begyndte at udføre intracorporealt anastomose efterfulgt af LTG. Sikkerheden og gennemførlighed både TLTG og LATG i behandlingen af mavekræft placeret i øverste og midterste mave er verificeret af forskningen.
LATG er den mest anvendte version af LTG. Sammenlignet med traditionel åben gastrektomi, har de fleste undersøgelser rapporteret, at LATG kan opnå bedre cosmesis, kortere hospitalsophold og hurtigere postoperativ bedring [15-18]. Fordi genopbygningen trin i TLTG er tricky, driftssikkerhed er en fortsat bekymring for kirurger. I vores undersøgelse driftstid TLTG var lidt kortere end for LATG og intraoperativ tab af TLTG gruppen blod var mindre end i LATG gruppen. Disse forskelle kan have været på grund af den nødvendige tid til mini-laparotomi, hvilket er tidskrævende. Også, anastomose gennem små snit i huden skabt af hånden manipulation kan øge blodtab. i betragtning af at LATG blev udført under den tidlige periode af kirurgens erfaring og TLTG blev udført i den sene periode synes dog denne tidsforskel at være acceptabel. Vores resultater viste også, at de overordnede komplikationer var ens mellem de to grupper. Mener derfor vi laparoskopisk kirurger med rigelig erfaring kunne være i stand til at opnå en rekonstruktion sikker og effektiv fordøjelseskanalen ved hjælp af TLTG metoden med en komplikation sats svarende til den, observeret med LATG.
Ifølge vores erfaring, TLTG er forskellig fra LATG i mange måder. Først og fremmest, intracorporealt genopbygning vedtagelse endoskopiske hæftemaskiner eller hånd-syning teknikker kan opnå en spændingsfri anastomose og reducere unødig skade på det omgivende væv. For det andet kan TLTG beskrives som en "ingen berøring tumor" operation. Det undgår direkte kontakt og ekstrudering af tumorer. Fordelene ved denne metode er, at det nedsætter eller undgår stimulering af læsionen og overensstemmelse med principperne for tumor-fri teknik og berøringsfri radikal udskæring af mavekræft. For det tredje, TLTG kræver et lille snit i stedet for minilaparotomy. I tilfælde af LATG, er der altid en ekstra 6-7 cm snit under formet som et sværd. For overvægtige patienter, kan snittet være så længe som 8-10 cm. Derimod i tilfældet med TLTG, med den bløde hypogastrium væg, kan lægen simpelthen udvide snittet for 10 mm trokar under navlen til en 3-4 cm halvcirkel indsnit nær navlen, således at prøven kan ekstraheres i en passende måde. På den ene side vil de mindre incisioner være mindre traumatisk og mindre invasive, på den anden side er det undgår vanskeligheden ved rekonstruktion af anastomose på grund af begrænset drift felt især for overvægtige patienter [19].
I vores undersøgelse, vi har vedtaget to metoder til IE, herunder mekaniske hæfteklammer og håndsyede sutur teknik. Men den mekaniske anastomose præsenteret mange tekniske problemer, herunder eksponering vanskeligheder, umuligt forstærket suturering variation i diameteren af spiserøret, og et svagt punkt i dobbelt hæftning [20, 21]. På grund af de tekniske vanskeligheder ved laparoskopisk anastomose og bekymring anastomotiske komplikationer ved hjælp af hæftning metoden, blev vi opfordret til at bruge intracorporealt håndsyede ende-til-side esophagojejunostomy. I vores undersøgelse 42 patienter gennemgik den intracorporealt håndsyede esophagojejunostomy. Til denne undergruppe den gennemsnitlige driftstid er 285,4 min med en gennemsnitlig tab af 82,6 ml blod. Tiden til den første flatus og oral indtagelse var 3,5 dage og 4,8 dage, og den gennemsnitlige postoperative indlæggelsestid var 10,0 dage. En nylig gennemgang af litteraturen forudsat de kirurgiske resultater af TLTG [22]. Den gennemsnitlige kirurgiske tid og betyde blodtab var 254,2 minutter og 114,0 ml. Tiden til første flatus og tid til at genstarte indtagelse var 3,3 dage og 5,0 dage, og den gennemsnitlige postoperative indlæggelsestid var 12,0 dage. Fra sammenligningen og vores acceptable resultater af dødelighed og komplikationer sats, har det faktum, at den intracorporealt håndsyede esophagojejunostomy efter TLTG er sikkert og muligt blevet bekræftet. ved brug af håndsyede metode, kirurgen skal dog være dygtige på laparoskopisk sutur teknik og drift har tendens til at tage lang tid. Vores erfaring viser, at progressiv praksis effektivt kan forkorte læring tid. For eksempel kan kirurger først øve på simulatoren, derefter praksis på dyremodeller og enkel sutur under laparoskopi og drej til laparoskopisk gastrointestinal anastomose i sidste ende. I mellemtiden kan intracorporealt håndsyede sutur forenkles med visse nye laparoskopisk værktøjer. Knudeløst pigtråd suturer (V-Loc ™, Covidien Mansfield, MA, USA) kan reducere den tid af anastomose og garantere sikkerheden af anastomose, uden at involvere permanent trækkraft under hele anastomose proceduren
Konklusion
Afslutningsvis TLTG. med intracorporeal anastomose er en sikker og gennemførlig fremgangsmåde til behandling af gastrisk cancer. Med forbedret cosmesis, mindre blodtab og hurtig genopretning, TLTG genererer gunstige virkninger. Kirurger vælger visse intrakorporale metoder i henhold til deres præferencer og erfaring. Håndsyet ende-til-side esophagojejunostomy er en optimal intracorporealt anastomose tilgang
Forkortelser
ASA:.
American Society of Anesthesiologists
BMI.:
body mass index
EE:
ekstrakorporal esophagojejunostomy
IE:
intracorporealt esophagojejunostomy
LATG:
laparoskopi-assisteret total gastrektomi
LTG:
laparoskopisk total gastrektomi
TLTG:
helt laparoskopisk total gastrektomi
TNM:
tumor-node-metastaser
TPN:
total parenteral ernæring
erklæringer
Tak
Dette arbejde blev støttet af tilskud af Natural Science Foundation i Zhejiang-provinsen (No. LY12H16026); Institut for uddannelse i Zhejiang-provinsen (nr Y201326835); og kinesisk Medical Technology Foundation i Zhejiang-provinsen (nr 2012ZA087), Kina
Open AccessThis artiklen distribueres under betingelserne i Creative Commons Attribution 4.0 International License (http:.. //creativecommons org /licenser /ved /4. 0 /), som tillader ubegrænset brug, distribution og reproduktion i ethvert medie, forudsat du give passende kredit til den oprindelige forfatter (e) og kilden, give et link til Creative Commons-licensen, og angive, om der er sket ændringer. Alle forfattere læst og godkendt den endelige manuskript.
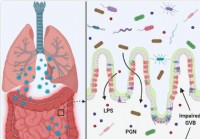 Utæt tarm og mikrobiel dysbiose kan bidrage til cytokinstorm i alvorligt syge COVID-19-tilfælde
Utæt tarm og mikrobiel dysbiose kan bidrage til cytokinstorm i alvorligt syge COVID-19-tilfælde
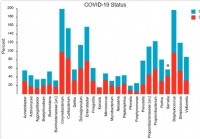 Sammensætning og struktur af nasopharyngeal mikrobiom vedrører sværhedsgraden af COVID-19 sygdom
Sammensætning og struktur af nasopharyngeal mikrobiom vedrører sværhedsgraden af COVID-19 sygdom
 Spiserørskræftrisiko kan reduceres med esomeprazol og lavdosis aspirin
Spiserørskræftrisiko kan reduceres med esomeprazol og lavdosis aspirin
 Tarmbakterier knyttet til stærkere muskler hos ældre mennesker
Tarmbakterier knyttet til stærkere muskler hos ældre mennesker
 Tarmmikrobiom er også en realitet i fosterlivet
Tarmmikrobiom er også en realitet i fosterlivet
 Ny undersøgelse kan hjælpe med at forhindre dødelige infektioner hos babyer
Ny undersøgelse kan hjælpe med at forhindre dødelige infektioner hos babyer
 Kvinder født med kejsersnit har større risiko for fedme og diabetes
En ny undersøgelse offentliggjort i open-access journal JAMA Network Open i april 2020 tyder på, at kvinder født ved kejsersnit har større risiko for at udvikle fedme samt type 2 diabetes mellitus i
Kvinder født med kejsersnit har større risiko for fedme og diabetes
En ny undersøgelse offentliggjort i open-access journal JAMA Network Open i april 2020 tyder på, at kvinder født ved kejsersnit har større risiko for at udvikle fedme samt type 2 diabetes mellitus i
 Leverfunktion kan være vigtig for Alzheimers sygdom
En ny undersøgelse viser en stærk sammenhæng mellem ændret leverfunktion og udviklingen af Alzheimers sygdom (AD). Dette korrelerer med de seneste data om den rolle, sygdomme spiller, der påvirker d
Leverfunktion kan være vigtig for Alzheimers sygdom
En ny undersøgelse viser en stærk sammenhæng mellem ændret leverfunktion og udviklingen af Alzheimers sygdom (AD). Dette korrelerer med de seneste data om den rolle, sygdomme spiller, der påvirker d
 Begrænset tarmbetændelse i COVID-19
COVID-19 sygdom er primært karakteriseret ved feber, hoste, og luftvejssymptomer. Imidlertid, det er også nu kendt at påvirke mange andre organer, især tarmen. Faktisk, op til 60% af indlagte patiente
Begrænset tarmbetændelse i COVID-19
COVID-19 sygdom er primært karakteriseret ved feber, hoste, og luftvejssymptomer. Imidlertid, det er også nu kendt at påvirke mange andre organer, især tarmen. Faktisk, op til 60% af indlagte patiente