Medicinsk forfatter:Jay W. Marks, MD
Under min lægeuddannelse husker jeg, at jeg blev vejledt af en af mine instruktører; "I praksis med medicin er det lige meget, hvad du gør, det er hvordan du gør det." Jeg troede, hun var ansigtsløs, og jeg tænkte ikke så meget over hende. Nu, efter mange års øvelse, forstår jeg, hvad hun sagde, og sandheden om, hvad hun sagde, blev for nyligt forstærket.
Jeg blev bedt af en læge om at se en patient i konsultation, som havde haft episodiske mavesmerter med nogle få ugers mellemrum i mindst fem år. Hun havde gennemgået en hysterektomi (fjernelse af livmoderen) efterfulgt af strålebehandling for kræft i livmoderen. Smerterne begyndte et par måneder efter strålingen. Alle typer test var blevet udført, inklusive røntgenbilleder af tyndtarmen, for at diagnosticere årsagen til smerten, men ingen årsag var blevet identificeret. Næsten i desperation gennemgik hun en maveoperation for at fjerne arvæv (adhæsioner) mellem flere løkker i tarmene. (Adhæsionsoften forårsager mavesmerter.) Selv operation var til ingen nytte, og inden for to uger efter operationen havde hun smerter igen. Jeg så hende to år efter denne sidste operation.
Jeg tog en omhyggelig historie og undersøgte hende. Hun var en meget god observatør og kunne beskrive udviklingen af en typisk smerteepisode i detaljer. For mig lød det som om hun havde periodisk obstruktion af tyndtarmen. At tage røntgenbilleder af tyndtarmen efter at have drukket barium er en af de bedste måder at diagnosticere tarmobstruktion på, og faktisk fik hun sådan et røntgenbillede før sin seneste operation. Røntgenbilledet blev sendt til mig, og jeg gennemgik det. Der var ikke noget unormalt ved det. Jeg spurgte hende, om røntgenbilledet blev taget på et tidspunkt, hvor hun havde en episode med smerter. Det var det ikke.
Derefter drøftede jeg situationen med en radiolog, som havde særlig ekspertise og stor erfaring med røntgenbilleder fra mave-tarmkanalen. Vi sørgede for, at patienten straks blev tilset af radiologen, når hun næste gang udviklede en smerteepisode, så der kunne foretages endnu en røntgen af tyndtarmen. Flere uger senere opstod en episode, og røntgenbilledet var afsluttet. Jeg anmeldte det. Der var en forsnævring af tarmen (medicinsk kendt som en forsnævring, en almindelig årsag til obstruktion), der var så tydelig på røntgenbilledet, at en medicinstuderende på andet år kunne have stillet diagnosen.
Hvorfor var diagnosen ikke blevet stillet tidligere? Forsnævringen havde helt sikkert været til stede, da det tidligere røntgenbillede var blevet foretaget. Hvorfor blev det ikke set? Radiologen og jeg diskuterede mulige forklaringer.
Under en røntgen af tyndtarmen drikker patienterne barium, et stof, der blokerer for røntgenstråler. Tarmene fyldes med barium og fremstår på røntgenbilleder som et snoet, solidt udseende, hvidt rør, der er skitseret af "sorthed". (Sortheden opstår overalt, hvor røntgenstråler ikke støder på barium og i stedet trænger ind i mavens væv og når røntgenfilmen bag patienten.) Tyndtarmen er viklet inde i maven, og tarmslynger ligger oven på hinanden . Røntgenstråler er i stand til at skitsere den øverste løkke godt, men da få eller ingen røntgenstråler trænger ind i de øverste løkker, kan de dybere løkker ikke omridses af røntgenstråler. Som et resultat kan det være svært eller umuligt at se de dybere sløjfer.
Efter at patienterne er færdige med at drikke barium, opnås singlex-ray film af maven af en tekniker med mellemrum (f.eks. hvert 15. minut), indtil barium har rejst gennem hele tyndtarmen. Dette tager ofte halvanden time.
Hvordan havde min gastrointestinale radiolog udført sin tarmrøntgen? Først havde han brugt et barium, der var tyndere og mindre tæt end det sædvanlige barium. Dette gjorde det muligt for nogle røntgenstråler at trænge ind i de øverste løkker og nå de dybere løkker. Derfor kunne de dybere sløjfer ses. Desuden blev radiologen hos min patient, efter at hun havde slugt thebarium, og undersøgte ofte med røntgenbilleder, efterhånden som barium udviklede sig gennem tarmen. Han var således i stand til at genkende forsnævringen i tarmen, så snart barium nåede den og kunne undersøge forsnævringen nærmere, før alle de overlappende tarmslynger var fyldt med barium og gjorde observation vanskeligere.
Hvad skete der med min patient? Modvilligt indvilligede hun i operationen, gennemgik fjernelse af den forsnævrede tarm og kom sig uden begivenheder fra operationen. Der er gået to måneder, og hun har ikke haft yderligere mavesmerter. Ifølge patienten føler hun sig normal for første gang i fem år.
Så hvordan styrker denne oplevelse min instruktørs råd? Jeg har lært, at der ofte er mere end én måde at stille en diagnose på. For eksempel kan man vælge røntgenbilleder, eller man kan vælge en CT-scanning. HVILKEN procedure du vælger er vigtig, men er måske ikke kritisk; HVORDAN du udfører proceduren er dog altid kritisk. Min patient gjorde sit ved at være en god observatør. Dette gav mig mulighed for at mistænke diagnosen. Jeg gjorde mit ved at bestille det rigtige studie på det rigtige tidspunkt. Men den virkelige ære går til gastrointestinal radiolog for, hvordan han udførte røntgenbillederne.
 Irritabel tarmsygdom øger risikoen for demens
Irritabel tarmsygdom øger risikoen for demens
 IBS og stressreaktionen
IBS og stressreaktionen
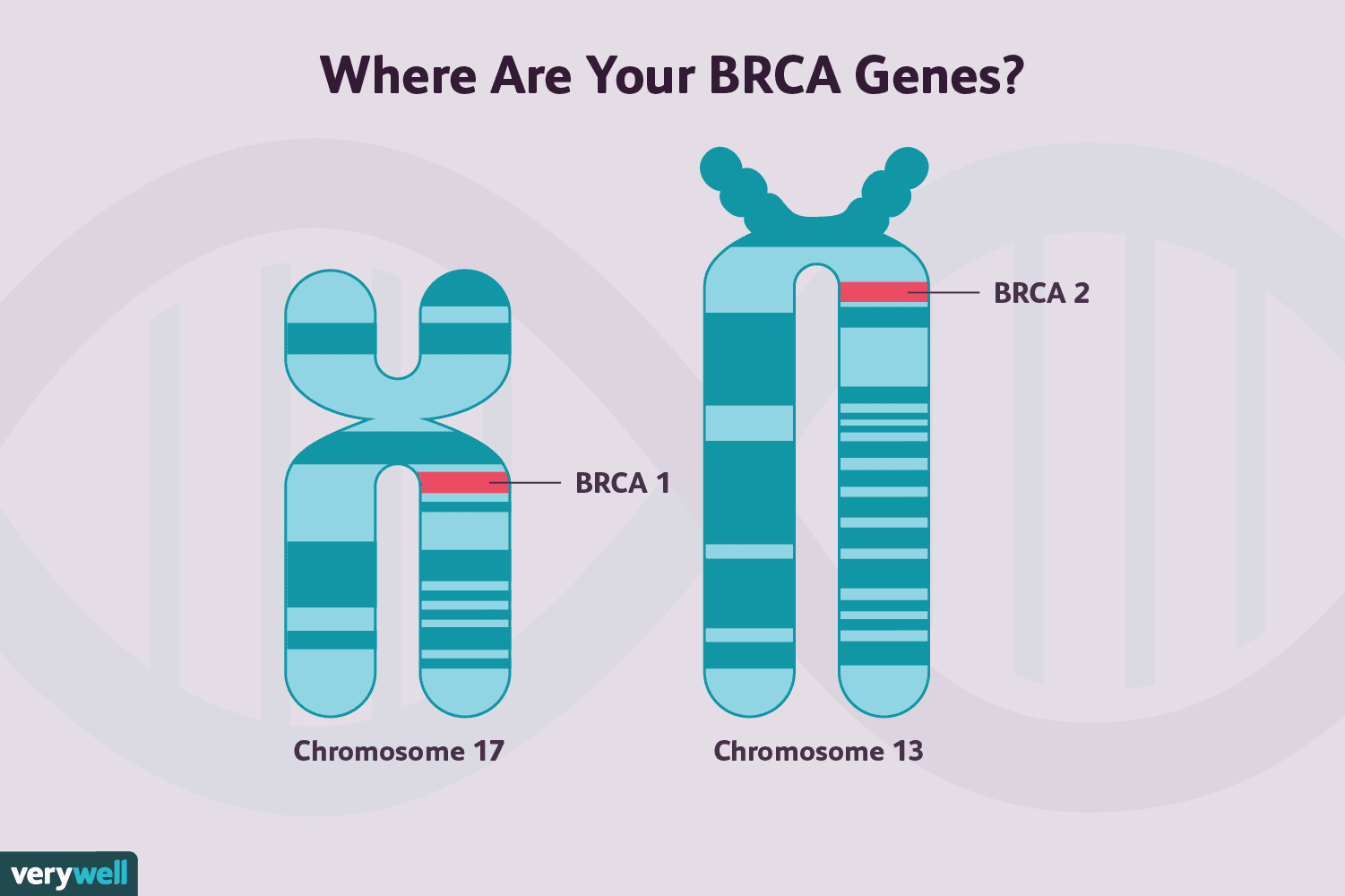 Ikke-BRCA-genmutationer, der øger risikoen for brystkræft
Ikke-BRCA-genmutationer, der øger risikoen for brystkræft
 Vigtigheden af en støttegruppe:Hvordan en indre cirkel kan holde dig i live
Vigtigheden af en støttegruppe:Hvordan en indre cirkel kan holde dig i live
 Inflammationens rolle i irritabel tyktarm
Inflammationens rolle i irritabel tyktarm
 Mælkesyrebakterier og tarmbakterier bidrager til sundhedsmæssige fordele ved rug,
Mælkesyrebakterier og tarmbakterier bidrager til sundhedsmæssige fordele ved rug,
 Hvordan stopper jeg blod i min urin?
Hvad er blod i urinen? Du bliver nødt til at se en læge for at behandle blod i urinen. Afhængigt af årsagen og alvoren kan behandlingen bestå af tid og hvile, medicin eller operation. At bemærke s
Hvordan stopper jeg blod i min urin?
Hvad er blod i urinen? Du bliver nødt til at se en læge for at behandle blod i urinen. Afhængigt af årsagen og alvoren kan behandlingen bestå af tid og hvile, medicin eller operation. At bemærke s
 Top 5 tips til at rejse med IBS
Hej ja. IBS og low FODMAP diæten fremstår skåret og tør. En stor liste over ikke-spiser. Fremstår let på overfladen. Men når du først begynder at implementere det, indser du, at det faktisk er RIGTIG
Top 5 tips til at rejse med IBS
Hej ja. IBS og low FODMAP diæten fremstår skåret og tør. En stor liste over ikke-spiser. Fremstår let på overfladen. Men når du først begynder at implementere det, indser du, at det faktisk er RIGTIG
 4. juli-opskrifter
Hvis du planlægger et festmåltid til denne særlige lange weekend, så led ikke længere, vi har nogle super opskrifter til Canada Day og 4. juli, der hjælper dig med at skabe en SIBO-venlig BBQ! Hvad ku
4. juli-opskrifter
Hvis du planlægger et festmåltid til denne særlige lange weekend, så led ikke længere, vi har nogle super opskrifter til Canada Day og 4. juli, der hjælper dig med at skabe en SIBO-venlig BBQ! Hvad ku