Pilorus ohranjanje zanke duodeno-enterostomiji z rokav želodca - preliminarni rezultati
Abstract
Ozadje
poslovanja bariatrično večinoma združujejo omejevalno želodčne komponento z preusmeritev črevesne prehoda. V pilorus lahko tako alternativno konzervirana ali izključiti. Z namenom, da opravlja "-pilorus ohranjanje želodčni bypass", predstavljamo zgodnje rezultate proksimalnega postpyloric zanke duodeno-jejunostomy povezano z rokav želodca (LSG) v primerjavi z rezultati vzporedno, vendar distalni LSG z zanko duodeno-ileostomo kot postopek v dveh korakih.
Metode
16 bolnikov doživela bodisi dvostopenjski LSG je z distalno zanke duodeno-ileostomijo
(DIOS) kot revisional operacijo bariatric ali kombiniranim delovanjem samim korakom s proksimalno duodeno -jejunostomy
(DJOS). Skupaj tankega črevesa dolžina je bil določen za obračunavanje med individualne razlike.
Rezultati
Povprečna operativni čas za drugo koraku delovanja DIOS je bilo 121 min in 147 min za skupno delovanje DJOS. Celotna črevesne dolžina je 750,8 cm (od 600-900 cm) z zaobšla dolžino uda za 235,7 cm pri bolnikih DJOS. Povprečna dolžina skupne poti pri bolnikih Dios izmeri 245.6 cm. Skupni presežek izguba teže (% EWL) v dvostopenjskem postopku DIOS prišel do 38.31% in 49.60% bolnikov DJOS doživeli% EWL za 19.75% in 46.53% na 1 in 6 mesecev, oz. Brez komplikacij, povezanih z duodeno-enterostomiji prišlo.
Sklepe
se Loop duodeno-enterosomies s rokav želodca lahko opravi varno in lahko odpre nove možnosti v bariatrične kirurgije z možnostjo med individualno prilagajanje.
Ozadje
je Bariatric kirurgija izkazalo, da je najbolj učinkovito zdravljenje za dolgoročno izgubo telesne teže in presnove uravnoteženju pri debelih bolnikih, [1, 2]. Večina postopkov združujejo omejevalno želodčne komponento z preusmeritev črevesne prehoda. Odlični primeri so želodčni bypass Roux-en-Y (RYGB) ali biliopancreatic preusmeritev (BPD). Želodca omejitev bodisi vključuje celotno želodec tako varuje s pilorus ko obnovi črevesne prehod, ali pa samo, da je proksimalni del želodca se uporablja za tvorbo želodčne vrečko in tako ostane ostanek želodec. Prehod rekonstrukcija nato zahteva gastro-enterostomiji.
Ohranjanje pilorus ko mimo dvanajstniku je pripeljala do pomembnih tehničnih sprememb v bariatrična operacija. Da bi se izognili, da je stopnja sindroma in marginalne razjede, ki se občasno pojavile po Scopinaro's začetnem BPD, Marceau et al. uspešno spremenila tehniko za izvedbo biliopancreatic preusmeritev z dvanajstnika stikalom (BPD /DS) s podobnimi razlike okončin, z uporabo pa je postpyloric rekonstrukcijo [3].
RYGB splošno je eden izmed najbolj uveljavljenih postopkov bariatrične kirurgije [4] . Vendar stopnja napak s težo spet zaradi dilatacije želodčni vrečke, gastro-jejunostomy in proksimalna jejunumu znaša do 35% [5]. Pred kratkim je bil žolč refluks opredeljena kot eden od pomembnih vzrokov pooperativne bolečine [6]. Spet se zdi postpyloric rekonstrukcija mamljiva za ta postopek.
Smo tu prisotni perioperativne podatke za proksimalno (podobne RYGB) in distalni (podobno kot pri BPD /DS) postpyloric zanke duodeno-enterostomiji s rokav želodca. Distalno duodeno-enterostomiji, ki temelji na predhodno opisanem single anastomozo duodeno-ileostomo povezano s rokav gastectomy (Sadi-S) delovanje [7], je bilo izvedeno kot naknadnih bariatric delovanja.
Metode
Bolniki
From oktobra 2011 do septembra 2012, 16 bolnikov je doživel loop duodeno-enterostomies za bariatrična operacija. Izrecno pisno soglasje za obratovanje in zapisovanje podatkov je bila pridobljena iz vseh bolnikih. beleženje in vrednotenje podatkov, ki ga je odobrila etični odbor Univerze v Freiburgu (ref. številka 321/13) in je bil v skladu s Helsinško deklaracijo. Proksimalni duodeno-jejunostomy z rokav želodca (DJOS) je bila izvedena kot alternativa RYGB v 7 izbranih bolnikih, ki izpolnjujejo pogoje za bariatrične kirurgije z indeksom telesne mase (ITM), v razponu od 35,7 do 47,9 kg /m
2 (mediana BMI 42,7 kg /m 2). V primeru predhodnega želodca vojaškem sodelovanju in ustrezni perigastric brazgotine, namesto rokav želodca, je bila v želodcu plicature izvede (n = 3/7) za zmanjšanje operativnega tveganja. Dvostopenjski DIOS je bila izvedena kot naknadnih operacijo, po žogo RYGB zaradi damping sindrom (n = 2/9) ali po rokav želodca samo z nezadostno izgubo teže (3/9) ali v kombinaciji z diabetesom tipa, ki je trajala 2 (T2DM, 4 /9). Vse operacije so bile izvedene po enakem višji kirurga. Da bi preprečili vitamina pomanjkljivosti, poleg tega je multivitaminski, so pacientom kalcij (500 mg dvakrat na dan), vitamin D3 (1000 IU na dan), folna kislina (5 mg dnevno) in železa (100 mg na dan) dopolnjevanje.
Podatkov snemanje vključeni dolžino bivanja v bolnišnici, predoperativno ITM, prisotnost medicinske drugih bolezni, znotraj in pooperativne zaplete, upravljanje zapletov, skupni operativni čas, skupne dolžine kanala in hujšanje. Skupaj črevesne dolžina je bila zabeležena šele februarja 2012. so bili vsi podatki, vneseni naprej v meri izdelana podatkovne baze. Bolniki so imeli enako nadaljnje protokol v ambulanti na 1, 3, 6 in 12 mesecev po operaciji, ki ji sledi letnega obiska.
Operativni tehniko
je bolnik postavljen v položaj split-noge z operacijskim kirurga, ki stoji med nogami. Trocar položaji so podobni tistim, ki se uporabljajo za trakastem rokav želodca [8].
Rokav želodca poteka, kot je opisano prej [8]. V primeru želodčne Naboranost smo uporabili spremenjeno tehniko z Talebpour et al opisan. uporabi vsaj dve vrsti Naboranost uporabo 3-0 V-Loc ™ šivanje (Covidien, Dublin, Irska) [9]. Drugi del operacije (drugi korak, pri opravljanju postopek dvostopenjski) začne z ločevanjem dvanajstnika z endostapling napravo (GIA- Roticulators Covidienu, Dublin, Irska, vijolična vložek) v skladu z ohranjanjem desni želodčne arterije. Pred izvedbo duodeno-enterostomiji je dolžina tankem črevesu določena za obračunavanje med individualne razlike. Po merjenju je treba omega zanka se namesti v bližini postpyloric dvanajstnika s posebnim poudarkom na črevesno poravnavo, da se prepreči mezenterićnih malrotation. Položaj duodeno-enterostomiji je ugotovljeno, da je aboral na Treitz ligamenta, 1/3 celotne dolžine tankega črevesa za DJOS (slika 1), in 2/3 za DIOS (slika 2). Duodeno-enterostomiji se izvaja kot antecolic, neprekinjeno end-to-side strani sešiti anastomozo z uporabo 3-0 šivanje V-LOC (Covidien, Dublin, Irska, slika 3). Razredčena pol moči metilen modro barvilo (150-200 ml), ki se uporablja za preskuse uhajanja. Nazadnje je odtok dal proti dvanajstniku štor. V primeru postopka dvostopenjskem se drugi del operacije izvaja ločeno, nato varčujejo zgornji levi 5 mm trokarja potreben za rokav želodca. Slika 1 diagram duodeno-jejunostomy s rokav želodca (DJOS). Obiti črevesne dolžina (1/3 celotne dolžine tankega črevesja) je označena z rdečo barvo.
Slika 2 diagram duodeno-ileostomo z rokava želodca (DIOS). Obiti črevesne dolžina (2/3 celotne dolžine tankega črevesja) je označena z rdečo barvo.
Slika 3 Končni vidik duodeno-enterostomiji.
Statistična analiza je bila
Prism 5 za Mac OS X (GraphPad Software, Inc.), ki se uporablja za vse statistične analize. Statistična značilnost je bila določena na alfa 0,05 za vse analize.
Rezultati
16 bolnikov je doživel laparoskopsko Dios in DJOS operacij v povprečnem trajanju 121 min in 147 min oz. Na splošno je bilo 9 bolnikov doživela prejšnjo operacijo hujšanje, predvsem želodčne pasove (tabela 1). Kompleksna želodca rekonstrukcija iz RYGB za rokav želodca zaradi nenadzorovanega odmetavanja sindroma je bila izvedena že pri 2 bolnikih. Povprečni latence med oblogo in delovanjem drugega koraka DIOS je bil 17,9 meseca (tabela 1).
Tabela 1 Značilnosti bolnikov
DIOS
DJOS
splošno
bolnikov
9
7 (želodca plicature: n = 3)
16
moški /ženska
3/6
1/6
4/12
starosti
teža 52
44
49
Body pred duodeno-enterostomiji
114,2 kg (85 - 145 kg)
117,4 kg (103 - 145 kg)
BMI pred duodeno-enterostomiji
40.63 kg /m2 (33.20 - 55.94 kg /m2)
41.60 kg /m2 (35.74 - 47.90 kg /m2)
Telesna teža pred LSG
140,1 kg (105 - 175 kg)
Gap med LSG in DIOS
17,9 mesecev (3.65 - 41.96 mesecev)
% EWL pred 2. korakom operacijo
31.73% (-2.67 - 69,54)
Prejšnja bariatrična kirurgija
5 od 9 (želodčnega balona 2, LGB 1, RYGB 2)
4. 7. (LGB 4)
9 16
vrednosti so izražene kot sredstvo; laparoskopski želodca povezovanje (LGB), Roux-en-Y želodčni bypass (RYGB)% presežna izguba teže (% EWL).
One predrtje prišlo ob vstavitvi prvega trokar pri bolniku s prejšnjimi želodca pasovi in kasnejše zarastline na trebušno steno. Opaziti ni bilo nobenih zapletov, značilne za duodeno-enterostomiji (tabela 2) .table 2 Periperativna terapija podatki
DIOS
DJOS
splošno
kirurški zaplet
0 9
1 od 7 (trokarja perforacije)
1 od 16 (6,3%)
Operativni revizijo
0 9
1 od 7
1 od 16 (6,3% )
širitev na operacijo
5. 9. (holecistektomijo 3, apendektomija 2, popkovna kila popravila 1, end-to-end jejunojejunostomy po RYGB 1)
1 od 7 (želodčni trak odstranitev 1)
trajanje operacijo
120,6 min
147 min
P = 0.112Ψ
dolžina tankega črevesa
808.3 cm (razpon: 760-850 cm)
701.4 cm (območje: 600 - 900 cm)
750,8 cm
P = 0.038Ψ
Dolžina bilio-trebušne kanal
538.3 cm
235,7 cm
Dolžina skupnega kanala
245.6 cm
465.7 cm
Vrednosti so izražene kot sredstvo ali absolutne številke.
testno ΨMann-Whitney Dios vs. DJOS.
dolžine tankega črevesja
je skupni znesek črevesne dolžina 750,8 cm (tabela 2). Čeprav ni bilo korelacije celotne dolžine tankega črevesja in predoperativno telesne mase (linearna regresija p = 0,76), je bil celoten tankega črevesa dolžina pri bolnikih Dios bistveno daljši kot pri bolnikih, DJOS (Mann-Whitney P = 0.038, Tabela 2).
izguba teže
srednja predoperativno ITM je 40.63 kg /m 2 v DIOS in 41.60 kg /m 2 pri bolnikih DJOS (tabela 1). Bolniki po primarni operaciji DJOS predstavljeno z odvečno izgubo teže (% EWL) z 19,75% in 46.53% na 1 in 6 mesecev (slika 4A). Splošna% EWL kombiniranega postopka DIOS je 38,31% in 49,60% (slika 4B). Pomeni izgubo teže skozi LSG sama je bila 31,73% (razpon od -2,67 - 69,54). Dodatne% EWL prišel do 18.73% na 1 in 33.03% na 6 mesecev po drugi operaciji korakih. V tej zgodnji spremljanju, pa 1 bolnik kljub mimo 520 cm tankega črevesa in ne kažejo kliničnih znakov malabsorpcijo izgubiti nobene dodatne teže po drugi operaciji korakih. Poleg tega je nadzor CT rokav volumetrija pokazala majhno prostornino 142 ml na 10 mesecev po operaciji, ki označuje trajno omejitev. Slika 4 Box-Zalistak-parcelo% odvečne izgube teže (% EWL). A:% EWL o DJOS in B:. Kumulativni% EWL v dvostopenjskem postopku DIOS
soobolenj
Pred LSG, 88,9% bolnikov, ki so utrpela škodo zaradi T2DM. Ob drugega korakih operacijo DIOS, je 44,4% ostal na Antidiabetik, 33,3% na terapiji z insulinom (tabela 3). 3 mesece po opravljenem drugem koraku, še vedno potreben le 11,1% (1 bolnik) Antidiabetik. Glikiranega koncentracija hemoglobina v DIOS znižala s 6,8% na 5,7% in iz 8,0% na 6,9% pri bolnikih DJOS 6 mesecev po operaciji (oba NS). LSG sam privedlo do lajšanje arterijske hipertenzije pri 50% bolnikov Dios s 3 bolniki, ki ostanejo na antihipertenzivi do drugega operaciji koraku. Samo 1 bolnik ostal na antihipertenzivnih zdravil 3 mesece po operaciji DIOS. Zanimivo je, da je to isti bolnik, ki je imel prav, da še naprej insulina treatment.Table 3 Obolevnost
DIOS
DJOS
napenjanje
55,6% (vse redno )
71,4% (redno 1, 4 OCC.)
damping
0%
14,3% (vse OCC.)
driska
66,7% (2 redno, 4 OCC.)
28,6% (1 redno, 1 OCC.)
refluks
44,4%
85,7%
P = 0.145τ
zdravljenje PPI
100%
71,4%
Vrednosti so izražene kot frakcij z diferenciacijo podskupin v absolutno število (peramphases).
τFisher's natančna je bila prisotna pri večini bolnikov (tabela 3) s splošnim 87,5% od preizkusiti Dios vs. DJOS.
Povratni bolniki, ki potrebujejo protonske črpalke inhibira zdravljenje. Ustreza krajše skupnem kanalu, je bila diareja prisotna v 66,7% od DIOS in pri 28,6% bolnikov DJOS. Na splošno je 62,5% bolnikov, ki so se pritožili, driske poročali le občasne epizode. Občasne epizode dampinga so bile le 1 bolnik po operaciji DJOS poročali.
Razprava
Major bariatrične kirurgije združuje omejevalno želodčne komponento s prerazporeditvijo tankega črevesa prehoda. Kadarkoli priklopiti želodčne vrečko v črevesju, lahko pilorus bodisi ohranjen (BPD-DS), ali izključena, saj je po skupnem RYGB in Mini-želodca Bypass (MGB) [3, 10]. Da bi ohranili pilorus za bypass podoben postopek, smo združili v LSG z duodenojeunostomy end-to-side -. DJOS
, zakaj bi bilo treba ohraniti pilorus? Zgodovinsko gledano, se je začela ta razprava po Watson uvedla-pilorus ohranjanje alternativo klasični Whipple postopku pri opravljanju trebušne slinavke resekcijo glavo [11]. Ta sprememba bi smelo preprečiti, da pacient dobi značilne po odstranitvi želodca simptomi, kot so stopnje, drisko in dispepsija [12]. Bodoči randomizirane raziskave so primerjali dva postopka lahko kasneje kažejo na večjo kakovost življenja glede apetita, slabost in driska posledico hitrejše ponovno telesne teže [13]. Za bariatric operacijo, Hess et al. je pokazala zmanjšanje mejnih razjed za 90% in ne stopnja sindrom, ko so se pilorus ohranjen med BPD /DS [14].
Postpyloric anastomozo poleg tega omogoča rekonstrukcijo zanko, medtem ko "prepyloric" gastro-Entero Poškodba, zahteva prestavitev biliopancreatic tekočine preko nožnega točko ali rekonstrukcijo z Roux-en-Y, da bi se izognili žolčem refluks. Brez upoštevanja tega načela, kirurgi uporabljajo rekonstrukcijo zanke brez preusmeritev biliopancreatic tekočine pri opravljanju MGB [10, 15]. Čeprav je ta operacija omogoča odlično izgubo telesne teže z nizko stopnjo zapletov, je operativna revizija po MGB predvsem zaradi notranjih žolčnega refluksa in obrobnih razjed [16]. Mejni razjede po konvencionalni RYGB poleg tega se pojavljajo tudi pri približno 13% bolnikov, čeprav je bila rekonstrukcija Roux-en-Y opravili pri teh bolnikih [17].
Poleg tega pilorus ohranjanje pušča fiziološki mehanizem nadzora proizvodnje hrane v Tanko črevo preprečevanje dampinga sindrom [18]. Dumping sindroma je pomembno vprašanje po RYGB in celotna pojavnost se lahko dvigne do 75,9% [19]. V zadnjem času, podroben pregled pooperativne stopnje sindroma pokazala resne težave z utrujenostjo pri 12% bolnikov, ki so 2 leti po RYGB [20]. Ta analiza postoperativnih iztrebljanja po operacijah DJOS je pokazala, da je le 1 bolnik pritožil občasnih povezanih z dampinškimi simptomov.
Presenetljivo, refluks je bil prisoten pri 86% bolnikov po operaciji DJOS, kljub zdravljenju PPI in skrajno asimptomatskih bolnikih predoperativno. Čeprav ne moremo testirati za to hipotezo, smo prepričani, da je refluks posledica LSG, v katerem je pogost pojav [21]. Vendar pa je incidenca refluks v lastnem izoliranem LSG kolektiva je precej nižja in drugi avtorji poročajo, da je pojavnost 25-47% [21, 22]. Smo že pokazali prsne rokav migracije kot vzrok refluksa po LSG [23]. Čeprav opravlja le v omejenem obsegu in dvanajsterniku mobilizacijo ohranjanje prave želodčne arterije, motnje na dvanajstniku in pilorično mobilizaciji lahko olajšajo tak prehod. Dolgoročno spremljanje s strogim poudarkom na refluks, vključno strukturirano analizo, kot so 24-urni bo pH-manometrom dodatno pojasni vzrok povečanega refluksa in kažejo, ali so te visoke številke res izkaže za oviro po operaciji DJOS.
V trenutna serija je bila v želodcu plicature uporablja pri 3 bolnikih po prejšnjem želodca vojaškem sodelovanju. Ta konstelacija je znan dejavnik tveganja za rokav uhajanja pri izvajanju konvencionalne LSG [24, 25]. Želodca plicature je bil uveden s Talebpour et al. kot alternativo LSG [9]. Izguba teže skozi samo to tehniko je lahko nižja od konvencionalne rokav želodca in randomiziranih kontroliranih preskušanj niso bile izvedene do zdaj [26]. Vendar pa v primeru prejšnjega želodca pasovi in ustrezne perigastric brazgotine, lahko želodca plicature predstavlja alternativo LSG kot želodec in okoliških brazgotin ni treba zmanjšati, zlasti v kombinaciji z dodatnimi bariatričnih možnostmi, kot je preusmeritev črevesa . Vsekakor do sedaj, ta možnost je pomembna samo za posamezne primere bolnikov.
Ta zgodnje nadaljnje obdobje 6 mesecev v majhnem in heterogene skupine ne omogoča veljavno ocenjevanje zmogljivosti hujšanje, vendar izguba teže opazili po DJOS je v območju z drugimi poročali RYGB [27, 28]. Skupni% EWL bolnikov Dios je bila precej nižja v primerjavi z Sachez-Peraut's SADI-S kolektiva, še enkrat večina bolnikov utrpelo prepustno operacijo hujšanje, ki je znano, da bistveno vpliva izgubo teže [7].
Teža spet je velik problem po konvencionalni želodčnem obvodu z do 35% bolnikov, ki so doživeli% EWL manj kot 60%. Vzroki ugotovljeni dilatacija želodčne vrečke ali širitev gastrointestinalnega jejunal anastomozo [29]. Klinično, mi in drugi ugotavljajo, da so bolniki ponovno povečanje telesne mase po RYGB pogosto izgubi svoj občutek sitosti in posledično porabijo velike obroke [5]. Predvidevamo, da je operacija DJOS dve različni prednosti ciljajo na te pomanjkljivosti po konvencionalni RYGB: bo 1. anastomozni dilatacija treba preprečiti z pilorično fiziološki kalibracijo mišic in 2. LSG je znano, da se ustvari odličen občutek sitosti zaradi pojemka tranzitu hrane v vzdolžni del rokava želodca [30].
pomemben zmote pri analizi razlik v okončinah dolžine je dejstvo, da kirurgi ustvarja želodčnim obvodom pogosto merjenje živilskih in biliopancreatic krak pa zanemarjajo skupno dolžino kanala. Kirurgi tvorijo BPD, nasprotno, določi dolžino skupni kanal in prehrambene okončine, in izmenično zanemarjajo dolžino biliopancreatic uda. Poleg tega skupna tankega črevesa dolžina je zelo spremenljiva in se giblje med 4 do skoraj 10 metrov [31]. Smo izmerili primerljivo številne majhne dolžine črevesja za 6-9 m, še spreminjanje dolžine črevesja merjena je bila velika. V primerjavi z zgodovinsko merjenje majhnih dolžine črevesja v pusto odraslih, je bila skupna majhna dolžina črevesa od debelih bolnikih primerljiv s pusto posameznikov [32].
Vzpostavitev zanke duodeno-jejunostomy
je ključnega pomena za določitev ustreznega Poškodba, položaj. V konvencionalnem RYGB, hujšanje je predvsem zaradi omejevanja kalorij, ki se z nadzorom apetita v bistvu nastale z modulacijo Entero-endokrine peptidov, večinoma nahaja v terminalni ileum [33]. Ker je ta modulacija znan po trenutnih sprememb po dolžini uda v RYGB je bil poudarek najti anastomoze položaj podoben konvencionalne RYGB. Tu je prehrambene ud sega od 75 cm do 150 cm s biliopancreatic dolžino uda približno 30 cm [34]. Randomiziranih kontroliranih preskušanj kažejo, da bi dolg prebavni ud (150 cm), bolje za super-debeli [35, 36]. Vendar Stefinidis sod. pregled "Pomen dolžine okončin za želodčni bypass bolnikov" ne najdejo jasno priporočilo [34]. V MGB, gastrointestinalni jejunostomy v navadi, oblikovane na 150 cm [10]. Nekateri avtorji predlagajo povečanje dolžine 10 cm za vse BMI točko nad 40 kg /m 2 (MGB za vse) [15].
Za upoštevanje inter-individualne razlike, kot je opisano zgoraj, smo se odločili, da postavite duodeno-jejunostomy po 1/3 majhne dolžine črevesja, mimo povprečno 236 cm, pri izvajanju operacije DJOS. Ob upoštevanju, da je rekonstrukcija zanka združuje živilskih in biliopancreatic ud, DJOS spominja dolgo ud RYGB (150 cm plus 30 cm).
Za malabsorptive delovanja DIOS, je ustrezen Poškodba, položaj je treba skrbno izbrati, da bi preprečili pretirano malabsorpcijo. Ker ni prehrambene uda pri vodenju rekonstrukcijo zanke, je moral biti precej daljši kot pri klasičnem BPD kirurgiji skupni kanal. Sanchez-Pernaute et al. obširno pregledali sprememb dolžine udov, ko je najprej opisuje operacijo SADI-S, na koncu odloči, da se oblikuje skupni kanal 200 cm [37]. Kot je operacija SADI-S izkazal kot varen in učinkovit brez ustreznega malabsorpcije pri srednjeročno nadaljevanje, bi Poškodba, položaj za delovanje DIOS je podobna [7]. Kljub temu, da se na splošno sorazmerna z energijo resorpcija hrane zaužijejo skrajno ni odvisna od dolžine črevesja, se zdi skladen, da zapušča 200 cm skupno kanalov v skupni dolžini črevesja 500 cm povzroča večjo možno malabsorpcijo kot v enakem skupnem kanalu pri 900 cm skupna dolžina črevesja.
na podlagi ugotovitev zgoraj, smo se odločili, da postavimo duodeno-ileostomo po 2/3 tankega črevesa, pri čemer skupni kanal 1/3. Za maksimalno varnost, skupni kanal ni bila nikoli pod 200 cm v dolžino. Položaj 2/3 pustila srednjo dolžino skupnem kanalu 245 cm, kar je približno 20% več v primerjavi z operacijo SADI-S [7].
Sklepi
Čeprav dve različni presnovne načela, na katerih temeljijo delovanje DJOS in DIOS, izvajanjem zanke duodeno-enterostomies s rokav želodca bistvu razgradi bariatrično operacijo v točno teh dveh ločenih elementov, tako da možnosti za individualno prilagoditev. Prvi rezultati tega majhnega in heterogeni seriji kar je najpomembneje, ne kažejo smrt in ni zapletov, povezanih z duodeno-enterostomiji. Pilorus ohranimo duodeno-enterostomies s rokav želodca lahko odpre nove tehnične možnosti v bariatrična operacija. Če se operacije DJOS in Dios izkaže, da je koristno, bo treba oceniti v randomiziranih kontroliranih preskušanjih
Kratice
BMI. Indeks mase
Body
BPD:
preusmerjanja Biliopancreatic
BPD /DS:
preusmerjanja Biliopancreatic z dvanajstnika stikalom
CT:
Izračunano tomograpy
DIOS:
Duodeno-ileostomijo s rokav želodca
DJOS:
Duodeno-jejunostomy s rokav želodca
LSG:
Laparsocopic rokav želodca
MGB:
Mini želodca bypass
RYGB:
Roux-en-Y želodčni bypass
Sadi-s:
enotni Poškodba, duodeno-ileostomijo povezano s tulcem gastectomy
% EWL.
Presežek pri hujšanju
deklaracij
avtorjev prvotni predložiti datoteke za slike
Spodaj so povezave do avtorjev prvotna predloženih spisov za slike. "Izvirno datoteko na sliki 1 12893_2013_457_MOESM2_ESM.tif avtorjev 12893_2013_457_MOESM1_ESM.tif avtorjev prvotne datoteke za prvotno datoteke za sliko 3 12893_2013_457_MOESM4_ESM.pdf avtorjev Slika 2 12893_2013_457_MOESM3_ESM.tif Avtorji izvirne datoteke za sliko 4 nasprotujočimi si interesi
Jodok Matthias Grueneberger, Iwona Karcz-Socha, Goran Marjanović, Simon Kuesters, Krystyna Zwirska-Korczala, Katharina Schmidt in W. Konrad Karcz nimajo navzkrižja interesov. prispevkov
avtorjev
MG, GM, SK in KK participaed kot kirurgi za DIOS in DJOS operacij, MG, KS in KK sta pripravila rokopis, IK-s in KZ-K kritično popravljen rokopis. Vsi avtorji prebrali in potrdil končni rokopis.
 Apoptoza je pomemben posrednik patogeneze pri okužbi s koronavirusom pri živalih
Apoptoza je pomemben posrednik patogeneze pri okužbi s koronavirusom pri živalih
 Tveganje za rak požiralnika bi lahko zmanjšali z esomeprazolom in majhnimi odmerki aspirina
Tveganje za rak požiralnika bi lahko zmanjšali z esomeprazolom in majhnimi odmerki aspirina
 Polovica uporabljenih zdravil poškoduje črevesne bakterije,
Polovica uporabljenih zdravil poškoduje črevesne bakterije,
 Vrsta bakterij zgornjih dihalnih poti lahko vpliva na resnost astme
Vrsta bakterij zgornjih dihalnih poti lahko vpliva na resnost astme
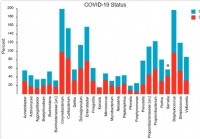 Sestava in struktura nazofaringealnega mikrobioma sta povezana s stopnjo resnosti bolezni COVID-19
Sestava in struktura nazofaringealnega mikrobioma sta povezana s stopnjo resnosti bolezni COVID-19
 Znanstveniki razvijajo pristop cepljenja proti vnetju črevesja
Znanstveniki razvijajo pristop cepljenja proti vnetju črevesja
 Perfectus Biomed bo razstavljal na konferenci IPS v Liverpoolu
Ekipa Perfectus Biomed bo ta mesec razstavljala na konferenci Društva za preprečevanje okužb (IPS) v Liverpoolu. Konferenca bo potekala v dvorani Arena in Convention Center v Liverpoolu od 22. do 24.
Perfectus Biomed bo razstavljal na konferenci IPS v Liverpoolu
Ekipa Perfectus Biomed bo ta mesec razstavljala na konferenci Društva za preprečevanje okužb (IPS) v Liverpoolu. Konferenca bo potekala v dvorani Arena in Convention Center v Liverpoolu od 22. do 24.
 Ustna voda vpliva na učinke vadbe
Znanstveniki že dolgo vedo, da se krvni tlak po vadbi zniža, vendar mehanizem ni popolnoma pojasnjen. Nova študija je pokazala, da bakterije v ustih, ki proizvajajo nitrite, je ključnega pomena za cel
Ustna voda vpliva na učinke vadbe
Znanstveniki že dolgo vedo, da se krvni tlak po vadbi zniža, vendar mehanizem ni popolnoma pojasnjen. Nova študija je pokazala, da bakterije v ustih, ki proizvajajo nitrite, je ključnega pomena za cel
 Omejeno črevesno vnetje pri COVID-19
Za bolezen COVID-19 je značilna predvsem vročina, kašelj, in dihalne simptome. Vendar pa zdaj je znano tudi, da vpliva na številne druge organe, predvsem črevesje. Pravzaprav, do 60% hospitaliziranih
Omejeno črevesno vnetje pri COVID-19
Za bolezen COVID-19 je značilna predvsem vročina, kašelj, in dihalne simptome. Vendar pa zdaj je znano tudi, da vpliva na številne druge organe, predvsem črevesje. Pravzaprav, do 60% hospitaliziranih