bukspyttkjertelen insulinoma co-eksisterende med mage GIST i fravær av nevrofibromatose-en
Abstract
Bakgrunn
Gastrointestinal stromal tumor (GIST) ofte forekommer i pasienter med nevrofibromatose type 1 (NF-1). Det har blitt rapportert at GIST kan sameksistere med bukspyttkjertelen endokrine svulster, men dette har bare vært i forbindelse med NF-en.
Saksframlegget, En 76 år gammel kvinne presentert med en 12 måneders historie med hypoglykemi symptomer. Abdominal CT scan viste en 13 mm insulinoma lokalisert i halen av hennes bukspyttkjertel. Hun ble påbegynt på diazoksid og senere operert for enucleation av insulinoma når en liten (< 1 cm). Tilfeldig svulsten ble oppdaget på hennes magesekken som ble identifisert som GIST
Konklusjon
Dette er det første tilfellet rapport bukspyttkjertelen insulinoma co-eksisterende med GIST hos en pasient uten NF-en. I tillegg gjør vi den første rapporten fra raskt voksende cystisk GIST tilbakefall etter reseksjon av primær GIST svulst.
Bakgrunn
Gastro-entero-bukspyttkjertelen (GEP NE) svulster har en forekomst på rundt 30 /million /befolkning /år [1]. Bukspyttkjertelen holmen celle svulster inkludert insulinomer representerer andre vanligste typen GEP NE svulst etter karsinoid tumor [2].
GIST oftest forekommer sporadisk, men viser økt tendens hos pasienter med NF1 [3, 4]. Et lite antall av pankreas nevroendokrine tumorer er blitt beskrevet i NF-1 pasienter [5, 6]. Det har vært bare ni rapporter om GIST assosiert med GEP NE svulster, men disse har alle blitt diagnostisert hos pasienter med NF-1 [7-14] (tabell 1) .table en co-eksisterende GIST og NET pasienter med NF-1
GIST
nevroendokrine svulster
Reference
Tynntarm
papilla av Vater product: [10]
tynntarm
pheochromocytoma product: [9] Hotell tynntarm
papilla av Vater; domatostatinoma product: [12]
Tynntarm
bukspyttkjertelen hodet gastrinoma product: [14]
Tynntarm
tolvfingertarmen nevroendokrin kreft product: [7]
Tynntarm
pheochromocytoma product: [11]
Tynntarm
pheochromocytoma product: [8]
Tynntarm
pheochromocytoma product: [10]
tykktarmen
pheochromocytoma product: [10 ]
Her rapporterer vi det første tilfellet av insulinoma assosiert med en GIST i en pasient ikke diagnostisert med NF-en som bekreftes av pre-operative endokrine vurdering.
saksframlegget, en 76 år gammel kvinne presenteres med en 12 måneders historie med hypoglykemi symptomer. Pasienten gjennomgikk en serie av tester, inkludert måling av natten fastende plasmaglukose, måling av plasmanivået av glukose; insulin; og c-peptid under hypoglykemi måling av urin sulfonylurea, og radiologisk avbildning med en CT scan. Abdominal CT scan viste en 13 mm insulinoma lokalisert i halen av hennes bukspyttkjertel. Hun ble påbegynt på diazoksid og senere operert for enucleation av insulinoma når en liten (< 1 cm) tilfeldig svulsten ble oppdaget på magen veggen. Den lille tilfeldige svulsten var en exophytic gastrisk vegg lesjon som ikke hadde blitt oppdaget før operasjon og viste ingen mistenkelige trekk som tyder på invasjon eller spredt på intraoperativ inspeksjon. Av denne grunn lesjonen ble skåret ut med diatermi av overflaten av den gastriske vegg, idet defekten lukket med sutur polydioksanon, og ingen frosne snitt ble tatt for å evaluere invasjon /spredning. Makroskopisk lesjonen ble helt kuttet ut. Naturen av lesjonen var ukjente på dette tidspunktet. Recovery var ukomplisert og hun ble sendt hjem en uke senere.
Bukspyttkjertelen lesjon (figur 1) var sammensatt av homogen bløtvev som hadde den typiske røde brun farge av slike lesjoner selv blekere enn normalt sett, målt 13 mm i diameter, og dens histologi viste et godt differensiert nevroendokrine svulster med hekkende og trabekulært mønster. Tumorceller var vanlig, cellekjerna var runde med vesikulær kromatin og ingen mitose ble identifisert. Mange psammoma organer ble sett i tumor reir og det var rikelig hyalinised stromal reaksjon uten bemerkelsesverdig betennelse eller nekrose. Immunhistokjemi viste sterk positivitet med kromogranin A, synaptophysin, progesteron, østrogen-beta og insulin markører. Veldig sporadiske celler ble farget av somatostatin antistoffer mens bukspyttkjertelen polypeptid, gastrin, amyloid og CD117 (C-kit) farging var negative. Det var en lav indeks spredning med mindre enn 1% av tumorcellene som blir farget ved Ki67-antistoff. Dessuten ble ingen vaskulær invasjon notert. Svulsten ble innkapslet og så helt kuttet ut. Den insulinoma ble klassifisert som T1NxMx. Figur 1 Gross histologiske utseende av insulinoma viser typisk rød-brunt utseende av tumoren.
Gastrisk lesjon var en 6 mm firma hvitaktig klump i den øvre veggen av magen og dens histologi viste en epithelioid celletumor. Mitotisk Hastigheten var svært lav, og ingen nekrose ble notert. Immunhistokjemi viste uniform positivitet med C-kit (figur 2) og CD34 markører. Desmin, glatt muskulatur aktin, S100, cytokeratin og nevroendokrine markører var alle negative. Ki67 farging avdekket svært lav spredning indeksen. Vi forsøkte å utføre mutasjonsanalyse på GIST svulst, men DNA oppnådd var ikke av tilstrekkelig god kvalitet til analysen. Vi klarte ikke å kommentere innholdet i svulsten margin fordi GIST lesjon ble skåret ut uten grenser mage veggen vev. Det helhetlige utseendet var at en epithelioid kit positiv tilfeldig GIST svulsten og lesjonen var ufullstendig skåret. Figur 2 Gastric veggen GIST kreftceller var sterkt positiv for CD117 (c-kit) markør (× 100).
Pasienten ble re-innlagt 6 måneder senere med vekttap, anoreksi og vage symptomer. Hun hadde et CT-scan som viste en 3,9 x 3,9 cm fluid dempning masse overlegen i forhold til halen på hennes bukspyttkjertel (figur 3) fortrengning magen anteriort. Endoskopisk ultralyd bekreftet en faststoff /cystisk uregelmessig masse som omfatter veggen i magesekken, og i nært forhold til bukspyttkjertelen halen. Figur 3 CT abdomen viser cystisk tilbakevendende GIST lokalisert i regionen av pankreatisk halen.
Hun senere gjennomgikk oesophagogastroduodenoscopy styrt endoskopisk ultralyd bekrefter en dårlig definert masse som strekker seg inn i veggen i magesekken. Cytologi avslørt grupper av spinkle og epiteloide celler sterkt tyder på tilbakevendende /metastatisk GIST men ikke indikerer en nevroendokrine svulster (figur 4). Hun ble behandlet symptomatisk, utladet og hadde en annen abdominal CT scan 7 måneder senere som viste at lesjonen ikke hadde signifikant økt i størrelse, men synes å ha dannet 2 veldefinerte cystisk komponenter som måler 29 x 28 mm, og 21 x 24 mm. På grunn av den lille størrelsen på den primære GIST og skrøpelig pasientens tilstand, ble hun ikke behandlet med imatinib (Glivec) eller tilbudt ytterligere kirurgi, men har senere blitt jevnlig gjennomgått av CT scan overvåking av lesjonen, og har heldigvis hadde ingen bevis for svulst økning størrelse eller metastaser. Figur 4 EUS-veiledet aspirasjon biopsi cytologi av tilbakevendende GIST viser klynger av atypiske epiteloide og spindel celler (PAP × 400).
Diskusjon
første viktige budskap i vårt tilfelle er at en GIST kan skje samtidig med en insulinom i fraværet av NF-1. Den GIST svulsten var bare tilfeldigvis oppdaget av drifts kirurgen under enucleation av insulinoma i vårt tilfelle. Litteraturen inneholder kun 9 publiserte rapporter om den samtidige forekomsten av GIST og GEP NE svulst i NF-1 pasienter [7-12] (tab 1). Ingen av de rapporterte tilfellene av co-eksisterende GIST og GEP NE svulster i NF-1 pasienter har stadig involvert en insulinom og faktisk den eneste rapporten for hypoglykemi assosiert med GIST ble tilskrevet en sjelden paraneoplastic syndrom forårsaket av over-uttrykk for insulin- lignende vekstfaktor II [15] i en avansert gastrisk GIST. Det kan diskuteres hvorvidt ufullstendig fjerning av mage GIST kunne vært unngått, men fordi mage GIST ble bare oppdaget forresten, viste ingen mistenkelige funksjoner på brutto inspeksjon, og den oppfatning av en annen erfaren kirurg søkt under den kirurgiske prosedyren var i samsvar med det av drifts kirurgen, ble det besluttet å fortsette med enkel fjerning av gastrisk lesjon med minimal disseksjon som ble gjort.
andre unike budskap i vårt tilfelle er den observerte raske tilbakefall av GIST etter reseksjon av den primære gastrisk vegg GIST. Små GIST, som den første i vårt tilfelle, er vanligvis en tilfeldig kirurgisk funn, mens store svulster er vanligvis symptomatisk. I vårt tilfelle, etter reseksjon av insulinoma, og de små tilfeldige gastrisk GIST, den GIST recurred lokalt med rask utvidelse. Svulsten viste markert cystisk transformasjon trolig som følge av sentral nekrose og LNG. Årsaken til den raske gjentakelse av GIST er uklar, men bevis fra dyrestudier demonstrerer at en primærtumor kan hemme dets fjerntliggende metastaser via sirkulerende angiostatin slik at etter primær svulst fjernet, blir hemmingen fjernes, og metastaser blir vaskularisert og vokse raskt [16] . Vi mistenker at i vårt tilfelle, kan den primære GIST har hatt en undertrykkende effekt på satellittmikro lesjoner som gikk tapt da GIST ble resected fører til aggressive lokale tilbakefall. En ytterligere oppdagelse er den unike cystisk endringen i den tilbakevendende GIST. Selv om det har blitt rapportert at en raskt voksende primær GIST kan danne en Lobulær cystisk masse lesjon [17] har en slik hurtig cystisk masse gjentakelse aldri blitt rapportert i litteraturen, etter reseksjon av en liten tilfeldig tumor. Vi ble overrasket av gjentakelse av GIST lesjon som den første GIST av mage veggen hadde en lav mitotisk hastighet og også en lav ki-67 indeksen. Det aksepteres at mekanismen av GIST 'gjentakelse' kan være en av fire muligheter: sann gjentakelse av den primære gastriske vegg GIST, uoppdaget primær ved første gangs operasjon når magesekken GIST ble fjernet, resttumor fra første operasjon når magesekken GIST ble fjernet, eller metastatisk sykdom relatert til den primære mageveggen GIST.
Oppsummert er dette det første tilfellet rapporten av en ikke-NF-en pasient som hadde en bukspyttkjertelen insulinoma co-eksisterende med GIST, og også den første tilfellet rapport av en GIST som gjennomgikk rask cystisk tilbakefall etter reseksjon av primær GIST lesjon. Dessverre vår unike kasuistikk reiser flere spørsmål enn gir svar fordi det er svært få tilfeller av NF-en-relaterte samtidige GEP NE svulster og GIST og også svært liten forståelse for prognostiske konsekvensene av slike samtidige svulster. Tilgjengelige bevis tyder på at mutasjoner i NF-1 genet kan være involvert i patogenesen av GIST i NF-1 pasienter [18]. Men det er uvisst om den samme mutasjonen finnes i NF-1 pasienter med co-eksisterende GIST og GEP NE svulster, og enda viktigere, er det ukjent om det er slike mutasjoner i ikke-NF-1 pasienter med co-eksisterende GIST og GEP NE svulster. Vår enhet utfører rutinemessig genmutasjon analyse på GIST svulster, men dessverre er det en 2% strykprosent i vår mutasjonsanalyse og forsøker å analysere den primære GIST lesjon i dette tilfellet var mislykket. Fullfører denne mutasjonen analyse ville ha kraftig forbedret vår forståelse av den uvanlige sameksistens av denne svulsten i innstillingen av en ikke-NF-en pasient, og også kaste mer lys over sin uvanlige mønster av tilbakefall.
Samtykke
Skriftlig informert samtykke ble innhentet fra pasienten for publisering av denne saken rapporten og eventuelle medfølgende bilder. En kopi av den skriftlige samtykke er tilgjengelig for gjennomgang av Editor-in-Chief av dette tidsskriftet.
Erklæringer
Forfattere 'originale legges filer for Images Nedenfor er linkene til forfatternes opprinnelige innsendte filer for bilder. 12957_2008_555_MOESM1_ESM.pdf Forfatteroriginalfilen for figur 1 12957_2008_555_MOESM2_ESM.jpeg Forfatteroriginalfilen for figur 2 12957_2008_555_MOESM3_ESM.tiff Forfatteroriginalfilen for figur 3 12957_2008_555_MOESM4_ESM.jpeg Forfatteroriginalfilen for figur 4 12957_2008_555_MOESM5_ESM.tiff Forfatteroriginalfilen for figur 5 konkurrerende interesser
forfatterne hevder at de ikke har noen konkurrerende interesser.
 Immunceller reparerer skadet tarm hos barn med IBD
Immunceller reparerer skadet tarm hos barn med IBD
 Tarmimmunceller kan være ansvarlige for metabolismeendringer, finner studier
Tarmimmunceller kan være ansvarlige for metabolismeendringer, finner studier
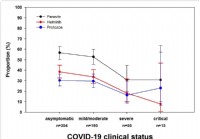 Forskning viser at tarmparasittangrep reduserer alvorlighetsgraden av COVID-19
Forskning viser at tarmparasittangrep reduserer alvorlighetsgraden av COVID-19
 Økende risiko for biologisk forsvar av syntetisk biologi
Økende risiko for biologisk forsvar av syntetisk biologi
 Parkinsons sykdom kan forebygges av tarmmikrober
Parkinsons sykdom kan forebygges av tarmmikrober
 Begrenset tarmbetennelse ved COVID-19
Begrenset tarmbetennelse ved COVID-19
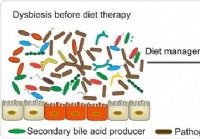 Tarmmikrobiom og IBD - sammenhengen kanskje i dietten sier studie
En ny studie har vist avgjørende bevis på at inflammatorisk tarmsykdom eller IBD er nært forbundet med tarmmikrobielt miljø som kan endres med reseptbelagt kosthold. Mikrobiomet i menneskets tarm er e
Tarmmikrobiom og IBD - sammenhengen kanskje i dietten sier studie
En ny studie har vist avgjørende bevis på at inflammatorisk tarmsykdom eller IBD er nært forbundet med tarmmikrobielt miljø som kan endres med reseptbelagt kosthold. Mikrobiomet i menneskets tarm er e
 Pankreatitt
Bukspyttkjertelen er lang, flat kjertel som er bak magen i øvre del av magen. Hovedoppgaven er å produsere enzymer som hjelper til i en persons fordøyelse og hormoner som hjelper vanlig blodsukkernivå
Pankreatitt
Bukspyttkjertelen er lang, flat kjertel som er bak magen i øvre del av magen. Hovedoppgaven er å produsere enzymer som hjelper til i en persons fordøyelse og hormoner som hjelper vanlig blodsukkernivå
 Hydrogenpust er ikke fra bikinitoll
I disse dager med all dum snakk om atomkrig, når du ser ordet hydrogen, kan du umiddelbart tenke på den stakkars lille øya i Stillehavet, Bikini Atoll, der de testet alle disse atombombene, inkludert
Hydrogenpust er ikke fra bikinitoll
I disse dager med all dum snakk om atomkrig, når du ser ordet hydrogen, kan du umiddelbart tenke på den stakkars lille øya i Stillehavet, Bikini Atoll, der de testet alle disse atombombene, inkludert