 Afbeelding van anus
Afbeelding van anus Een anale fissuur is een snee of scheur in de anus (de opening waardoor de ontlasting het lichaam verlaat) die zich naar boven uitstrekt in het anale kanaal. Fissuren zijn een veelvoorkomende aandoening van de anus en het anale kanaal en zijn verantwoordelijk voor 6% tot 15% van de bezoeken aan een colon- en rectale (colorectale) chirurg. Ze beïnvloeden mannen en vrouwen in gelijke mate en zowel jong als oud. Kloven veroorzaken meestal pijn tijdens stoelgang die vaak ernstig is. Anale fissuren zijn de meest voorkomende oorzaak van rectale bloedingen in de kindertijd.
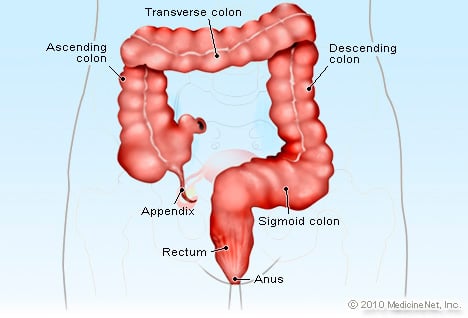
Anale kloven komen voor in het gespecialiseerde weefsel dat de anus en het anale kanaal bekleedt, anoderm genaamd. Bij een lijn net binnen de anus (aangeduid als de anale rand of intersfincterische groef) verandert de huid (dermis) van de binnenste billen in anoderm. In tegenstelling tot de huid heeft anoderm geen haren, zweetklieren of talgklieren (olieklieren) en bevat het een groter aantal sensorische zenuwen die lichte aanraking en pijn voelen. (De overvloed aan zenuwen verklaart waarom anale fissuren zo pijnlijk zijn.) Het haarloze, klierloze, extreem gevoelige anoderm gaat door over de gehele lengte van het anale kanaal totdat het de grenslijn voor het rectum raakt, de dentate lijn genoemd. (Het rectum is de distale 15 cm van de dikke darm die net boven het anale kanaal en net onder de sigmoïde colon ligt.)
Anale fissuren worden voornamelijk veroorzaakt door trauma, maar verschillende niet-traumatische ziekten worden geassocieerd met anale fissuren en moeten worden vermoed als fissuren optreden op ongebruikelijke locaties.
Anale fissuren worden gediagnosticeerd en geëvalueerd door visuele inspectie van de anus en het anale kanaal.
Anale kloven worden aanvankelijk conservatief behandeld met huismiddeltjes en OTC-producten, waaronder het toevoegen van bulk aan de ontlasting, het verzachten van de ontlasting, een vezelrijk dieet en het gebruik van zitbaden.
Geneesmiddelen op recept die worden gebruikt om anale fissuren te behandelen die niet genezen met minder conservatieve behandeling, zijn zalven die anesthetica, steroïden, nitroglycerine en calciumkanaalblokkerende geneesmiddelen (CCB's) bevatten.
Chirurgie door laterale sfincterotomie is de gouden standaard voor het genezen van anale fissuren. Vanwege complicaties is het echter voorbehouden aan patiënten die niet-chirurgische behandelingen niet verdragen of bij wie niet-chirurgische behandelingen ineffectief zijn gebleken.
Rectale pijn is pijn of ongemak in het onderste deel van het maagdarmkanaal. De term wordt vaak door elkaar gebruikt met pijn in de anus of anale pijn.
Veelvoorkomende oorzaken van rectale pijn kunnen het gevolg zijn van aandoeningen die ook gepaard kunnen gaan met bloed in de ontlasting zijn:
Rectale of anale pijn kan ook optreden bij:
Mensen met anale fissuren ervaren bijna altijd anale pijn die verergert met stoelgang.
Zoals eerder vermeld, bloeden anale fissuren vaak bij zuigelingen.
Anale kloven worden veroorzaakt door trauma aan de anus en het anale kanaal. De oorzaak van het trauma is meestal een stoelgang en veel mensen kunnen zich de exacte stoelgang herinneren waarin hun pijn begon. De spleet kan worden veroorzaakt door een harde ontlasting of herhaalde episodes van diarree. Af en toe kan het inbrengen van een rectale thermometer, klysmapunt, endoscoop of ultrasone sonde (voor onderzoek van de prostaatklier) resulteren in voldoende trauma om een spleet te veroorzaken. Tijdens de bevalling kan een trauma aan het perineum (de huid tussen de achterste vagina en de anus) een traan veroorzaken die zich uitstrekt tot in het anoderm.
De meest voorkomende locatie voor een anale fissuur bij zowel mannen als vrouwen (90% van alle fissuren) is de middellijn posterieur in het anale kanaal, het deel van de anus dat zich het dichtst bij de wervelkolom bevindt. Fissuren komen vaker naar achteren voor vanwege de configuratie van de spier die de anus omringt. Dit spiercomplex, de externe en interne anale sluitspieren genoemd, ligt ten grondslag aan en ondersteunt het anale kanaal. De sluitspieren zijn ovaal van vorm en worden het best ondersteund aan de zijkanten en het zwakst naar achteren. Wanneer tranen optreden in het anoderm, is de kans groter dat ze posterieur zijn. Bij vrouwen is er ook een zwakke ondersteuning van het voorste anale kanaal vanwege de aanwezigheid van de vagina voor de anus. Om deze reden is 10% van de kloven bij vrouwen anterieur, terwijl slechts 1% anterieur is bij mannen. Aan het onderste uiteinde van kloven kan zich een huidlaag vormen, een schildwachtstapel genoemd.
Wanneer fissuren optreden op andere locaties dan de middellijn naar achteren of naar voren, moeten ze het vermoeden wekken dat een ander probleem dan trauma de oorzaak is. Andere oorzaken van fissuren zijn anale kanker, de ziekte van Crohn, leukemie en vele infectieziekten waaronder tuberculose, virale infecties (cytomegalovirus of herpes), syfilis, gonorroe, Chlamydia, chancroid (Hemophilus ducreyi ) en het humaan immunodeficiëntievirus (HIV). Van de patiënten met de ziekte van Crohn zal 4% een anale fissuur hebben als de eerste manifestatie van hun ziekte van Crohn, en de helft van alle patiënten met de ziekte van Crohn zal uiteindelijk een anale ulceratie ontwikkelen die op een fissuur kan lijken.
Studies van het anale kanaal bij patiënten met anale fissuren tonen consequent aan dat de spieren rond het anale kanaal te sterk samentrekken (ze zijn in kramp), waardoor een abnormaal hoge druk in het kanaal wordt gegenereerd. De twee spieren die het anale kanaal omringen zijn de externe anale sluitspier en de interne anale sluitspier (reeds besproken). De externe anale sluitspier is een vrijwillige (gestreepte) spier, dat wil zeggen, hij kan bewust worden aangestuurd. Dus wanneer we een stoelgang nodig hebben, kunnen we ofwel de externe sluitspier aanspannen en de stoelgang voorkomen, of we kunnen deze ontspannen en de stoelgang toestaan. Aan de andere kant is de interne anale sluitspier een onvrijwillige (gladde) spier, dat wil zeggen een spier die we niet kunnen beheersen. De interne sluitspier is constant samengetrokken en voorkomt normaal gesproken dat kleine hoeveelheden ontlasting uit het rectum lekken. Wanneer een aanzienlijke hoeveelheid ontlasting het rectum bereikt, zoals vlak voor een stoelgang, ontspant de interne anale sluitspier automatisch om de ontlasting te laten passeren (dat wil zeggen, tenzij de externe anale sluitspier bewust wordt aangespannen).
Wanneer een anale fissuur aanwezig is, is de interne anale sluitspier in spasme. Bovendien, nadat de sluitspier eindelijk is ontspannen om een stoelgang te laten passeren, in plaats van terug te gaan naar het rustniveau van samentrekking en druk, trekt de interne anale sluitspier een paar seconden nog krachtiger samen voordat hij teruggaat naar zijn verhoogde rust niveau van samentrekking. Er wordt gedacht dat de hoge rustdruk en de "overshoot" samentrekking van de interne anale sluitspier na een stoelgang de randen van de spleet uit elkaar trekken en voorkomen dat de spleet geneest.
De toevoer van bloed naar de anus en het anale kanaal kan ook een rol spelen bij de slechte genezing van anale fissuren. Anatomische en microscopische studies van het anale kanaal op kadavers hebben aangetoond dat bij 85% van de personen het achterste deel van het anale kanaal (waar de meeste fissuren voorkomen) minder bloed heeft dan de andere delen van het anale kanaal. Bovendien toonden ultrasone onderzoeken die de bloedstroom meten aan dat het achterste anale kanaal minder dan de helft van de bloedstroom van andere delen van het kanaal had. Deze relatief slechte bloedstroom kan een factor zijn bij het voorkomen dat fissuren genezen. Het is ook mogelijk dat de verhoogde druk in het anale kanaal als gevolg van spasmen van de interne anale sluitspier de bloedvaten van het anale kanaal kan samendrukken en de bloedstroom verder kan verminderen.
Een zorgvuldige anamnese suggereert meestal dat er een anale fissuur aanwezig is, en een voorzichtige inspectie van de anus kan de aanwezigheid van een fissuur bevestigen. Als voorzichtige eversie (uit elkaar trekken) van de randen van de anus door het scheiden van de billen geen spleet onthult, kan een krachtiger onderzoek na het aanbrengen van een plaatselijke verdoving op de anus en het anale kanaal nodig zijn. Een wattenstaafje kan in de anus worden ingebracht om de bron van de pijn voorzichtig te lokaliseren.
Een acute anale fissuur ziet eruit als een lineaire traan. Een chronische anale fissuur wordt vaak geassocieerd met een triade van bevindingen, waaronder een huidlabel aan de rand van de anus (schildwachtpaal), verdikte randen van de fissuur met spiervezels van de interne sluitspier zichtbaar aan de basis van de fissuur, en een vergrote anale papil aan het bovenste uiteinde van de spleet in het anale kanaal.
Als rectale bloeding aanwezig is, is een endoscopisch onderzoek met behulp van een stijve of flexibele kijkbuis noodzakelijk om de mogelijkheid van een ernstiger ziekte van de anus en het rectum uit te sluiten. Een sigmoïdoscopie waarbij alleen het distale deel van de dikke darm wordt onderzocht, kan redelijk zijn bij patiënten jonger dan 50 jaar met een typische anale fissuur. Bij patiënten met een familiegeschiedenis van darmkanker of die ouder zijn dan 50 jaar (en dus een hoger risico lopen op darmkanker), wordt een colonoscopie aanbevolen waarbij de hele dikke darm wordt onderzocht. Atypische kloven die wijzen op de aanwezigheid van andere ziekten, zoals eerder besproken, vereisen andere diagnostische onderzoeken, waaronder colonoscopie en röntgenfoto's van het bovenste deel van het maagdarmkanaal (UGI) en de dunne darm.
Het doel van de behandeling van anale fissuren is om de cyclus van spasmen van de anale sluitspier en het herhaaldelijk scheuren van het anoderm te doorbreken. Bij acute fissuren is medische (niet-operatieve) therapie succesvol bij de meeste patiënten. Van acute fissuren zal 80% tot 90% genezen met conservatieve maatregelen in vergelijking met chronische (recidiverende) fissuren, die slechts een genezingspercentage van 40% laten zien. De eerste behandeling omvat het toevoegen van bulk aan de ontlasting en het verzachten van de ontlasting met psyllium- of methylcellulosepreparaten en een vezelrijk dieet.
Andere huismiddeltjes voor anale fisuren zijn onder meer het vermijden van "scherp" voedsel dat mogelijk niet goed wordt verteerd (d.w.z. noten, popcorn, tortillachips); verhoog de vloeistofinname en neem soms ontlastingverzachters (docusaat- of minerale oliepreparaten). Zitbaden (in wezen weken in een bad met warm water). Zitbaden worden aangemoedigd, vooral na stoelgang, om de spasmen te ontspannen, de bloedstroom naar de anus te vergroten en de anus te reinigen zonder het geïrriteerde anoderm te wrijven.
De auteur heeft ontdekt dat wanneer er naast een spleet ook vergrote inwendige aambeien zijn, de genezing van de spleet wordt verbeterd als de aambeien worden behandeld met sclerotherapie waardoor ze kleiner worden. Als een patiënt na het aanbrengen van een plaatselijke verdoving een zacht onderzoek van het rectum met een vinger kan verdragen en een anoscoop door de anus kan worden ingebracht, kunnen vergrote aambeien worden geïdentificeerd en, indien aanwezig, worden behandeld met sclerotherapie. (Het is onduidelijk of verbetering van de genezing wordt veroorzaakt door anale dilatatie met de vinger of door krimp van de aambei.)
Topische anesthetica (bijvoorbeeld xylocaïne, lidocaïne, tetracaïne, pramoxine) worden aanbevolen, vooral voorafgaand aan een stoelgang om de pijn van ontlasting te verminderen. Vaak wordt een kleine hoeveelheid van een steroïde gecombineerd in de verdovende crème om ontstekingen te verminderen. Het gebruik van steroïden moet worden beperkt tot twee weken, omdat bij langer gebruik het anoderm dunner wordt (atrofie), waardoor het vatbaarder wordt voor trauma. Het is niet aangetoond dat orale medicatie om de gladde spieren van de interne sluitspier te ontspannen de genezing bevordert.
Vanwege de mogelijkheid dat spasmen van de interne sluitspier en verminderde bloedstroom naar de sluitspier een rol spelen bij de vorming en genezing van anale fissuren, zijn zalven met het spierverslapper, nitroglycerine (glyceryltrinitraat), geprobeerd en effectief bevonden bij genezen van anale fissuren. Van glycerinetrinitraat (nitroglycerine) is aangetoond dat het ontspanning van de interne anale sluitspier veroorzaakt en de anale rustdruk verlaagt. Wanneer zalven die nitroglycerine bevatten op het anale kanaal worden aangebracht, diffundeert de nitroglycerine over het anoderm en ontspant de interne sluitspier en vermindert de druk in het anale kanaal. Dit verlicht spasmen van de spier en kan ook de bloedstroom verhogen, die beide de genezing van kloven bevorderen. In tegenstelling tot Nitropaste, een nitroglycerineconcentratie van 2,0% die op de huid wordt gebruikt bij patiënten met hartaandoeningen en angina pectoris, bevat de nitroglycerinezalf die wordt gebruikt voor de behandeling van anale fissuren een nitroglycerineconcentratie van slechts 0,2%. Een gerandomiseerde, gecontroleerde studie heeft de genezing van anale fissuren aangetoond bij 68% van de patiënten met nitroglycerine in vergelijking met 8% van de patiënten die werden behandeld met placebo (inactieve behandeling). Andere onderzoeken hebben een herhalingspercentage van kloven van 33% tot 47% aangetoond na behandeling met nitroglycerine. De aanwezigheid van een schildwachtstapel wordt geassocieerd met een lagere genezingssnelheid bij nitroglycerinebehandeling.
De dosis nitroglycerine wordt vaak beperkt door bijwerkingen. De gebruikelijke bijwerkingen zijn hoofdpijn (als gevolg van verwijding van bloedvaten in het hoofd) of een licht gevoel in het hoofd (als gevolg van een daling van de bloeddruk). Deze auteur beveelt aan om een kleine hoeveelheid zalf aan te brengen op een wattenstaafje met het wattenstaafje en vervolgens in de anus in te brengen, alleen voor de diepte van het wattenstaafje van het wattenstaafje. Zalf die alleen rond de buitenkant van de anus wordt gesmeerd, bereikt het anoderm niet waar de effecten belangrijk zijn, maar de nitroglycerine zal worden geabsorbeerd en bijwerkingen veroorzaken.
Nitroglycerine wordt sneller geabsorbeerd als de bloedstroom in het anoderm hoog is. Om deze reden wordt aanbevolen om nitroglycerine niet binnen 30 minuten na een bad aan te brengen, aangezien het warme water van het bad de bloedvaten in de huid en het anoderm vergroot (verwijdt) en hun bloedstroom verhoogt. Bovendien moet de eerste toepassing van nitroglycerine voor het slapengaan zijn terwijl de patiënt ligt om vallen als gevolg van een licht gevoel in het hoofd te voorkomen.
De bijwerkingen van nitroglycerine zijn vaak zelfbeperkend, dat wil zeggen dat ze minder worden bij herhaald gebruik. Cafeïne kan hoofdpijn helpen verminderen of voorkomen. Als de bijwerkingen echter uitgesproken zijn, moet nitroglycerine worden stopgezet. Geneesmiddelen tegen impotentie (bijvoorbeeld sildenafil (Viagra) mogen niet samen met nitroglycerine worden gebruikt, omdat ze het risico op het ontwikkelen van een lage bloeddruk verhogen.
Zoals het geval is met nitroglycerine, ontspannen zalven die calciumkanaalblokkers bevatten (bijvoorbeeld nifedipine [Adalat] of diltiazem [Cardizem]) de spieren van de interne sluitspier. Ze breiden ook de bloedvaten van het anoderm uit en verhogen de bloedstroom. Nifedipinezalf (2%) wordt op dezelfde manier aangebracht als nitroglycerinezalf, maar lijkt minder bijwerkingen te veroorzaken. Hoewel genezing van chronische fissuren is gemeld bij tot 67% van de patiënten die werden behandeld met calciumkanaalblokkers, zijn ze het meest effectief bij acute fissuren.
Botulinumtoxine (Botox) ontspant (verlamt feitelijk) de spieren door te voorkomen dat acetylcholine vrijkomt uit de zenuwen die normaal gesproken de spiercellen doen samentrekken. Het is met succes gebruikt voor de behandeling van een verscheidenheid aan aandoeningen waarbij sprake is van spierspasmen, waaronder anale fissuren. Het toxine wordt geïnjecteerd in de externe sluitspier, de interne sluitspier, de intersfincterische groef (een inkeping net binnen de anus die de scheidslijn tussen externe en interne sluitspieren afbakent), of in de spleet zelf. De dosis is niet gestandaardiseerd en varieerde van 2,5 tot 20 eenheden toxine op twee locaties (meestal aan weerszijden van de spleet). De kosten van een flesje toxine van 100 eenheden bedragen enkele honderden dollars en ongebruikt toxine kan niet worden bespaard. De kosten voor een enkele injectie van toxine zijn dus hoog. Bij sommige reeksen patiënten, maar niet bij alle, is de frequentie van genezing van fissuren met botulinumtoxine hoog. Wanneer fissuren na de behandeling terugkeren, genezen ze meestal weer met een tweede injectie. Uit een representatief onderzoek bleek dat fissuren bij 87% van de patiënten zes maanden na behandeling met botulinumtoxine waren genezen. Na 12 maanden was het genezingspercentage echter gedaald tot 75% en met 42 maanden tot 60%. De primaire bijwerking van botulinumtoxine is zwakte van de sluitspieren met verschillende gradaties van incontinentie (lekkage van ontlasting), die meestal van voorbijgaande aard is. Andere bijwerkingen komen niet vaak voor.
Er is een grote variabiliteit in de medische literatuur met betrekking tot de effectiviteit van medicijnen en botulinumtoxine bij de genezing van anale fissuren. Genezing kan tijdelijk zijn en kloven kunnen terugkeren met een harde stoelgang. Terugkerende fissuren vereisen vaak een verandering naar een andere vorm van behandeling. Patiënten moeten bij het kiezen van hun behandeling een evenwicht vinden tussen de effectiviteit van de behandeling, bijwerkingen op korte en lange termijn, gemak en kosten. Wanneer patiënten intolerant zijn of niet reageren op niet-chirurgische behandelingen, wordt een operatie noodzakelijk.
De Standard Task Force van de American Society of Colon and Rectal Surgeons heeft een chirurgische procedure aanbevolen die partiële laterale interne sfincterotomie wordt genoemd als de techniek bij uitstek voor de behandeling van anale fissuren. Bij deze procedure wordt de interne anale sluitspier doorgesneden, beginnend bij het meest distale uiteinde bij de anale rand en zich uitstrekkend in het anale kanaal over een afstand die gelijk is aan die van de spleet. De snede kan zich uitstrekken tot aan de dentate lijn, maar niet verder. De sluitspier kan op een gesloten (percutane) manier worden verdeeld door onder het anoderm te tunnelen of op een open manier door het anoderm door te snijden. De snede wordt gemaakt aan de linker- of rechterkant van de anus, vandaar de naam 'gedeeltelijke laterale interne sfincterotomie'. De achterste middellijn, waar de spleet zich gewoonlijk bevindt, wordt vermeden uit angst om de posterieure zwakte van de spier rond het anale kanaal te accentueren. (Extra zwakte aan de achterkant kan leiden tot een zogenaamde sleutelgatmisvorming, zo genoemd omdat het resulterende anale kanaal lijkt op een ouderwetse loper. Deze misvorming bevordert vervuiling en lekkage van ontlasting.)
Hoewel veel chirurgen weigeren de spleet zelf te verwijderen tijdens laterale sfincterotomie, is deze auteur van mening dat deze onwil om de spleet te verwijderen niet altijd gepast is, en er moet rekening worden gehouden met de kenmerken van de spleet zelf. Als de spleet hard en onregelmatig is, wat wijst op anale kanker, moet de spleet worden gebiopteerd. Als de randen en de basis van de fissuur zware littekens hebben, kan er na de operatie een probleem zijn met anale stenose, een aandoening waarbij extra littekens het anale kanaal vernauwen en de doorgang van ontlasting belemmeren. In dit geval kan het beter zijn om de littekenspleet weg te snijden zodat er een kans is dat de wond geneest met minder littekens en kans op stenose. Ten slotte kan een bijbehorende grote anale papil of een grote hemorrhoidal tag fysiek de wondgenezing verstoren, en het verwijderen ervan kan de genezing bevorderen.
Na de operatie geneest 93% tot 97% van de kloven. In één representatief onderzoek trad genezing na een operatie op bij 98% van de patiënten na twee maanden. 42 maanden na de operatie was 94% van de patiënten nog steeds genezen. Herhalingspercentages na dit type operatie zijn laag, 0% tot 3%.
Het niet genezen na een operatie wordt vaak toegeschreven aan onwil van de chirurg om de interne anale sluitspier adequaat te verdelen; er moet echter ook rekening worden gehouden met andere redenen voor het niet genezen, zoals de ziekte van Crohn. Het risico op incontinentie (lekkage) van ontlasting na een operatie is laag. Het is belangrijk om onderscheid te maken tussen kortdurende en langdurige incontinentie. Op korte termijn (minder dan zes weken) wordt de sluitspier verzwakt door de operatie, dus lekkage van ontlasting is niet onverwacht. Long-term incontinence should not occur after partial lateral internal sphincterotomy because the internal sphincter is less important than the external sphincter (which is not cut) in controlling the passage of stool. It is important to distinguish between incontinence to gas, a minimal amount of stool that, at most, stains the underwear (soiling), and loss of stool that requires an immediate change in underwear. In a large series of patients followed for a mean of five years after surgery, 6% were incontinent of gas, 8% had minor soiling, and 1% experienced loss of stool.
Several surgeons have described procedures that stretch and tear the anal sphincters for the treatment of anal fissures. Though anal stretching often is successful in alleviating pain and healing the fissure, it is a traumatic, uncontrolled disruption of the sphincter. Ultrasonograms of the anal sphincters following stretching demonstrate trauma that extends beyond the desired area. Because only 72% of fissures heal and there is a 20% incidence of incontinence of stool, stretching has fallen out of favor.
 Rectale Tenesmus-symptomen, oorzaken en behandeling
Tenesmus is een medische term die wordt gebruikt om het gevoel te beschrijven dat je moet poepen, ook al zijn je darmen leeg. Tenesmus is op zichzelf geen ziekte. Het is eerder een symptoom van een an
Rectale Tenesmus-symptomen, oorzaken en behandeling
Tenesmus is een medische term die wordt gebruikt om het gevoel te beschrijven dat je moet poepen, ook al zijn je darmen leeg. Tenesmus is op zichzelf geen ziekte. Het is eerder een symptoom van een an
 Constipatie
Een vrouw zit op het toilet terwijl ze last heeft van constipatie. Welke feiten moet ik weten over constipatie? Wat is de medische definitie van constipatie? Constipatie wordt medisch gedefinieerd al
Constipatie
Een vrouw zit op het toilet terwijl ze last heeft van constipatie. Welke feiten moet ik weten over constipatie? Wat is de medische definitie van constipatie? Constipatie wordt medisch gedefinieerd al
 8 mensen besmet met zeldzame Amerikaanse uitbraak van rattenvirus
Laatste nieuws over infectieziekten In de oudheid hadden zelfs de rijken parasieten CDC waarschuwt voor toename van hondsdolheid in verband met vleermuizen E. Coli-uitbraak in 6 staten door verpakte
8 mensen besmet met zeldzame Amerikaanse uitbraak van rattenvirus
Laatste nieuws over infectieziekten In de oudheid hadden zelfs de rijken parasieten CDC waarschuwt voor toename van hondsdolheid in verband met vleermuizen E. Coli-uitbraak in 6 staten door verpakte