 Storosios žarnos anatomijos ir kraujavimo iš tiesiosios žarnos šaltinių nuotrauka
Storosios žarnos anatomijos ir kraujavimo iš tiesiosios žarnos šaltinių nuotraukaKraujas išmatose arba kraujavimas iš tiesiosios žarnos yra ligos ar būklės simptomas.
Kraujo spalva išmatose gali būti tokia:
Kraujo atsiradimo išmatose priežastys svyruoja nuo nekenksmingų, erzinančių virškinimo trakto būklių, tokių kaip hemorojus ar išangės įtrūkimai, iki rimtų ligų, tokių kaip vėžys.
Skaitykite daugiau apie kraujavimo iš tiesiosios žarnos simptomus »
Kraujavimas iš tiesiosios žarnos (mediciniškai žinomas kaip hematochezija) reiškia raudonojo kraujo ištekėjimą iš išangės, dažnai sumaišyto su išmatomis ir (arba) kraujo krešuliais. Jis vadinamas kraujavimu iš tiesiosios žarnos, nes tiesioji žarna yra tiesiai virš išangės, tačiau raudonas kraujas išmatose gali kilti iš tiesiosios žarnos, kaip aptarta vėliau, bet gali būti ir iš kitų virškinimo trakto dalių.) Tiesiosios žarnos sunkumas. kraujavimas (ty praleidžiamo kraujo kiekis) labai skiriasi. Dauguma kraujavimo iš tiesiosios žarnos epizodų yra lengvi ir baigiasi savaime. Daugelis pacientų teigia pastebėję tik kelis šviežio kraujo lašus, kurie tualetinį vandenį paverčia rausvais, arba pastebėję kraujo dėmes ant servetėlės popieriaus, kai jie nusišluostė. Kiti gali pranešti, kad trumpai prabėgo šaukštas ar du kraujo. Paprastai lengvas kraujavimas iš tiesiosios žarnos gali būti įvertintas ir gydomas gydytojo kabinete be hospitalizacijos ar būtinybės skubiai diagnozuoti ir gydyti.
Kraujavimas taip pat gali būti vidutinio sunkumo arba sunkus. Pacientams, kuriems yra vidutinio sunkumo kraujavimas, pakartotinai išsiskiria didesnis kiekis ryškiai arba tamsiai raudono (geltonos spalvos) kraujo, dažnai sumaišyto su išmatomis ir (arba) kraujo krešuliais. Pacientai, kuriems yra sunkus kraujavimas, gali ištuštinti kelis kartus arba vieną kartą, kai yra daug kraujo. Vidutinio sunkumo ar stiprus kraujavimas iš tiesiosios žarnos gali greitai išeikvoti paciento kraują ir sukelti silpnumo, galvos svaigimo, beveik apalpimo ar apalpimo simptomus, žemo kraujospūdžio ar ortostatinės hipotenzijos (kraujospūdžio sumažėjimą einant iš sėdimos ar gulimos padėties) požymius. į stovimą padėtį). Retais atvejais kraujavimas gali būti toks stiprus, kad gali sukelti šoką dėl kraujo netekimo. Vidutinio sunkumo ar sunkus kraujavimas iš tiesiosios žarnos paprastai įvertinamas ir gydomas ligoninėje. Pacientus, kuriems yra sumažėjusio kraujo tūrio požymių ir simptomų, dažnai reikia skubiai hospitalizuoti ir perpilti kraują.
Kraujas išmatose daugiausia patenka iš viršutinio virškinimo trakto (skrandžio ir dvylikapirštės žarnos, nors kartais ir stemplės) arba apatinio virškinimo trakto (storosios žarnos, tiesiosios žarnos ir išangės). Nors plonoji žarna taip pat gali būti kraujo šaltinis išmatose, palyginti su viršutine ir apatine virškinamojo trakto dalimis, plonoji žarna retai būna šaltinis. Daugelis žmonių mano, kad kraujas išmatose reiškia, kad išmatose yra raudono kraujo, tačiau tai ne visada tiesa. Kaip aptarta anksčiau, kruvinos išmatos gali būti kaštoninės arba juodos spalvos.
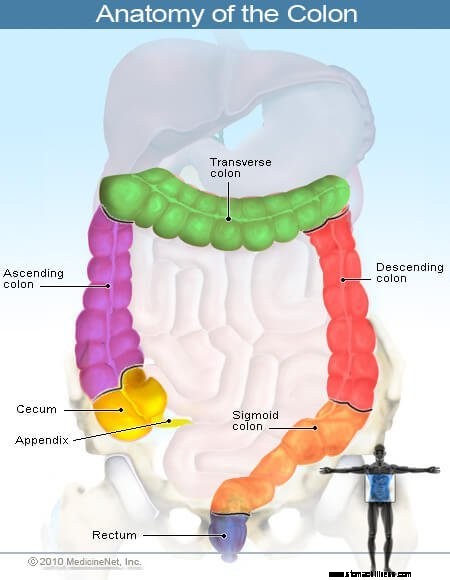
Storoji žarna yra virškinimo trakto dalis, per kurią praeina nesuvirškintas maistas po to, kai virškinama maisto dalis yra virškinama ir absorbuojama plonojoje žarnoje. Storoji žarna pirmiausia yra atsakinga už vandens pašalinimą iš nesuvirškinto maisto ir nesuvirškinto maisto saugojimą, kol jis pašalinamas iš organizmo kaip išmatos. Tiesioji žarna yra paskutiniai 15 cm (6 coliai) gaubtinės žarnos. Išangės kanalas, maždaug colio ilgio, jungia tiesiąją žarną su išangės anga, per kurią išmatos praeina, kai jos pašalinamos iš kūno. Storoji žarna, tiesioji žarna, išangės kanalas ir išangė kartu sudaro ilgą (kelių pėdų ilgio) raumeningą vamzdelį, kuris taip pat žinomas kaip storoji žarna, storoji žarna arba apatinis virškinimo traktas.
Dvitaškąją žarną galima suskirstyti į tris sritis; dešinioji dvitaškis, skersinė dvitaškis ir kairioji dvitaškis. Dešinioji dvitaškis, taip pat žinoma kaip kylanti dvitaškis, yra storosios žarnos dalis, į kurią pirmiausia patenka nesuvirškintas maistas iš plonosios žarnos. Jis yra toliausiai nuo tiesiosios žarnos, išangės kanalo ir išangės. Skersinė dvitaškis sudaro tiltą tarp dešiniosios ir kairiosios dvitaškio. Kairiąją dvitaškį sudaro mažėjanti dvitaškis ir sigmoidinė dvitaškis. Sigmoidinė dvitaškis jungia nusileidžiančiąją gaubtinę žarną su tiesiąja žarna.
Kraujo spalva išmatose dažniausiai pirmiausia priklauso nuo kraujavimo vietos virškinimo trakte. Paprastai kuo arčiau išangės yra kraujavimo vieta, tuo ryškesnis kraujas bus raudonas. Taigi, kraujavimas iš išangės, tiesiosios žarnos ir sigmoidinės gaubtinės žarnos būna ryškiai raudonas, o iš skersinės ir dešiniosios gaubtinės žarnos – tamsiai raudonos arba kaštoninės spalvos. Kraujuojant iš viršutinio virškinimo trakto ir priklausomai nuo to, kiek laiko kraujas lieka skrandyje ir plonojoje žarnoje, išmatų spalva pasikeis iš ryškiai raudonos, į kaštoninės spalvos, į juodą. Raudonos arba kaštoninės spalvos kraujas išmatose dažniausiai vadinamas kraujavimu iš tiesiosios žarnos.
Dažnai iš skrandžio ir dvylikapirštės žarnos atsirandantis kraujavimas yra juodas, „dervas“ (lipnus) ir nemalonaus kvapo. Juodos, dvokiančios ir deguto spalvos išmatos vadinamos melena. Melena dažniausiai atsiranda, kai kraujavimas yra skrandyje, kur kraujas yra veikiamas rūgšties arba ilgą laiką yra plonojoje žarnoje; tačiau melena taip pat gali atsirasti kraujuojant iš gaubtinės žarnos, jei kraujas per storąją žarną praeina lėtai, o žarnyno bakterijoms pakanka laiko suskaidyti kraują į chemines medžiagas (hematiną), kurios yra juodos.
Kraujas iš sigmoidinės gaubtinės žarnos, tiesiosios žarnos ir išangės paprastai neužsilaiko storojoje žarnoje pakankamai ilgai, kad bakterijos ją pajuoduotų. Retai gausus kraujavimas iš dešiniosios gaubtinės žarnos, iš plonosios žarnos arba iš skrandžio ar dvylikapirštės žarnos opų gali sukelti greitą kraujo tekėjimą per virškinimo traktą ir sukelti ryškiai raudoną kraujavimą iš tiesiosios žarnos. Tokiomis aplinkybėmis kraujas per storąją žarną juda taip greitai, kad bakterijoms neužtenka laiko, kad kraujas taptų tamsesnis arba juodas.
Kitas kraujo „rūšis“ išmatose yra slaptasis kraujas. Slaptas kraujavimas iš virškinimo trakto – tai lėtas kraujo netekimas į viršutinį arba apatinį virškinimo traktą, dėl kurio nepakeičiama išmatų spalva ir nėra matomo ryškiai raudono kraujo. Kraujas išmatose nustatomas tik ištyrus išmatose kraują (paslėpto kraujo išmatose tyrimas) laboratorijoje. Slaptas kraujas išmatose turi daug tų pačių priežasčių kaip kraujavimas iš tiesiosios žarnos ir gali būti susijęs su tais pačiais simptomais kaip ir aktyvesnis kraujavimas. Pavyzdžiui, dėl lėto kraujavimo iš opų, gaubtinės žarnos polipų ar vėžio, nedidelis kraujo kiekis gali susimaišyti ir pasišalinti išmatose. Lėtinis slaptas kraujavimas dažnai yra susijęs su anemija dėl geležies netekimo kartu su krauju (geležies stokos anemija).


Jūsų imuninė sistema ir
UC komplikacijos
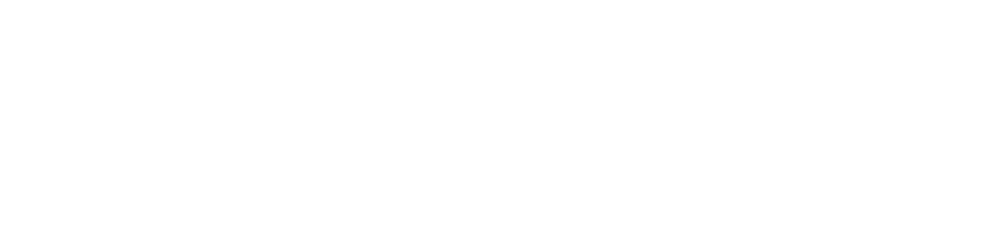
Daugelis ligų ir būklių gali sukelti kraujavimą iš tiesiosios žarnos. Dažniausios priežastys:
Kaip aptarta anksčiau, taip pat gali atsirasti „kraujavimas iš tiesiosios žarnos“ iš skrandžio ir dvylikapirštės žarnos, visų pirma dėl opų, vėžio ir angiodisplazijų.
Išangės plyšys yra gana dažna, skausminga būklė, kai plyšta išangės kanalo gleivinė. Išangės plyšys dažniausiai atsiranda dėl fizinės traumos dėl vidurių užkietėjimo arba stipraus tuštinimosi per įtemptą išangės raumenį arba fizinę traumą taip pat gali turėti įtakos. Kai oda plyšta, kiekvienas tolesnis tuštinimasis gali būti skausmingas, o skausmas dažnai būna stiprus. Kraujavimas, atsirandantis dėl išangės plyšio, yra nedidelis ir paprastai pastebimas tualetiniame dubenyje arba ant tualetinio popieriaus kaip ryškiai raudonos spalvos. Išangės plyšio simptomai dažniausiai painiojami su hemorojumi, tačiau ištuštinant hemorojus paprastai nesukelia skausmo.
Hemorojus yra audinių masės arba gumulėliai ("pagalvėlės") išangės kanale, kuriuose yra kraujagyslių. Nors dauguma žmonių mano, kad hemorojus yra nenormalus, jų yra kiekviename. Tik tada, kai padidėja hemorojaus pagalvėlės, hemorojus tampa jautrus traumoms dėl tuštinimosi ir sukelia problemų (pvz., kraujavimą ar diskomfortą iš išangės) ir yra laikomas nenormaliu ar liga. Kaip ir išangės įtrūkimai, kraujavimas iš hemorojaus paprastai būna lengvas ir nesukelia anemijos ar žemo kraujospūdžio. Retai žmogui gali išsivystyti geležies stokos anemija dėl pasikartojančio hemorojaus kraujavimo kelis mėnesius ar metus, ypač jei su maistu suvartojama mažai geležies.
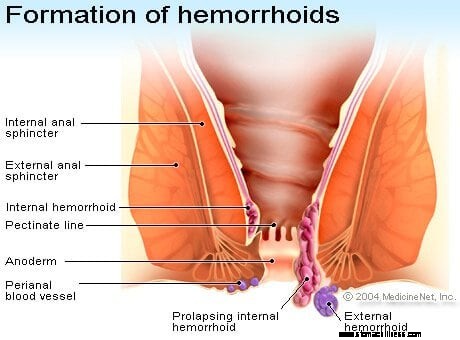 Hemorojaus formavimosi nuotrauka
Hemorojaus formavimosi nuotrauka
Storosios ir tiesiosios žarnos navikai yra išaugos (masės), atsirandančios iš storosios žarnos sienelės. Storosios žarnos gerybiniai navikai dėl savo formos dažniausiai vadinami polipais. Piktybiniai storosios žarnos navikai yra vėžys, ir manoma, kad dauguma jų išsivystė iš polipų. Kraujavimas iš gaubtinės žarnos polipų ir vėžio yra nestiprus (kraujo netekimas nedidelis), protarpinis ir paprastai nesukelia žemo kraujospūdžio ar šoko.
Storosios ir tiesiosios žarnos vėžys ir polipai gali sukelti ryškiai raudoną kraujavimą iš tiesiosios žarnos, kaštoninės spalvos išmatas ir kartais meleną. Gaubtinės žarnos vėžys ir polipai, esantys šalia tiesiosios žarnos ir sigmoidinės gaubtinės žarnos, dažniau sukelia nedidelį protarpinį ryškiai raudoną kraujavimą iš tiesiosios žarnos, o gaubtinės žarnos vėžys, esantis dešinėje gaubtinėje žarnoje, dažniau sukelia slaptą kraujavimą, kuris laikui bėgant gali sukelti vidutinio sunkumo ar sunkų geležies kiekį. stokos anemija.
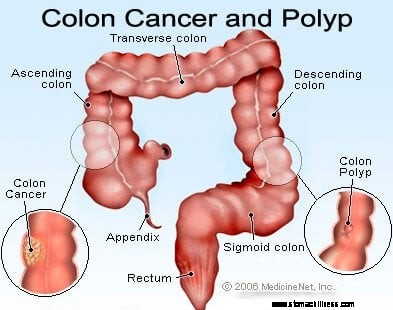 Storosios žarnos su gaubtinės žarnos vėžiu ir gaubtinės žarnos polipais vaizdas
Storosios žarnos su gaubtinės žarnos vėžiu ir gaubtinės žarnos polipais vaizdas
Divertikuliozė yra būklė, kai storojoje žarnoje yra išsiveržimų (mažų maišelių). Divertikulų yra daugumai žmonių, sulaukusių 50–60 metų. Storosios žarnos divertikulų priežastis nėra iki galo žinoma, tačiau ją gali sukelti ilgus metus trunkantis aukštas slėgis gaubtinėje žarnoje arba storosios žarnos sienelės silpnumas. Divertikulai yra nuolatiniai ir dėl jokia dieta jie neišnyks. Vienintelis būdas atsikratyti divertikulų yra chirurginiu būdu pašalinti storosios žarnos dalį, kurioje yra divertikulų. Asmuo, sergantis divertikuloze, paprastai turi daug divertikulų, išsibarsčiusių visoje storojoje žarnoje, tačiau divertikulai dažniausiai būna sigmoidinėje ir besileidžiančioje storojoje žarnoje.
Dauguma žmonių, sergančių divertikuloze, turi nedaug simptomų arba jų visai nėra. Divertikuliozė nėra problema, nebent plyštų divertikulas ir neatsirastų infekcija (pūlinys), vadinama divertikulitu. Divertikulitas sukelia pilvo skausmą, karščiavimą ir jautrumą, dažniausiai kairėje apatinėje pilvo dalyje. Retai gali kraujuoti iš divertikulo, kai dėl infekcijos susilpnėja divertikulo viduje esanti kraujagyslė ir ji plyšta.
Kraujavimas iš divertikuliozės (divertikulinis kraujavimas) be divertikulito yra neskausmingas. Kraujavimas iš divertikuliozės paprastai yra sunkesnis ir greitesnis nei kraujavimas iš išangės įtrūkimų, hemorojaus ir gaubtinės žarnos navikų. Divertikulinis kraujavimas yra dažniausia vidutinio sunkumo ar sunkaus kraujavimo iš tiesiosios žarnos priežastis, dėl kurios reikia hospitalizuoti ir perpilti kraują tarp vyresnio amžiaus žmonių Vakarų pasaulyje.
Kai kraujavimas atsiranda iš divertikulo, esančio sigmoidinėje gaubtinėje žarnoje, kraujavimas būna ryškiai raudonas. Kai kraujuoja divertikulas, esantis dešinėje arba kylančioje dvitaškyje, kraujavimas taip pat gali būti ryškiai raudonas, jei kraujavimas yra greitas ir perėjimas per storąją žarną greitas; tačiau labiau tikėtina, kad spalva bus tamsiai raudona, kaštoninė arba kartais net juoda (melena).
Kraujavimas nuo divertikuliozės dažniausiai būna trumpas (nustoja savaime). Tačiau divertikulinis kraujavimas linkęs kartotis. Pavyzdžiui, pacientas tos pačios hospitalizacijos metu gali patirti kelis kraujavimo iš tiesiosios žarnos epizodus iš divertikulų. Net ir išrašyti iš ligoninės, kai kuriems pacientams, kuriems nebuvo chirurginiu būdu pašalinta storosios žarnos dalis, kurioje yra divertikulų, per 4–5 metus pasireikš dar vienas kraujavimo iš divertikulinio epizodo.
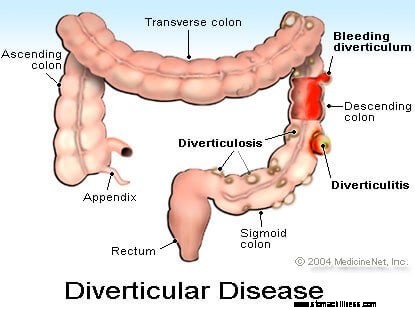 Divertikulinės ligos (divertikulito) vaizdas
Divertikulinės ligos (divertikulito) vaizdas
Mekelio divertikulas yra išorinis maišelis, išsikišantis iš plonosios žarnos netoli plonosios žarnos ir storosios žarnos jungties. Jis pasireiškia nuo gimimo ir pasitaiko nedaugelyje gyventojų. Kai kurie Mekelio divertikulai gali išskirti rūgštį, pavyzdžiui, skrandį, o rūgštis gali sukelti opas divertikulo vidinėje pamušaloje arba plonosios žarnos audiniuose, esančiuose šalia divertikulo. Šios opos gali kraujuoti. Kraujavimas iš Mekelio divertikulo yra dažniausia vaikų ir jaunų suaugusiųjų kraujavimo iš virškinimo trakto priežastis. Kraujavimas iš Mekelio divertikulo yra neskausmingas, bet gali būti staigus ir išmatos gali būti ryškiai raudonos, tamsiai raudonos arba kaštoninės spalvos.
Nenormalios išsiplėtusių kraujagyslių sankaupos dažnai susidaro tiesiai po vidiniu gaubtinės žarnos, plonosios žarnos ar skrandžio gleivine. Šios nenormalios kraujagyslės vadinamos angiodisplazijomis. Endoskopijos metu angiodisplazija paprastai gali būti lengvai matoma kaip ryškiai raudoni, į vorą panašūs pažeidimai tiesiai po gaubtinės žarnos gleivine. Nors angiodisplazijos gali atsirasti bet kurioje gaubtinės žarnos vietoje, jos dažniausiai pasireiškia dešinėje arba kylančioje storojoje žarnoje. Angiodisplazijų priežastis nežinoma, tačiau jos atsiranda vis dažniau, kai žmonės sensta. Kraujavimas iš angiodisplazijos yra neskausmingas, todėl išmatos gali būti ryškiai raudonos, tamsiai raudonos, kaštoninės arba juodos spalvos. Angiodisplazija taip pat gali sukelti slaptą kraujavimą ir geležies stokos anemiją.
Kolitas reiškia storosios žarnos uždegimą. Proktitas reiškia tiesiosios žarnos uždegimą. Kolitą ir proktitą gali sukelti kelios skirtingos ligos. Tai yra bakterinė arba virusinė infekcija, opinis kolitas arba proktitas, Krono kolitas, išeminis kolitas ir spindulinis kolitas arba proktitas.
Opinis kolitas , opinis proktitas ir Krono kolitas yra lėtinės storosios žarnos uždegiminės ligos, atsirandančios dėl per didelio organizmo imuninės sistemos aktyvumo. Šios ligos gali sukelti pilvo skausmą, viduriavimą ir viduriavimą su krauju (su krauju susimaišęs viduriavimas). Kartais gali pasireikšti vidutinio sunkumo ar sunkus kraujavimas iš tiesiosios žarnos. Kraujavimas kyla dėl išopėjimo storojoje žarnoje.
Kaip opinis kolitas ir Krono kolitas , infekcijos – bakterinės ir rečiau virusinės – gali uždegti gaubtinę žarną, sukelti pilvo skausmą, viduriavimą ir net kruviną viduriavimą. Retai infekcijos gali sukelti vidutinio sunkumo ar sunkų kraujavimą iš tiesiosios žarnos. Infekcijų, sukeliančių kraujavimą iš tiesiosios žarnos, pavyzdžiai yra Salmonella , Shigella , kampilobakterija , C. difficile , E. Coli O157:H7 ir citomegalovirusas (paskutinė tarp asmenų, sergančių ŽIV infekcija).
Išeminis kolitas tai storosios žarnos uždegimas, atsirandantis staiga sumažėjus kraujo tiekimui į storąją žarną. Dažniausiai taip yra dėl kraujo krešulio, kuris užstoja mažą arteriją, tiekiančią kraują į gaubtinės žarnos dalį. Staigus kraujo tekėjimo sumažėjimas gali sukelti storosios žarnos išopėjimą ir staigų stiprų apatinės pilvo dalies skausmą, mėšlungį, po kurio gali prasidėti kraujavimas iš tiesiosios žarnos. Dažniausiai išeminiu kolitu pažeidžiama gaubtinės žarnos dalis yra blužnies lenkimas (taip pat storosios žarnos dalis, kurioje skersinė dvitaškis jungiasi su kairiąja dvitaškiu). Išeminio kolito epizodo metu netenkamas kraujo kiekis paprastai yra mažas. Kraujavimas iš tiesiosios žarnos ir išeminio kolito atsiradęs pilvo skausmas paprastai praeina savaime po kelių dienų. Storosios žarnos opos paprastai užgyja po kelių savaičių.
Radiacija pilvo vėžio gydymas gali sukelti ūmų radiacinį kolitą, tačiau gali atsirasti nuolatinių gaubtinės žarnos vidinės gleivinės ir storosios žarnos kraujagyslių pakitimų, dėl kurių praėjus daugeliui metų po gydymo gali prasidėti kraujavimas. Dažnas pavyzdys yra spindulinis proktitas, atsirandantis dėl dubens spinduliuotės, skirtos prostatos vėžiui gydyti. Kraujavimas iš tiesiosios žarnos dėl spindulinio proktito paprastai būna lengvas, bet kartais gali būti pakankamai lėtinis, kad sukeltų anemiją.
Kolonoskopijos metu aptikti storosios žarnos polipai paprastai pašalinami, o tai vadinama polipektomija. Kraujavimas polipektomijos vietoje gali atsirasti praėjus kelioms dienoms ar savaitėms po polipo pašalinimo. Toks kraujavimas vadinamas uždelstu kraujavimu po polipektomijos. Mažesnius polipus (2-3 mm dydžio) galima pašalinti biopsinėmis žnyplėmis. Kraujo netekimas naudojant žnyples paprastai yra minutinis ir nebus uždelsto kraujavimo. Tačiau didesni polipai (didesni nei 5-10 mm) dažniausiai pašalinami elektrochirurginiu spąstu. Šios spąstai yra prijungti prie mašinos, kuri generuoja elektros srovę. Polipas yra kilpoje per kilpą, o elektros srovė praeina per spąstus. Elektros srovė nupjauna polipą ir užkaitina ("šildo sandariklius") audinį prie polipų pagrindo. Kauterizacija apsaugo nuo kraujavimo polipektomijos metu; tačiau kauterizacijos vieta užgyja susidarant opai. Retai šios opos gali kraujuoti nuo kelių dienų iki 2–3 savaičių po polipektomijos. Kraujavimas po polipektomijos kartais gali būti staigus ir stiprus, gali būti ryškiai raudonas, tamsiai raudonas, kaštoninės spalvos arba juodas.
Retai greitas ir stiprus kraujavimas iš viršutinio virškinimo trakto (pavyzdžiui, skrandžio ar dvylikapirštės žarnos opos) gali sukelti ryškiai raudoną kraujavimą iš tiesiosios žarnos. Kitos retos priežastys yra didesnio kraujo kiekio nutekėjimas į virškinimo traktą, kai kraujagyslė plyšta. Taip gali nutikti, kai virškinamojo trakto opa erozuoja į netoliese esančią arteriją arba kai arterijos transplantatas, pvz., aortos transplantatas, naudojamas aortos aneurizmai atstatyti, patenka į virškinimo traktą. Dar rečiau pasitaiko kraujavimas iš tiesiosios žarnos opos arba plonosios žarnos navikai.
Kraujavimą iš tiesiosios žarnos paprastai valdo gastroenterologas, storosios ir tiesiosios žarnos chirurgas arba proktologas.
Bet koks kraujas išmatose nėra normalus reiškinys, todėl apie tai reikia pranešti sveikatos priežiūros specialistui. Tačiau yra tam tikrų aplinkybių, kurios gali būti laikomos neatidėliotinomis, todėl medicininė pagalba turi būti suteikta nedelsiant. Šios situacijos apima:
Tiksli kraujavimo iš tiesiosios žarnos vietos ir priežasties diagnozė yra svarbi tinkamam gydymui ir tolesnio kraujavimo prevencijai. Diagnozė nustatoma remiantis istorija ir fizine apžiūra, anoskopija, lanksčia sigmoidoskopija, kolonoskopija, radionuklidų skenavimu, angiogramomis ir kraujo tyrimais.
Paciento amžius gali padėti nustatyti kraujavimo iš tiesiosios žarnos priežastį. Pavyzdžiui, vidutinio sunkumo ar sunkus kraujavimas iš tiesiosios žarnos paaugliams ir jauniems suaugusiems yra labiau tikėtinas dėl Mekelio divertikulo. Vidutinio sunkumo ar sunkus kraujavimas iš tiesiosios žarnos vyresnio amžiaus žmonėms yra labiau tikėtinas dėl divertikuliozės ar angiodisplazijos. Nedidelis kraujavimas iš tiesiosios žarnos suaugusiesiems, anksčiau gydusiems pilvo ertmę, gali atsirasti dėl spindulinio proktito.
Kitų simptomų buvimas ar nebuvimas taip pat gali suteikti svarbių užuominų. Kraujavimas iš divertikulozės, angiodisplazijų ir Mekelio divertikulų paprastai nėra susijęs su pilvo ar tiesiosios žarnos skausmu. Kraujavimas iš tiesiosios žarnos dėl išeminio kolito dažnai būna prieš staigų mėšlungį apatinėje pilvo dalyje. Karščiavimas, pilvo skausmas ir viduriavimas dažnai atsiranda sergant kolitu, kurį sukelia infekcija, opinis kolitas arba Krono kolitas. Nedidelis kraujavimas kartu su skausmu išangės srityje tuštinimosi (tuštinimosi) metu rodo kraujavimą iš išangės plyšio. Neseniai pasikeitęs tuštinimasis, pvz., padažnėjęs vidurių užkietėjimas ar viduriavimas, rodo gaubtinės žarnos vėžio galimybę.
Apžiūrėjus išangę, gali būti nustatytas kraujavimas iš hemorojaus ar išangės plyšio. Deja, dauguma hemorojaus ir įtrūkimų nekraujuoja tuo metu, kai pacientas atvyksta į gydytojo kabinetą. Taigi, net jei gydytojas nustato hemorojų ar išangės plyšį, jis negali būti tikras, kad jie yra kraujavimo priežastis. Todėl norint pašalinti kitas galimai rimtesnes kraujavimo priežastis, reikės atlikti lanksčią sigmoidoskopiją arba kolonoskopiją.
Anoskopas yra trijų colių ilgio smailėjantis metalinis arba skaidraus plastiko tuščiaviduris vamzdis, kurio platesnis galas yra maždaug vieno colio skersmens. Anoskopas sutepamas, o smailėjantis galas įkišamas į išangę, per išangės kanalą ir į tiesiąją žarną. Ištraukus anoskopą, gerai matoma sritis, kurioje randamas vidinis hemorojus ir išangės įtrūkimai. Pacientui įsitempus, tarsi tuštinantis, hemorojus gali išryškėti.
Nesvarbu, ar yra hemorojus ir išangės įtrūkimai, ar ne, jei buvo kraujavimas iš tiesiosios žarnos, reikia ištirti storąją žarną virš tiesiosios žarnos, kad būtų pašalintos kitos svarbios kraujavimo priežastys. Apžiūra virš tiesiosios žarnos gali būti atliekama lanksčia sigmoidoskopija arba kolonoskopija – procedūromis, kurios leidžia gydytojui ištirti atitinkamai maždaug trečdalį arba visą gaubtinę žarną.
Atliekant lanksčią sigmoidoskopiją, naudojamas lankstus sigmoidoskopas – šviesolaidinis žiūrėjimo vamzdis su šviesa jo gale. Tai trumpesnė kolonoskopo versija. Jis įkišamas per išangę ir gydytojas jį naudoja tiesiosios žarnos, sigmoidinės gaubtinės žarnos ir dalies arba visos besileidžiančiosios žarnos apžiūrai. Tai naudinga nustatant divertikulus, gaubtinės žarnos polipus ir vėžį, esantį tiesiojoje žarnoje, sigmoidinėje ir besileidžiančioje storojoje žarnoje. Lanksti sigmoidoskopija taip pat gali būti naudojama diagnozuojant opinį kolitą, opinį proktitą, o kartais ir Krono kolitą bei išeminį kolitą.
Nepaisant savo vertės, lanksti sigmoidoskopija negali aptikti vėžio, polipų ar angiodisplazijų skersinėje ir dešinėje storojoje žarnoje. Lanksti sigmoidoskopija taip pat negali diagnozuoti kolito, kurio lankstus sigmoidoskopas nepasiekia. Dėl šių apribojimų gali prireikti kolonoskopijos. Lanksčios sigmoidoskopijos pranašumas prieš kolonoskopiją yra tas, kad ją galima atlikti neparuošiant gaubtinės žarnos arba atlikus vieną ar dvi klizmas.
Kolonoskopija yra procedūra, leidžianti tyrėjui (dažniausiai gastroenterologui) įvertinti visos storosios žarnos vidų. Tai pasiekiama įkišus lankstų stebėjimo vamzdelį (kolonoskopą) į išangę, o po to lėtai judant tiesiai į priekį per tiesiąją žarną ir visą dvitaškį. Kolonoskopas dažnai gali pasiekti plonosios žarnos dalį, esančią greta dešiniosios gaubtinės žarnos.
Kolonoskopija yra plačiausiai naudojama kraujavimo iš tiesiosios žarnos ir slapto kraujavimo vertinimo procedūra. Jis gali būti naudojamas aptikti polipus, vėžį, divertikulozę, opinį kolitą, opinį proktitą, Krono kolitą, išeminį kolitą ir angiodisplazijas visoje storojoje ir tiesiojoje žarnoje.
Jei yra tikimybė, kad kraujavimas kyla iš vietos, esančios virš gaubtinės žarnos, taip pat reikia atlikti stemplės ir dvylikapirštės žarnos endoskopinį tyrimą (EGD), kad būtų nustatytas arba pašalintas kraujavimo šaltinis iš viršutinės virškinimo trakto dalies.
Jei išmatose nerandama nei viršutinio, nei apatinio virškinimo trakto kraujo šaltinio, įtariama, kad kraujavimo šaltinis yra plonoji žarna. Yra du plonosios žarnos tyrimo būdai. Pirmoji yra vaizdo kapsulė, didelė tabletė, kurioje yra miniatiūrinė kamera, baterija ir siųstuvas, kuris praryjamas ir perduoda plonosios žarnos nuotraukas belaidžiu būdu į įrašymo įrenginį, nešiojamą ant pilvo. Antrasis plonosios žarnos tyrimo būdas yra specializuotas endoskopas, panašus į endoskopus, naudojamus viršutinės virškinimo trakto endoskopijai ir kolonoskopijai. Šių endoskopų pranašumas, palyginti su vaizdo kapsule, yra tas, kad kraujavimo pažeidimus galima paimti ir gydyti, o to negalima padaryti naudojant kapsulę. Deja, plonosios žarnos enteroskopija užima daug laiko ir nėra visuotinai prieinama. Pacientai dažnai turi būti siunčiami į centrus, kur galima atlikti plonosios žarnos enteroskopiją.
Yra du radionuklidų skenavimo tipai, naudojami kraujavimo iš virškinimo trakto vietai nustatyti; Mekelio skenavimas ir pažymėtų raudonųjų kraujo kūnelių (RBC) skenavimas.
Mekelio skenavimas yra nuskaitymas, skirtas aptikti Mekelio divertikulą. Radioaktyvioji cheminė medžiaga suleidžiama į paciento veną, o branduolinė kamera (kaip Geigerio skaitiklis) naudojama paciento pilvui nuskaityti. Radioaktyviąją cheminę medžiagą paims ir sukoncentruos rūgštį išskiriantis audinys Mekelio divertikule ir nuskaitymo metu bus rodomas kaip „karšta“ sritis dešinėje apatinėje pilvo dalyje.
Pažymėti eritrocitų tyrimai naudojami kraujavimo iš virškinimo trakto vietai nustatyti. Paėmus kraują iš kraujuojančio paciento, prie paciento raudonųjų kraujo kūnelių pritvirtinama radioaktyvi cheminė medžiaga, o „pažymėti“ raudonieji kraujo kūneliai suleidžiami atgal į paciento veną. Jei yra aktyvus kraujavimas iš virškinimo trakto, radioaktyvieji raudonieji kraujo kūneliai patenka į žarnyną, kur vyksta kraujavimas, ir pasirodys kaip karšta zona su branduoline kamera. Vienas pažymėto RBC nuskaitymo trūkumas yra tas, kad kraujavimas nebus rodomas kaip karšta sritis, jei nuskaitymo metu nėra aktyvaus kraujavimo. Taigi gali nepavykti diagnozuoti kraujavimo vietos, jei kraujavimas yra su pertrūkiais ir nuskaitymas atliekamas tarp kraujavimo epizodų. Kitas nuskaitymo trūkumas yra tai, kad norint suformuoti karštą sritį, reikia pakankamai kraujavimo. Taigi, jei kraujavimas yra per lėtas, gali nepavykti diagnozuoti kraujavimo vietos. Pažymėtas eritrocitų nuskaitymas yra saugus, jį galima atlikti greitai ir nesukeliant nepatogumų pacientui.
Deja, pažymėti raudonųjų kraujo kūnelių tyrimai nėra labai tikslūs nustatant tikslią kraujavimo vietą; dažnai yra menka koreliacija tarp to, kur pažymėtas RBC skenavimas rodo kraujavimą, ir tikrosios kraujavimo vietos operacijos metu. Todėl negalima pasikliauti pažymėtais eritrocitų tyrimais, kurie padėtų chirurgams nuspręsti, kurią virškinimo trakto sritį pašalinti, jei kraujavimas yra sunkus arba nuolatinis ir reikia operacijos. Tačiau jei nuskaitymas rodo karštą sritį, tai paprastai reiškia, kad yra aktyvus kraujavimas, todėl pacientui gali būti atlikta visceralinė angiograma, kad būtų galima tiksliau nustatyti kraujavimo vietą.
Visceralinė angiograma yra virškinamojo trakto kraujagyslių rentgeno tyrimas. Gydytojas (dažniausiai specialiai apmokytas radiologas) į kirkšnies kraujagyslę įves ploną, ilgą kateterį ir, vadovaujamas rentgeno spinduliais, kateterio galiuką įstums į vieną iš mezenterinių arterijų (arterijų, tiekiančių kraują virškinimo trakte). Per kateterį į mezenterinę arteriją įšvirkščiamas radiologiškai nepermatomas dažiklis. Jei yra aktyvus kraujavimas, rentgeno filme matosi, kaip dažai nutekėjo į virškinamąjį traktą. Visceral angiograms are accurate in locating rapid bleeding in the gastrointestinal tract, but it is not useful if the bleeding is slow or has stopped at the time of the angiogram.
The visceral angiogram is not widely used because of its potential complications such as kidney damage from the dye, allergic reactions to the dye, and the formation of blood clots in the mesenteric arteries. It is reserved for patients who have severe and continuous bleeding and in whom colonoscopy cannot locate the site of the bleeding.
Magnetic resonance imaging (MRI) and CT scan can both be used in a manner similar to X-rays in visceral angiography, a diagnostic procedure that has been discussed previously. The use of MRI and CT angiography for diagnosis in gastrointestinal bleeding is a relatively recent development, and their value has not been clearly defined. They could be considered experimental.
If there is concern about bleeding coming from the stomach or duodenum, nasogastric tube aspiration can be done. A thin, flexible rubber or plastic tube is passed through the nose and into the stomach. The liquid contents of the stomach then are aspirated and examined for visible blood. (The contents also can be tested for occult blood.) If the bleeding is coming from the stomach, there may be visible blood in the aspirate. There also may be visible blood if the bleeding is coming from the duodenum if some of the blood leaks retrograde back into the stomach. The main difficulty in interpreting results of aspiration is that there may be no blood if the bleeding has stopped even temporarily. Therefore, the absence of blood in the aspirate cannot completely exclude the stomach as the source of the bleeding. Only esophagogastroduodenoscopy can exclude causes of upper gastrointestinal bleeding.
If there is major concern about bleeding coming from the esophagus, stomach or duodenum, an esophagogastricduodenoscopy (EGD) can be done using an endoscope similar to the endoscope used for colonoscopy.
Blood tests such as a complete blood count (CBC) and iron levels in the blood play no role in locating the site of gastrointestinal bleeding; however, the CBC and blood iron levels may help to determine whether bleeding is acute or chronic, since an anemia (low red blood cell count) associated with iron deficiency suggests chronic bleeding over many weeks or months. Colonic conditions commonly causing iron deficiency anemia include colon polyps, colon cancers, colon angiodysplasias, and chronic colitis.
When a patient loses a large amount of blood suddenly, as with moderate or severe acute rectal bleeding, the lost blood is replaced by fluid from the body's tissues. This influx of fluid dilutes the blood and leads to anemia (a reduced concentration of red blood cells). It takes time, however, for the tissue fluid to replace the lost blood within the blood vessels. Therefore, soon after a sudden episode of major bleeding, there may be no anemia. It takes many hours and even a day or more for the anemia to develop while tissue fluid slowly dilutes the blood. For this reason, a red blood cell count early after bleeding is not reliable for estimating the severity of the bleeding.
Treatment and management of rectal bleeding include
Moderate to severe rectal bleeding can cause the loss of enough blood to result in weakness, low blood pressure, dizziness, or fainting, and even shock. Patients with these symptoms usually are hospitalized. They need to be quickly treated with intravenous fluids and/or blood transfusions to replace the blood that has been lost so that diagnostic tests such as colonoscopies and angiograms can be performed safely to determine the cause and location of the bleeding.
Patients with severe iron deficiency anemia may need hospitalization for blood transfusions followed by prolonged treatment with oral iron supplements (tablets). Patients with iron deficiency anemia as a result of chronic gastrointestinal blood loss should undergo tests (such as colonoscopy) to determine the cause of the chronic blood loss.
Unless anemia is severe, patients with mild rectal bleeding from colon polyps, colon cancers, anal fissures, and hemorrhoids usually do not need hospitalization. Mild anemia can be treated with oral iron supplements while tests are performed to diagnose the cause of bleeding.
Colonoscopy is the most widely used procedure for the diagnosis and treatment of rectal bleeding. Most colonoscopies are performed after administration of oral laxatives to cleanse the bowel of stool, blood, and blood clots. However, in emergency situations such as when the bleeding is severe and continuous, a doctor may choose to perform an emergency colonoscopy without first cleansing the large bowel. In trained and experienced hands, the risk of either elective (delayed) or urgent colonoscopy is small. (Colon perforation, the most common complication, is rare). The benefits usually far outweigh the potential risks.
Colonoscopy is useful for both diagnosing the cause and determining the location of the bleeding. Locating the site of bleeding is especially important in diverticular bleeding. Even though most diverticular bleeding stops spontaneously without the need for surgery, patients with severe, recurrent, or continuous diverticular bleeding may need surgery to remove the bleeding diverticulum. Since a patient typically has numerous diverticula scattered throughout the colon, colonoscopy may be able to determine which diverticulum is bleeding prior to surgery. Without an accurate knowledge of the location of the bleeding diverticulum, the surgeon may have to perform an extensive colon resection (which is not as desirable as removing a small section of the colon) in order to make sure that the bleeding diverticulum is removed.
Nevertheless, colonoscopy has limitations. During colonoscopy doctors may not find active bleeding from a specific diverticulum. He/she may only find a colon filled with blood along with scattered diverticula. In such situations, the diagnosis of diverticular bleeding is assumed if no other cause for the bleeding such as colitis or colon cancer is found. In these situations, there is always some uncertainty about the location of the bleeding. Small, bleeding angiodysplasias also may be difficult to see and may be missed in a colon filled with blood. This is when radionuclide scans and visceral angiograms may be helpful. If the patient starts bleeding again, an urgent, tagged RBC scan followed by a visceral angiogram may demonstrate the location of the bleeding.
Colonoscopy also cannot positively diagnose bleeding from a Meckel's diverticulum because the colonoscope usually cannot reach the part of the small intestine in which the Meckel's diverticulum is located. But colonoscopy still can be helpful in establishing the diagnosis of a bleeding Meckel's diverticulum. Thus, in a young patient with rectal bleeding, a colonoscopy showing a blood filled colon without another source of bleeding, particularly if accompanied by an abnormal Meckel's scan, makes the diagnosis of Meckel's diverticulum bleeding highly likely. Surgical resection of the Meckel's diverticulum should result in permanent cure with no recurrence of bleeding.
Colonoscopy is more than just a diagnostic tool; it can also be used to stop bleeding by removing (snaring) bleeding polyps, by cauterizing (sealing with electrical current) bleeding angiodysplasias or postpolypectomy ulcers and, occasionally, by cauterizing actively bleeding blood vessels inside diverticula. Cauterization during colonoscopy is usually accomplished by inserting a long cauterizing probe through the colonoscope. Colonoscopy with cauterization has been used to stop bleeding in many patients with bleeding from diverticula or angiodysplasias, thereby decreasing their need for blood transfusions, shortening their hospital stays, and avoiding surgery.
When colonoscopy cannot identify the site of bleeding or is unable to stop recurrent or continuous bleeding, visceral angiograms may be helpful. When a bleeding site is identified by an angiogram, medications can be infused through the angiographic catheter to constrict the bleeding blood vessel and stop the bleeding, Microscopic coils also can be infused through the catheter to plug (embolize) the bleeding blood vessel, thereby stopping the bleeding.
If colonoscopy and visceral angiogram cannot stop continuous bleeding or prevent rebleeding, then surgery becomes necessary. Ideally, the site of bleeding has been identified by colonoscopy, nuclear scans, or visceral angiogram, so that the surgeon can target the site of bleeding for exploration and excision. For example, a surgeon can usually resect a colon cancer, a bleeding polyp, or a Meckel's diverticulum with precision. Sometimes, the exact site of bleeding cannot be established, and the surgeon will have to perform an extensive colon resection under the presumption that a diverticulum or angiodysplasia is the cause of the bleeding.
Mild rectal bleeding from anal fissures and hemorrhoids usually can be treated with local measures such as sitz baths, hemorrhoidal creams, and stool softeners. If these measures fail, several nonsurgical and surgical treatments are available.
Most diseases that cause rectal bleeding are likely preventable, but it often is not possible.
The prognosis depends upon the underlying cause of the bleeding. Fortunately, the cause of rectal bleeding often is benign, and due to hemorrhoids or an anal fissure.
It is important to never ignore blood in the stool or rectal bleeding. It may be a clue to a serious illness and the earlier a diagnosis can be made, the better the chance for a cure.
 Kaip tinkamai paruošti pupeles (kad jos būtų sveikos)
Kaip tinkamai paruošti pupeles (kad jos būtų sveikos)
 20 populiariausių SIBO padėkos receptų
20 populiariausių SIBO padėkos receptų
 Liūdna Amerikos medicinos padėtis:kodėl pacientai ir gydytojai kenčia (ir kaip galime tai išspręsti)
Liūdna Amerikos medicinos padėtis:kodėl pacientai ir gydytojai kenčia (ir kaip galime tai išspręsti)
 Įrenginio rinkodara tinkama, siekiant sumažinti IBS simptomus paaugliams
Įrenginio rinkodara tinkama, siekiant sumažinti IBS simptomus paaugliams
 Kas yra hiatalinė išvarža?
Kas yra hiatalinė išvarža?
 Mikrobiomas nėštumo metu
Mikrobiomas nėštumo metu
 Kas nutinka pašalinus klubinę žarną?
Kas yra klubinė žarna? Esant sąlygoms, kai klubinė žarna pašalinama chirurginiu būdu, dvylikapirštė žarna yra prijungta prie storosios žarnos. Tai vadinama anastomoze. Visa plonoji žarna yra maž
Kas nutinka pašalinus klubinę žarną?
Kas yra klubinė žarna? Esant sąlygoms, kai klubinė žarna pašalinama chirurginiu būdu, dvylikapirštė žarna yra prijungta prie storosios žarnos. Tai vadinama anastomoze. Visa plonoji žarna yra maž
 Kodėl mano išmatose turėtų būti gleivių?
Kas yra gleivės? Gleivių išmatose gali atsirasti dėl dirgliosios žarnos sindromo (IBS), proktito, apsinuodijimo maistu, opinio kolito, išangės fistulė, alerginis kolitas, tiesiosios žarnos vėžys ir
Kodėl mano išmatose turėtų būti gleivių?
Kas yra gleivės? Gleivių išmatose gali atsirasti dėl dirgliosios žarnos sindromo (IBS), proktito, apsinuodijimo maistu, opinio kolito, išangės fistulė, alerginis kolitas, tiesiosios žarnos vėžys ir
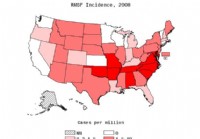 Uolinių kalnų dėmėtoji karštligė
Faktai, kuriuos turėtumėte žinoti apie Uolinių kalnų dėmėtąją karštligę Praneštas RMSF dažnis milijonui žmonių 2008 m.; NN =nepranešta. ŠALTINIS:CDC. RMSF yra potencialiai rimta erkių platinama liga
Uolinių kalnų dėmėtoji karštligė
Faktai, kuriuos turėtumėte žinoti apie Uolinių kalnų dėmėtąją karštligę Praneštas RMSF dažnis milijonui žmonių 2008 m.; NN =nepranešta. ŠALTINIS:CDC. RMSF yra potencialiai rimta erkių platinama liga