Uno studio retrospettivo di coorte di pazienti con tumori allo stomaco e al fegato: l'impatto delle comorbidità ed etnia sulla cura del cancro e gli esiti
Abstract
sfondo
Comorbidity ha un impatto negativo sulla sopravvivenza cancro in parte attraverso il suo impatto negativo sulla ricezione della trattamento curativo. Comorbilità è distribuito in modo non uniforme all'interno delle popolazioni, con alcuni gruppi etnici e socioeconomici che hanno notevolmente più elevato onere. Lo scopo di questo studio è stato quello di indagare le interrelazioni tra comorbidità, l'etnia, la ricezione di trattamento, e la sopravvivenza cancro tra i pazienti con stomaco e cancro del fegato in Nuova Zelanda.
Metodi
Utilizzando la Nuova Zelanda Cancer Registry, Maori pazienti con diagnosi di cancro al fegato e allo stomaco sono stati identificati (n = 269), e confrontati con un gruppo scelto a caso di pazienti non-Māori (n = 255). I dati clinici e di outcome sono stati raccolti dalle cartelle cliniche, e le basi di dati di ospedalizzazione e di mortalità amministrative. modello di regressione logistica e Cox con aggiustamento per variabili multiple sono stati utilizzati per esaminare gli effetti di etnia e comorbidità al ricevimento del trattamento, e l'impatto di queste variabili su tutte le cause e la sopravvivenza cancro-specifica.
Risultati
Più del 70% dei i pazienti erano morti di due anni post-diagnosi. Come comorbilità onere è aumentato tra quelli con malattia in stadio I-III, la probabilità che il paziente avrebbe ricevuto chirurgia curativa è diminuita (ad es Indice C3 Clienti 6 vs 0, OR aggiustato: 0,32, 95% CI 0,13-0,78) e rischio di mortalità è aumentato ( ad esempio Indice C3 clienti 6 vs 0, rettificato per tutte le cause HR: 1,44, 95% CI 0,93-2,23). Ricevuta di chirurgia curativa ridotto questo eccesso di mortalità, in alcuni casi sostanzialmente; ma la misura in cui questo si è verificato varia in base al livello di comorbilità. pazienti Māori avevano livelli un po 'più elevati di comorbidità (34% nella massima categoria comorbidità rispetto al 23% per i non-Māori) e più povera di sopravvivenza che non è stato spiegato per età, sesso, luogo, lo stadio, comorbidità o la ricezione di chirurgia curativa (Cancro rettificato HR specifico: 1.36, 95% CI 0,97-1,90; regolato per tutte le cause HR: 1,33, 95% CI 0,97-1,82). L'accesso ai fattori sanitari rappresentato il 25-36% di questa differenza di sopravvivenza.
Conclusioni
I pazienti con comorbidità erano sostanzialmente meno probabilità di ricevere chirurgia curativa e più probabilità di morire rispetto a quelli senza comorbidità. Ricevuta di chirurgia curativa notevolmente ridotto il loro eccesso di mortalità. Nonostante alcuna differenza nella probabilità di curativa ricezione trattamento, Maori è rimasto più probabilità di morire rispetto ai non-Maori anche dopo aggiustamento per fattori confondenti e mediazione variabili. Neoplasie
Parole
Comorbidity Razza cancro epatico neoplasie gastriche Maori della Nuova Zelanda Sopravvivenza Sfondo
I pazienti affetti da cancro spesso portano un duplice onere del cancro stesso e altre condizioni croniche coesistenti. Comorbidity può avere un impatto sostanziale sul paziente, loro medici e dei servizi sanitari in generale [1-5]. Il ruolo delle comorbidità nella cura e gli esiti dei pazienti affetti da cancro è complessa con le interrelazioni tra comorbidità, delle cure e dei risultati per i tumori scarsamente compresi. L'impatto di questi fattori per spiegare disparità di sopravvivenza del cancro tra i pazienti in diversi gruppi etnici o socioeconomici rimane ancora meno chiaro
. Comorbidità è noto per avere un impatto negativo sulla probabilità di ricevere il trattamento curativo tra i pazienti affetti da cancro in generale [6-14 ]. Ad esempio, una revisione sistematica di studi che analizzano l'uso della chemioterapia tra stadio III pazienti affetti da cancro del colon negli Stati Uniti ha riferito che sette su nove studi trovato comorbidità ha avuto un effetto deleterio sulla ricezione chemioterapia [15]. L'entità dell'effetto era grande con le odds ratio che confrontano l'assorbimento della chemioterapia nei pazienti con Charlson (misura globale di comorbilità) decine di 2 o 3 + con quelli con i punteggi di 0 vanno 0,38-0,44 in un ampio studio [15] . L'impatto delle comorbidità sul trattamento per i tumori dello stomaco e del fegato in particolare non è stata stabilita.
Questo problema è importante perché, mentre è chiaro che quelli con comorbidità hanno più poveri la sopravvivenza cancro, non è del tutto chiaro fino a che punto questo si verifica a causa per l'effetto diretto di comorbilità o attraverso il suo impatto sulla scelta di trattamento o l'efficacia. Intuitivamente, è probabile che sia giocano una parte. Pochi studi hanno indagato il problema, ma quelli che lo fanno pensare che, tra i malati di cancro, almeno una parte l'eccesso di mortalità tra i pazienti con comorbilità è dovuta alla minore ricezione di trattamento definitivo [13, 14]
. Comorbilità è comune tra i malati di cancro in generale, ma quelli di minoranze etniche e gruppi socioeconomici più bassi portano spesso un maggior carico di malattie croniche rispetto ad altri [16-19]. Questi stessi gruppi spesso l'esperienza più poveri la sopravvivenza cancro [19-22]. Comorbidity ha dimostrato di essere in parte responsabili di queste disparità nella sopravvivenza cancro. Per esempio, uno studio da Hill et al. [20] ha dimostrato che un terzo della disparità di sopravvivenza al cancro del colon tra Maori (indigeni neozelandesi) e non-Maori neozelandesi è dovuto alla comorbidità. Gli studi in altri paesi hanno scoperto che in modo simile disparità di sopravvivenza al cancro tra le popolazioni indigene e non indigene sono, almeno in parte, spiegati da differenze nei livelli di comorbilità [19, 23]. Negli Stati Uniti, le prove relative all'impatto di comorbidità sulle disuguaglianze etniche /razziali nei risultati è incoerente. Diversi autori hanno scoperto che comorbidità spiega parzialmente o completamente tali disparità [14, 24-29], mentre altri hanno concluso che comorbidità non può essere importante in questo senso [30-32].
Questo studio si propone di indagare l'inter- relazioni tra comorbidità, la ricezione di trattamento, l'etnia e la sopravvivenza cancro tra una coorte di pazienti con fegato e stomaco tumori in Nuova Zelanda. A livello internazionale, dello stomaco e del fegato tumori sono le principali cause di terza e quarta di decessi per cancro rispettivamente [33]
Gli obiettivi specifici di questo studio sono di indagare:. 1) l'impatto delle comorbidità al ricevimento del trattamento curativo; 2) l'impatto delle comorbidità su tutte le cause e la sopravvivenza cancro-specifica, e la proporzione di qualsiasi eccesso di mortalità spiega con la mancanza di ricezione di trattamento e 3) la misura in cui comorbidità e la ricezione di trattamento definitivo spiega le differenze nella sopravvivenza tra i Maori e non Māori neozelandesi con insufficienza epatica o cancro allo stomaco
Metodi
fonti dati
casi incidenti di stomaco (ICD-10-AM codice:. C16 ×). e epatocellulare (C22.0) tumori diagnosticati tra il 1 gennaio 2006 e 31 dicembre 2008 sono stati identificati dal Cancer Registry Nuova Zelanda (NZCR). Questi tumori sono stati combinati, perché ci sono stati un numero insufficiente di sia da solo per questo studio, e ci sono somiglianze tra questi tipi di cancro in quanto entrambi sono associati con l'infezione cronica, il fumo e il consumo di alcol, in modo simile sono relativi a comorbidità; entrambi sono trattati da chirurghi del tratto gastrointestinale superiore e avere un intervento chirurgico come modalità di trattamento primario, ed entrambi sono associati con simile scarsa sopravvivenza. in Nuova Zelanda ha la segnalazione obbligatoria di tutti i tumori (eccetto il cancro della pelle non-melanoma). I pazienti erano eleggibili per l'inclusione se a) erano in età al momento della diagnosi di 25 anni o più; b) erano normalmente residente in Nuova Zelanda; c) non ha avuto la diagnosi precedente dello stesso tumore primario; e d) sono stati diagnosticati prima della loro morte. Nuova Zelanda è diviso in due isole principali (Nord e Sud), con quasi l'80% della popolazione (e in particolare il 90% della popolazione Maori) con sede a North Island [34]. Tutti i pazienti Māori ammissibili (che costituiscono il 15% della popolazione totale) che risiedono nell'isola del nord sono stati inclusi, insieme a un pari numero di pazienti non-Maori in modo casuale nel campione. Lo scopo era di assicurare che lo studio aveva pari potenza esplicativa Māori e non-Maori. Razza è stato classificato in base ai dati di Cancer Registry, che utilizza un approccio sempre Maori, dove i pazienti sono classificati come Maori se sono stati identificati come Maori su qualsiasi record di salute precedente. Tutti gli altri pazienti sono stati classificati come non-maori.
Dati clinici relativi a ciascun paziente sono stati estratti da tutti gli ospedali pubblici e privati responsabili nell'isola del nord da un infermiere di oncologia addestrato. I dati sono stati registrati su uno studio standardizzato pro-forma, doppio entrato e le eventuali discrepanze risolti. I dettagli di questo processo sono disponibili altrove [35]. I dati sono stati raccolti anche da routine, registri ospedalieri amministrativi (nazionale set di dati minimo) per i cinque anni precedenti la diagnosi (per la valutazione della comorbidità), e la raccolta di mortalità nazionale fino alla fine del 2010 (che fornisce un minimo di due anni di follow-up i dati per tutti i pazienti). Soddisfazione per questo studio è stato concesso dalla Multi-Regione Comitato Etico Nuova Zelanda (MEC /10/042 /EXP), e il permesso per l'accesso ai dati forniti dal Ministero della Salute e relativi District Health Boards.
Variabili
Sesso, età alla diagnosi, ed etnia priorità (Māori o non-Maori) sono stati determinati dal Registro Tumori. deprivazione socio-economica e la classificazione urbano /rurale sono stati determinati utilizzando il domicilio dei dati di residenza registrati sul Registro Tumori al momento della diagnosi. La privazione è stata misurata utilizzando l'indice NZDep, un indice di piccole aree basati calcolato utilizzando dati del censimento aggregati in base alle caratteristiche socio-economiche dei residenti (come ad esempio la ricezione vantaggio, guadagnando sotto una soglia di reddito, l'alloggio permanenza in carica, l'accesso alle auto o telefono, ecc) [ ,,,0],36]. Valori più elevati dell'indice NZDep indicano una maggiore deprivazione.
le note revisione clinica ha fornito dati sui dettagli della presentazione del paziente (compreso un elenco specifico di condizioni di comorbidità presenti al momento della diagnosi), le caratteristiche del tumore (tra cui grado del tumore, e lo stadio a diagnosi, classificati secondo il sistema di classificazione TNM [37]), e la ricezione di trattamento (compresa la chirurgia, la chemioterapia, la radioterapia e cure palliative). Chirurgia curativa è stata definita come l'intervento chirurgico tra quelli con malattia allo stadio I-III, per i quali l'intento trattamento era curativo.
comorbilità è stata misurata in due modi. In primo luogo, le 12 condizioni di comorbidità più comuni individuati nella revisione note sono stati inclusi nell'analisi. Condizioni sono stati trattati singolarmente, o come un 'conteggio' classificato per valutare il peso complessivo della comorbidità al momento della diagnosi. In secondo luogo (e separatamente), tutte le condizioni registrate nei dati di ospedalizzazione amministrativi nei cinque anni prima della diagnosi sono stati identificati e utilizzati per calcolare un punteggio indice di comorbidità C3 per ogni paziente [38]. L'indice C3 è un indice cancro-specifica di comorbidità basata sulla presenza di condizioni croniche 42 ciascuno dei quali è ponderato al suo impatto su uno anno mortalità non-cancro in una coorte cancro [39]. Questi pesi vengono poi sommati per arrivare a una comorbilità finale (C3 Index) punteggio. Per l'analisi descrittiva dello studio di coorte, i punteggi C3 Indice sono stati suddivisi in '0' (C3 Indice segnare < = 0), '1' (0 < score < = 1), '2' (1 < score < = 2) e '3' (score > 2) le condizioni di comorbidità che possono essere state le complicanze della malattia primaria o il suo trattamento sono stati inclusi solo se sono stati registrati prima della data di diagnosi o di un indice data di ammissione (in particolare infarto del miocardio , insufficienza cardiaca congestizia, embolia polmonare, l'ansia /disturbi comportamentali, anemie, ipertensione e aritmie cardiache). Inoltre, sono stati esclusi condizioni che possono essere stati indicativi di malignità precoce; in particolare malattie del fegato e del tratto gastrointestinale superiore 'comorbilità' sono stati esclusi nel calcolo del punteggio dell'indice C3 per i pazienti con fegato e stomaco tumori, rispettivamente. Analisi statistica
Maori, non Maori e coorti totali sono stati confrontati per caratteristiche demografiche e della malattia , comorbidità del paziente e la ricezione di trattamento definitivo. Dato che tutti i pazienti sono stati inclusi Māori, ma solo un sottoinsieme di pazienti non-Māori, le stime riportate per la coorte totale sono stati ponderati al totale Maori ammissibili e non Māori stomaco e cancro del fegato popolazioni. Nel riportare le stime stratificati per etnia, i tassi sono stati standardizzati per età della popolazione totale Nuova Zelanda il cancro (2006-2008) con la standardizzazione diretta. Queste analisi sono state ripetute limitato a quelli con solo malattia in stadio I-III. Per valutare l'associazione tra etnia e comorbidità, abbiamo montato un modello di regressione lineare con il punteggio C3 come il risultato continua, al fine di stimare una differenza media nel punteggio C3 aggiustamento per età come un fattore predittivo continuo utilizzando spline cubiche ristrette (vedi paragrafo successivo) . Abbiamo valutato di due anni per tutte le cause e la sopravvivenza cancro-specifica utilizzando un approccio di Kaplan-Meier.
Successivo, una serie di modelli multivariati sono stati montati per esplorare le relazioni tra comorbidità, l'etnia, il trattamento e la sopravvivenza. In questi modelli età è stata trattata come una variabile continua, e modellati utilizzando limitato spline cubiche con nodi a TH 5
, 50 th e 95 th percentili. La comorbilità è stata trattata in due modi in questi modelli. Quando comorbidità è stata la variabile indipendente primario è stato usato il punteggio dell'indice C3, trattata come una variabile continua e comprendeva utilizzando spline cubiche ristrette con nodi in ° 5 , 50 th e 95 th percentili [40 ]. Quando comorbidità veniva trattata come una variabile di confondimento o di mediazione, l'indice C3 è stato incluso nei modelli (utilizzando le spline come descritto sopra), insieme a un conteggio comorbilità continuo dai dati note ospedale revisione.
Per valutare la misura in cui comorbidità e etnia impatto sulla ricevuta di trattamento definitivo, i pazienti con tumore di stadio IV sono stati esclusi dall'analisi (dal momento che il trattamento per questi pazienti è indicato solo a scopo palliativo). In primo luogo, un modello di regressione logistica è stato montato esaminando l'impatto delle comorbidità al ricevimento del trattamento definitivo. Età (modellata come continuo, con spline cubiche ristrette), il sesso (M /F), sito (fegato /stomaco), la privazione (trattato come un predittore lineare continuo, in decili), ruralità (rurale /non-rurale) ed etnia ( Māori /non-Maori) sono stati tutti trattati come potenziali confondenti, perché sono le cause più comuni di entrambe le comorbidità e la ricezione di trattamento (vedere file aggiuntive 1: Figura S1 per i diagrammi causali). Fase (I classificato, II, III) è stato montato lo scorso perché comorbidità può impatto stadio alla diagnosi (anche se la direzione e la grandezza di questo effetto è imprevedibile) [41, 42], e la fase a sua volta ha un impatto sulla necessità o meno il trattamento definitivo può essere offerto e così potrebbe essere considerato sia un fattore di confondimento e un mediatore in questa relazione.
Avanti, abbiamo valutato l'impatto di ricezione del trattamento definitivo per tutte le cause e la sopravvivenza cancro-specifica utilizzando la regressione di Cox. Per queste analisi, età, sesso, luogo, lo stadio, l'etnia, la privazione, ruralità e comorbidità (utilizzando entrambe le misure) sono stati tutti fattori confondenti considerati e inclusi nel modello (Visualizza file aggiuntivo 1: Figura S1 per i diagrammi causali).
Noi poi valutato l'impatto della comorbidità (punteggi C3 Index) sulla sopravvivenza, e la misura in cui questo è stato mediato da ricevimento del trattamento definitivo. Per queste analisi, età, sesso, luogo, l'etnia, la privazione e la ruralità sono stati considerati fattori confondenti. Stadio della malattia è stato montato il prossimo (per ragioni di cui sopra), seguita da ricevimento del trattamento definitivo.
Per valutare se l'etnia ha avuto un impatto sulla ricezione di trattamento definitivo, e la misura in cui questa associazione è stato mediato da comorbilità, una regressione logistica modello è stato montato. Per questi modelli, età, sesso e sito erano considerati confondenti e sono stati aggiunti al modello prima, seguita dalla fase. Fase era considerato un mediatore perché etnia è probabile che l'impatto sul palco della diagnosi attraverso fattori come l'accesso ineguale ai servizi di assistenza primaria, che a sua volta l'impatto sul trattamento. Ci interessava l'impatto della comorbidità una volta l'effetto della fase al momento della diagnosi era stata contabilizzata. La comorbilità è stata aggiunta al modello (utilizzando sia il punteggio dell'indice C3 e il conteggio del numero di comorbidità) per stimare la misura in cui il potenziale effetto residuo di etnia al ricevimento del trattamento è stato causato da un livello differenziale di comorbidità tra gruppi etnici. L'accesso ai fattori sanitari (privazione e ruralità) sono stati aggiunti all'ultimo come ulteriori potenziali mediatori in questa associazione.
Infine, per valutare l'impatto di etnia e comorbidità on (per tutte le cause e cancro-specifica) di sopravvivenza, modelli di regressione di Cox sono stati montati seguendo lo stesso protocollo regolazione modello sequenziale come descritto sopra (con l'aggiunta di ricevimento di trattamento curativo). Per tutti i modelli di regressione di Cox, gli individui sono stati censurati al termine del follow-up tempo. Per le analisi cancro-specifica, i pazienti sono stati censurati alla data della loro morte, se sono morti per cause non tumorali.
Tutte le analisi sono state effettuate in SAS v9.2. Questi modelli con esposizioni in forma con limitate variabili spline cubica sono stati condotti utilizzando un add-in macro [40] che produce anche soluzioni delle odds /hazard ratio in punti specifici nella distribuzione dell'esposizione
. Risultati
C'erano 269 Maori pazienti e 255 pazienti non-Māori (totale n = 524) inclusi in questo studio. Le caratteristiche dei pazienti sono riportate nella Tabella 1. I pazienti con cancro allo stomaco costituito il 64% della coorte totale. Maschi formata la maggioranza della coorte (67% contro 33% femmine). L'età media complessiva era di 64 anni (DS = 15), con la coorte Maori avere un'età media più giovane (maori: 60 anni, SD 14; non maori: 68 anni, SD 14; p
< 0,001). Una parte sostanziale della coorte è stato registrato come avere una malattia in fase avanzata, con il 43% diagnosticato in stadio IV. Ci sono stati 293 pazienti con malattia in stadio I-III. Il profilo di stadio della malattia al momento della diagnosi era simile per Māori e non-maori. Maori erano notevolmente più probabilità di risiedere in aree ad alta deprivazione rispetto ai non-Maori (percentuale aggiustata per età residente in NZDep decili 9-10, maori: 60%, non maori: 27%; p
< 0,001). Maori erano anche meno probabilità di risiedere in una zona urbana rispetto ai non-Maori (percentuale aggiustata per età residente in zona urbana, maori: 65%, non-Maori 83%; p
< 0,001). Più del 70% di tutti i pazienti in entrambi i gruppi etnici e per entrambi i tumori dello stomaco e del fegato era morto entro due anni dalla diagnosi (Tabella 2). file aggiuntivo 1: Tabella S1 mostra le caratteristiche del paziente per quelli con diagnosi di fase I di unica malattia III; con la distribuzione delle caratteristiche di essere molto simile a quella per l'intero cohort.Table 1 Caratteristiche della popolazione in studio: proporzioni per sesso sito, l'età, lo stadio, la privazione, ruralità e comorbidità
Maori
non Māori
totale cohort1
Unadj
Età Std2
Unadj
Età Std2
n (totale = 524)
%
n (totale = 269)
%
%
n (totale = 269)
%
%
p
sito Cancer
cancro del fegato
189
36%
97
36%
92
36%
Il cancro dello stomaco
335
64%
172
64%
163
64%
Sex
0,104
Maschio
349
67%
170
63%
64%
179
70%
70%
femminile
175
33%
99
37%
36%
76
30%
30%
Età (anni)
25-49
105
20%
73
27% -
32
13% -
50-64
152
29%
96
36% -
56
22%
-
65-74
139
27%
64
24% -
75
29% -
75 +
128
24%
36
13% -
92
36% -
L'età media (SD)
64 (15)
60 (14)
68 (14) Hotel < 0,001
stadio (TNM)
0,688
I
84
16%
41
15%
16%
43
17%
17%
II
93
18%
51
19%
19%
42
16%
17%
III
116
22%
59
22 %
22%
57
22%
22%
IV
226
43%
118
44%
42%
108
42%
43%
Unstaged
5
1%
0 -
-
5 Pagina 2 %
2%
NZDep (decili)
< 0,001
privazione basso: 1-2
38 Pagina 7%
12
5%
5%
26
10%
10%
3-4
61
12%
18
7%
7%
43
17%
17%
5-6
81
16%
32
12%
11%
49
20%
19%
7-8
112
22%
47
18%
18%
65
26 %
27%
privazione più alto: 9-10
217
43%
151
58%
60%
66
27%
27%
Ruralità
< 0,001
urbano
371
73%
166
64%
65%
205
82%
83%
indipendente urbano
77
15%
51
20%
19%
26
10%
10%
rurale
61
12%
43
17%
16%
18
7%
7%
> comorbidità comuni
Angina
78
16%
36
13%
17%
42
16%
14%
0,376
Ipertensione
200
39%
106
39%
46%
94
37%
33%
< 0.001
infarto miocardico
41
9%
16 Pagina 6%
7%
25
10% Pagina 8%
0,735
aritmia
84
17%
38
14%
18%
46
18%
16%
0,545
CHF
51
9%
29
11%
15%
22
9%
7%
< 0,001
CPD Mild
32 Pagina 6%
17 Pagina 6%
7%
15 Pagina 6%
5%
0,385
mod /grave CPD
41
9%
16
6% Pagina 8%
25
10% Pagina 8%
0,818
CVD
53
12%
19
7%
9%
34
13%
11%
0.418
Semplice diabete
131
23%
74
28%
29%
57
22%
22%
0,100
Altro primaria tumore
48
10%
19
7% Pagina 8%
29
11%
10%
0,595
Mod /grave malattia renale
27
4%
19
7%
9% Pagina 8 Pagina 3%
3%
< 0,001
L'obesità
45 Pagina 7%
31
12%
10%
14
5%
5%
0,028
C3 Indice categoria 3
0.050
0
212
40%
108
40%
36%
104
41%
43%
1
92
18%
47
17%
17%
45
18%
19% Pagina 2
74
14%
35
13%
13%
39
15%
15%
3
146
28%
79
29%
34%
67
26%
23%
1Total risultati di coorte ponderati per popolazione totale cancro del fegato /stomaco (2006 -2008). 2Age standardizzato per popolazione cancro NZ totale (2006-2008). 3 C3 categoria Indice: '0' (C3 Indice segnare < = 0), '1' (0 < score < = 1), '2' (1 < score < = 2) e '3' ( segnare >. 2)
Tabella 2 greggio per tutte le cause e cancro-specifica sopravvivenza a 2 anni dal tipo di tumore, compreso il tempo mediano di sopravvivenza nei mesi
per tutte le cause di sopravvivenza
la sopravvivenza cancro-specifica
n (totale)
% sopravvivenza a 2 anni
mediana (mesi)
% sopravvivenza a 2 anni
mediana (mesi)
combinata
totale
524
27%
8,4
29%
8.9
Maori
269
26%
8,4
28%
8.6
non-Maori
255
29%
8.8
31%
9.0
Fegato
totale
189
29%
6,6
30%
7.5
Maori
97
26%
6,6
27%
7.5
non-Maori
92
32%
6,6
33%
8.0
stomaco
totale
335
27%
9,0
29%
9.5
Maori
172
26%
8,9
28%
9,7
non-Maori
163
27%
9,0
30%
9.3
la distribuzione del coorte con comorbilità ( 'C3 Index') categoria è mostrato nella Tabella 1 (e sui file 1: Tabella S1), con la gamma di essere 0-12,8. In proporzione, il maggior numero di pazienti è stato registrato come privo di comorbidità (categoria C3 Index '0'; percentuale del totale di coorte ponderata: 40%), ma il 28% nella coorte totale avevano livelli di comorbilità nella massima categoria (categoria indice di C3 3). risultati standardizzato per età suggerito che in proporzione, meno pazienti Māori non avevano comorbidità (percentuale standardizzato per età: Māori 36%, non Māori 43% nella coorte totale) e proporzionalmente più avuto un punteggio di comorbidità > 2 (maori: 34%, non -Māori 23%). L'analisi di regressione lineare ha confermato che Maori tendevano ad avere un peso superiore a quello comorbidità non Maori (aggiustato per età differenza media: 0.42, 95% CI 0,06-0,78). file aggiuntivo 1: Tabella S2 fornisce le altre caratteristiche della coorte (sito, sesso, età, lo stadio, la privazione e ruralità) per categoria comorbilità
L'ipertensione è stata la condizione di comorbidità più comuni identificate a partire dai dati di revisione note clinici (proporzione ponderata. del totale di coorte: 39%), con Maori più probabilità di soffrire di questa condizione di non-Maori (proporzioni standardizzati per età: maori: 46%, non-Maori 33%; p < 0,01). diabete non complicato (23%), aritmia (17%) e angina (16%) erano anche comune. Maori erano più probabilità di essere segnalato come avere insufficienza cardiaca congestizia (percentuale standardizzato per età: maori: 15%, non Māori 7%, p < 0,01), malattia renale moderata /grave (Maori 9%, non maori: 3 %; p < 0,01) e obesità (maori: 10%, non-maori:. 5%; p = 0,03) rispetto ai non-Maori
La probabilità di ricevere un trattamento curativo ridotta in modo lineare con l'aumentare della comorbidità (Tabella 3). Per esempio, quelli con un punteggio C3 Indice di 6 era sostanzialmente probabilità di ricezione della chirurgia curativa rispetto ad un punteggio C3 indice di 0 ridotta, anche dopo aggiustamento per età, sesso, luogo di tumore, stadio della malattia, etnia, la privazione e la ruralità (OR aggiustato: 0,32, 95% CI 0,13-0,78) .table 3 di associazione tra comorbidità e la ricezione di trattamento tra i pazienti in stadio I-III: odds grezzi e aggiustati rapporti
Impatto delle comorbidità valutate al punteggio C3 di: *
Unadjusted OR (95% CI)
Adj O ** (95% CI)
0
1.00
1.00
1 0,70 (0,50 -0.98)
0,92 (0,59-1,42) 2
0.53 (,31-0,89)
0,80 (0,40-1,6) 3
0.42 (,23-,78)
0,66 (0,29-1,49)
6
0,29 (,15-,56)
0,32 (0,13-0,78)
* valutazione del o in un punteggio di 1, 2, 3 e 6
(in relazione ad un punteggio di 0
). Nessun risultati sono presentati oltre 6 come il 95 ° percentile della distribuzione punteggio C3 indice era 6,74, il che significa che le stime del o oltre questo punto sulla scala sono di utilità limitata.
** Aggiustato per età (continuo), il sesso, sito (stomaco /fegato), lo stadio (I, II, III), la privazione (continuo, in decili), ruralità etnia (rurale /altro), (Māori /non-Maori).
Ricevuta di chirurgia curativa era fortemente associata con la mortalità. Tabella S1. Tabella S2. Tutti gli autori hanno letto e approvato il manoscritto finale.
 I batteriofagi potrebbero trattare E. coli senza danneggiare l'intestino,
I batteriofagi potrebbero trattare E. coli senza danneggiare l'intestino,
 Un nuovo metodo di modellazione computazionale prevede come i microbi intestinali cambiano nel tempo
Un nuovo metodo di modellazione computazionale prevede come i microbi intestinali cambiano nel tempo
 Un ampio studio rileva che la carica virale di SARS-CoV-2 è più bassa nei bambini
Un ampio studio rileva che la carica virale di SARS-CoV-2 è più bassa nei bambini
 Le diete a base vegetale migliorano la salute del cuore attraverso il microbioma intestinale
Le diete a base vegetale migliorano la salute del cuore attraverso il microbioma intestinale
 La modifica genetica dei batteri intestinali riduce il rischio di cancro del colon-retto nei topi trova studio
La modifica genetica dei batteri intestinali riduce il rischio di cancro del colon-retto nei topi trova studio
 L'alcol danneggia il microbioma in bocca
L'alcol danneggia il microbioma in bocca
 Test utilizzati per la diagnosi di GERD
In alcuni pazienti, possiamo sospettare una malattia da reflusso gastroesofageo, ma i sintomi del paziente possono essere atipici. Oppure potremmo semplicemente aver bisogno di confermare la nostra di
Test utilizzati per la diagnosi di GERD
In alcuni pazienti, possiamo sospettare una malattia da reflusso gastroesofageo, ma i sintomi del paziente possono essere atipici. Oppure potremmo semplicemente aver bisogno di confermare la nostra di
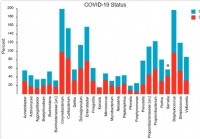 La composizione e la struttura del microbioma nasofaringeo si riferiscono alla gravità della malattia COVID-19
Le infezioni virali sono associate a cambiamenti nel microbioma del tratto respiratorio superiore/rinofaringeo (NP). Inoltre, molti studi ipotizzano la possibilità di super infezioni dovute allimmunit
La composizione e la struttura del microbioma nasofaringeo si riferiscono alla gravità della malattia COVID-19
Le infezioni virali sono associate a cambiamenti nel microbioma del tratto respiratorio superiore/rinofaringeo (NP). Inoltre, molti studi ipotizzano la possibilità di super infezioni dovute allimmunit
 I microbi collegati agli attacchi di cuore trovano uno studio
Uno studio rivelato al Congresso ESC 2019 tenutosi a Parigi lo scorso fine settimana rivela che una popolazione anormale di microbi nel corpo può portare alla compromissione delle placche coronariche
I microbi collegati agli attacchi di cuore trovano uno studio
Uno studio rivelato al Congresso ESC 2019 tenutosi a Parigi lo scorso fine settimana rivela che una popolazione anormale di microbi nel corpo può portare alla compromissione delle placche coronariche