Valutazione del sistema di punteggio POSSUM in pazienti con cancro gastrico in fase di D2-gastrectomia
Abstract
sfondo
Risk Adjustment e stratificazione giocano un ruolo importante in materia di garanzia della qualità e nella ricerca clinica. La fisiologica ed operativa punteggio di gravità per l'enumerazione di mortalità e morbilità (POSSUM) è un modello di previsione del rischio del paziente sulla base di 12 caratteristiche del paziente e 6 caratteristiche della chirurgia eseguita. Tuttavia, poiché la POSSUM stato sviluppato per la valutazione della qualità nelle unità di chirurgia generale, le sue prestazioni all'interno dei sottogruppi specifici richiede ancora la valutazione.
Lo scopo del presente studio è stato di valutare la precisione di Possum nel predire la mortalità e morbilità nei pazienti con cancro gastrico sottoposti D2-gastrectomia.
Metodi
137 pazienti con cancro gastrico in fase di gastrectomia sono stati inclusi in questo studio. , le valutazioni del rischio standardizzati dettagliate e la documentazione completa dei corsi post-operatorio sono stati eseguiti in maniera prospettica, ei punteggi Possum sono stati poi calcolati.
Risultati Aziende Il 30- 90- e tassi di mortalità giorno erano 3,6% (n = 5) e 5,8% (n = 8), rispettivamente. 65,7% (n = 90) dei pazienti ha avuto normali corsi post-operatorio senza complicanze maggiori, il 14,6% (n = 20) ha avuto moderata e 13,9% (n = 19) ha avuto gravi complicazioni. Il numero di casi di mortalità previsti per il punteggio di POSSUM-rischio di mortalità (R1) è stato il doppio del numero effettivo di mortalità che si verificano nei gruppi mediani e ad alto rischio, ed è stato più di otto volte il numero effettivo di casi di mortalità che si verificano nel gruppo a basso rischio (R1 < 20%). Tuttavia, il calcolato R1 predetto piuttosto bene in termini di morbilità gravi o di decesso post-operatorio in ogni gruppo di rischio: nei pazienti a basso rischio previsti il tasso effettivo verificarsi (AR) di grave morbilità o di morte post-operatoria è stata del 14%, per le medie previsto pazienti a rischio l'AR è stata del 23%, e per i pazienti ad alto rischio previsti l'AR è stata del 50% (p
< 0,05). Il POSSUM-morbilità Risk Score (R2) sovrastimato il rischio di morbilità.
Conclusione
Il POSSUM punteggio può essere utile e può essere utilizzato per la valutazione dei corsi peri- e post-operatorio dei pazienti con carcinoma gastrico in fase D2 -gastrectomy. Tuttavia, nessuno dei punteggi esaminati qui sono utili per la previsione preoperatoria del decorso post-operatorio.
Sfondo
Risk Adjustment e stratificazione giocano un ruolo importante in materia di garanzia della qualità e sono strumenti indispensabili utilizzati nella ricerca clinica. Il punteggio di gravità fisiologici e operativa per l'enumerazione di mortalità e morbilità (POSSUM) è un modello di previsione del rischio del paziente sulla base di 12 caratteristiche del paziente e 6 caratteristiche della chirurgia eseguita [1]. Tuttavia, perché il modello POSSUM è stato sviluppato ai fini della valutazione della qualità nelle unità di chirurgia generale, al fine di attuare per specifici sottogruppi di pazienti, le sue prestazioni all'interno di tali sottogruppi deve essere valutata. I risultati di due studi prospettici [2, 3] hanno mostrato più alti tassi di mortalità e morbilità dopo D2-linfoadenectomia (LAD) che dopo D1-linfoadenectomia per i pazienti con cancro gastrico, anche se non c'è evidenza di alcuna differenza nei prognosi a lungo termine per i pazienti dopo le due procedure [4, 5]. Tuttavia, per alcuni sottogruppi di pazienti, radicale dei linfonodi (LN) dissezione fa migliorare la prognosi. Per questo motivo, sarebbe molto vantaggioso per calcolare i rischi di morbilità e mortalità per ciascun paziente prima dell'intervento. Inoltre, per gli studi prognostici sarebbe utile essere in grado di stratificare i pazienti in base alle loro fattori di rischio.
In alcuni paesi, l'American Society of (ASA) Classificazione anestesisti 'è ampiamente utilizzato per fornire la garanzia della qualità delle procedure chirurgiche [ ,,,0],6, 7]. L'ASA-score è facile da usare, ma la classifica non è precisa [8], e non considera la gravità dell'insulto chirurgico. POSSUM è stato utilizzato per fare i confronti tra i diversi vascolare [9, 10] e del colon-retto [11] unità chirurgiche, e di confrontare le prestazioni individuali dei chirurghi 'all'interno di una singola unità [12, 13].
Lo scopo del presente studio è stato di valutare la precisione dello strumento POSSUM per predire la mortalità e morbilità nei pazienti con cancro gastrico in fase di D2-gastrectomia.
Metodi
pazienti
tutti i pazienti con cancro gastrico in fase di gastrectomia totale (n = 123) o gastrectomia subtotale (n = 16) presso il Dipartimento di Chirurgia, Università di Colonia tra il 1 Gennaio 1997 e il 31 dicembre, 2001 sono stati inclusi in questo studio. Prima dell'intervento, tutti i pazienti sono stati sottoposti esofago-gastro-duodenoscopia con biopsie e esame istopatologico. Inoltre, endosonography dello stomaco è stata effettuata per mettere in scena la profondità di infiltrazione del tumore (T-categoria), e CT-scan sono stati fatti per cercare le prove di metastasi.
Procedura chirurgica e l'estensione della linfoadenectomia
In tutti i casi un blocco di resezione dello stomaco con estesa D2-linfoadenectomia è stata eseguita. La dissezione dei linfonodi incluso compartimenti I e II.
Compartimento I comprende tutti i gruppi di linfonodi lungo la curvatura minore (NO.S 1,3 e 5) e la grande curvatura (NO.S 2, 4 e 6) di lo stomaco. Vano II comprende stazioni linfonodali da 7 a 12 secondo le regole generali per l'cancro gastrico Study in Chirurgia e Patologia [14]. Tipo II (cardias) e di tipo III (subcardial) adenocarcinomi della giunzione gastroesofagea (utilizzando il sistema di classificazione Siewert /Hölscher) [15] sono stati trattati con una gastrectomia esteso trans-iatale compreso D2-linfoadenectomia e dissezione linfonodale del mediastino inferiore. Nei casi di subtotale gastrectomia (n = 16), solo le stazioni linfa nodo da 3 a 6 (compartimento I) e le stazioni linfonodali da 7 a 12 (vano II) sono stati sottoposti a resezione in blocco. Il campionamento dei compartimenti III e IV nodi (n ° 13 a 16) era facoltativo. Il chirurgo ha diviso il blocco asportato il tessuto che contiene i linfonodi in stazioni separate e numeri assegnati a queste stazioni in base al sistema di classificazione giapponese [14]. Splenectomia è stata eseguita (n = 35) nei casi di carcinoma gastrico prossimale (tipo II e III) e in caso di infiltrazione metastatica dei nodi ilari splenici (
), ma non come regola generale [16].
la valutazione del rischio
la selezione dei pazienti per la chirurgia si è basata su "fine della valutazione letto" sostenuta da una dettagliata analisi dei rischi dei chirurghi 'descritto altrove [17, 18]. L'analisi dei rischi è stato valutato in uno studio prospettico. Tutti i dati sono stati regolarmente disponibili. Novantadue per cento delle operazioni sono state eseguite da quattro chirurghi specializzati in chirurgia gastrointestinale superiore. Due pazienti sono stati esclusi dallo studio a causa di dati incompleti, nonostante vasta monitoraggio di casi di note. I rimanenti 137 pazienti sono stati segnati retrospettivamente utilizzando il POSSUM-score, e il rischio predetto di morbilità e di morte è stato calcolato per ciascun paziente in base alle seguenti equazioni di regressione logistica precedentemente descritti [1]: il login e [R1 /(1 - R1)] = - 7.04 + (0,13 × punteggio fisiologico) + (0,16 × operativo punteggio di gravità) in cui R1 = rischio di morte, e accedere e [R2 /(1 - R2)] = - 5.91 + (0,16 × punteggio fisiologico) + (0,19 × operativo punteggio di gravità) in cui R2 = rischio di morbilità.
Dato che le equazioni per R1 e R2 richiedono informazioni sulla gravità insulto operativo, e questi dati non erano disponibili prima dell'intervento, abbiamo anche calcolato il punteggio fisiologico (PPS) e in aggiunta il V-POSSUM [19], che utilizza solo il punteggio fisiologico: log e [R3 /(1 - R3)] = - 6,0386 + (0,1539 × punteggio fisiologico), dove R3 = rischio di morte
il decorso post-operatorio. è stato definito come (corrisponde a McPeek Indice 4-6 [20]): 1 = normale decorso della malattia: il paziente non ha avuto significative complicanze post-operatorie chirurgiche o generali
2 = corso moderatamente favorevole della malattia: il paziente aveva postoperatorio. complicazioni, ma le complicazioni erano curabili con terapia appropriata
3 = scarsa decorso della malattia:. il paziente aveva molteplici complicazioni che erano difficili da trattare con qualsiasi tipo di terapia
4 = morti a. conseguenza di un intervento chirurgico (90 giorni mortalità)
Definizione di morbilità post-operatoria
complicazioni polmonari:.. enfisema, pneumotorace, polmonite acuta, l'aspirazione complicazioni cardiache:
collasso cardiovascolare, scompenso cardiaco, bradicardia, infarto del miocardio, ipertensione o ipotensione crisi cardiovascolare
complicazioni cerebrali:.. infarto cerebrale, edema cerebrale, sindrome cerebrale organica
complicazioni renali: insufficienza renale, sanguinamento renale, infezioni delle vie urinarie
Nel calcolare post. mortalità operatoria, decessi che si verificano all'interno e all'esterno della struttura ospedaliera non sono state differenziate [21]. Le complicazioni sono state documentate con un questionario dettagliato. La gravità del decorso post-operatorio è stato valutato dal medico curante, mentre il paziente è stato sottoposto a terapia intensiva. Le valutazioni sono basate su l'impressione clinico complessivo e non necessariamente dipendono dal numero preciso di complicazioni.
I tassi di mortalità osservati operative e previsti sono stati confrontati con tabelle di frequenza. prestazioni modello è stata valutata con il Hosmer-Lemeshow 2 statistica (HL), che è una misura di calibrazione o bontà di adattamento [22]. La calibrazione si riferisce alla capacità del modello di assegnare le probabilità di esito corretto per i pazienti, vale a dire se la probabilità del modello stimato di mortalità per i pazienti con particolari fattori di rischio è d'accordo con il tasso effettivo di mortalità osservato. Per ottenere questa statistica, la probabilità stimata di morte per ogni paziente è stato calcolato in base al modello e poi stratificata in diversi gruppi. Il numero di risultati previsti e osservati per ogni gruppo sono stati poi valutati statisticamente. Valori più alti della statistica HL rappresentano calibrazione del modello più povero.
analisi statistica è stata su due lati con un livello di significatività del 5 per cento. Il test chi-quadrato è stato calcolato utilizzando la correzione di Yates. Tutti i calcoli sono stati effettuati utilizzando il pacchetto di software per computer SPSS © versione 11 per Windows (SPSS, Chicago, Illinois, USA).
Presentazione grafica dei risultati è stato fatto con SigmaPlot versione 8.0
. Risultati
I dati epidemiologici su i 137 pazienti sono riportate in tabella 1. Il numero medio di linfonodi asportati è stato 37,7. Il numero di linfonodi metastatici è stata una media di 7.6 (min: 0, max: 48). La degenza postoperatoria media nel reparto di terapia intensiva è stato di 1 al giorno (min 1, max 30), e il soggiorno postoperatoria mediana in ospedale è stata di 17 giorni (min: 8 max 103) .table 1 Clinico-pato informazione logica di 137 pazienti affetti da cancro gastrico e gastrectomia con D2-lym phadenectomy
mediano età
65 y
gamma. (38-85 y)
genere: m: f
3: 2
pT-categ oria
n = 137
%
pT1
28
20, 4
pT2
46
33, 6
pT3
52
38, 0
pT4
11
8,0
pN-categ oria
n = 137
%
pN0
47
34, 3
pN +
90
65, 7
PM0
n = 108
78, 8%
UICC stadi
n = 137
%
stadio IA
20
14, 6
fase IB
23
16, 8
fase II
27
19, 6
stage IIIA
15
11, 0
stage IIIB
9
6, 6
Stadio IV
43
31, 4
sede del tumore
n = 137
%
Alto terzo
67
48, 9
Medio terzo
29
21, 2
distale terzo
41
29, 9
postoperatorio corso
il tasso di mortalità a 30 giorni è stata del 3,6% (n = 5) e il tasso di mortalità a 90 giorni è stata del 5,8% (n = 8 ). 65,7% (n = 90) dei pazienti ha avuto corsi post-operatorie normali senza complicanze maggiori. 14,6% (n = 20) ha avuto un decorso postoperatorio medio e 13,9% (n = 19) hanno gravi complicazioni durante il periodo postoperatorio. L'elenco delle complicanze chirurgiche e sistemici è illustrato nella tabella 2.Table 2 Elenco di complicanze chirurgiche e sistemici in 137 pazienti con gastrectomia e D2-linfoadenectomia. complicazioni multiple sono possibili.
totale
postoperatoria Corso
1 2
3 4
complicazioni chirurgiche
n
%
n
n
n
n
Relaparotomy
5
3.6
-
1
2
2
Perforation
2
1.5
-
1
-
1
Anastomic leakage
7
5.1
1
3
2
1
secondary
1
0.7
-
1
-
-
haemorrhage
Ileus
2
1.4
-
-
1
1
Pancreatitis
5
3.6
-
-
3
2
Peritonitis
5
3.6
-
1
1
3
Wound
infezione 8
5,8
2
1 2 3
ascesso 3
2.2
-
1 1
1
fistola pancreatica
13
9,4
1 8 4
-
infezione catetere
5
3,6
-
2 3
-
complicazioni sistemiche
Rianimazione
6
4.4 -
- Pagina 2 4
sepsi 7
5.1
-.
compl 1 Pagina 2 4
polmonare
22
16,0 2
7
9 4
cardiaco compl
. compl 23
16.8 2
4 10
7
renale.
5
3.6
1
1 1 2
compl cerebrale.
6
4.4
1 2 Pagina 2
1 Altro compl . 10
7.3 Pagina 6 Pagina 2 2
0
POSSUM punteggio
Calcolo del POSSUM-rischio di mortalità (R1) è indicato nella tabella 3. il numero di casi di mortalità previsti per il valore R1 calcolato era il doppio del numero effettivo di mortalità che si verificano nei gruppi mediani e ad alto rischio, ed è stato più di otto volte il numero effettivo di casi di mortalità che si verificano nel gruppo a basso rischio (R1 < 20%). La R1 calcolata era molto meglio come una stima di morbilità grave o di morte post-operatoria, però, con i valori previsti corrispondente al numero di casi osservati. Per i pazienti nel gruppo a basso rischio (rischio predetto 0 - 20%), il tasso effettivo di morbilità grave o di morte post-operatoria è stata del 14%; per i pazienti nel gruppo a rischio medio (rischio predetto 21 - 40%), il tasso effettivo osservata è stata del 23%; e per i pazienti nel gruppo ad alto rischio (predetto rischio > 40%), il tasso effettivo di morbilità grave o di morte post-operatoria è stata del 50%. I tassi osservati di morbilità e mortalità differivano significativamente tra i tre gruppi (p < 0,05) .table 3 Risultati di calcolo POSSUM mortalità (R1) rispetto alla mortalità osservata (risultato 4) e al tasso di grave morbilità e di morte (esito 3 4) in 137 pazienti con gastrectomia e D2-linfoadenectomia.
|
Possum rischio di mortalità ( R1)
e pazienti
atteso morte
esito morte osservato = 4
osservato la morbilità e la morte esito = 3 + 4
( %)
n
n
n
%
n
%
0-10
21
1 0 0
3
14,3
38675
51
7
1 2,0 7
13,7
basso rischio
0 - 20
72
1 1, 0 10
13, 9
21-30
38
9 3
7,8
9
23,7
31-40
19
6 2
10,5 4
21,1
rischio med
21-40
57
5
8, 8
13
22, 8
41-60 4
1
1 25 , 0
1 25,0
71-100 4
2
1 25,0 3
75,0
alta rischio
> 40 Pagina 8 2
25, 0 4
50, 0
totale
137
29 Pagina 8
27
Il POSSUM equazione morbilità (R2) ha previsto quasi il doppio dei casi di morbilità lieve o grave (compresa la morte) che in realtà sono stati osservati (tabella 4). Solo per i pazienti con un rischio molto basso (R2 < 40%) o molto ad alto rischio (R2 > 90%), le previsioni erano buone. Tuttavia, per i pazienti con un R2 calcolato inferiore o uguale al 60% (gruppo a basso rischio), 19,1% (9 su 47) in realtà sviluppato complicanze o morto dopo D2-la resezione, e per i pazienti con valori di >maggiore calcolata R2; 60 % (gruppo ad alto rischio), 42,2% (38 di 90) in realtà ha fatto. La morbilità e la mortalità osservata (per i risultati 2-4 sopra definite) differiva in modo significativo tra i gruppi a basso e ad alto rischio (p < 0,01). Non vi era alcuna differenza significativa misurato per i risultati 3 e 4, ma il test mancava power.Table sufficiente 4 risultati del calcolo POSSUM morbilità (R2) rispetto al tasso di morbilità (risultato 2, 3 e 4) di 137 pazienti con gastrectomia e D2-linfoadenectomia .
POSSUM rischio di morbilità R2
pazienti
prevista morbilità
osservato grave morbilità e mortalità Esito (3 + 4)
osservata morbilità e mortalità Esito (2-4)
%
n
n
n
%
n
%
0 - 30 2
0 0
0 0
0
31 - 40
12
3,9 3
25,0 4
25,0
41-50
14
6,6
1
7,1 2
14,3
50 - 60
19
10,6 2
10,5 3
15,8
basso rischio
0 - 60
47
6
12, 8
9
19, 1
61 - 70
21
14, 9 2
9,5
8
38,1
71 - 80
35
25,7 7
20,0
14
40,0
81 - 90
28
22,4 7
25,0 10
35,7
91-100
6
5,7
5
83,3
6
100,0
alto rischio
> 60
90
21
23, 3
38
43, 3
totale
137
27
47
Tuttavia, per i casi di pre previsioni Valida di decorso post-operatorio con il punteggio POSSUM, unico criterio fisiologici e non sui dati operativi sono disponibili per i calcoli. Pertanto, abbiamo usato il POSSUM Score fisiologica (PPS) per l'esito previsione. Per valutare il valore predittivo del PPS, abbiamo utilizzato l'analisi di regressione logistica. risultati peggiori si sono verificati più frequentemente nei pazienti con più alti punteggi PPS, ma questa correlazione non era statisticamente significativa. La correlazione tra l'età del paziente, PPS-score, e la mortalità è mostrata in figura 1. Non c'era alcuna correlazione significativa tra il rischio previsto e quello effettivo decorso post-operatorio con il punteggio di V-POSSUM calcolato (i dati non viene mostrata). Figura 1 Correlazione tra l'età dei pazienti, POSSUM Score fisiologica (PPS) e il decorso postoperatorio di 137 pazienti con gastrectomia e D2-linfoadenectomia: M = caso di mortalità postoperatoria, le dimensioni dei cerchi indica il numero di casi con lo stesso PPS <. br> Discussione
Per i pazienti con cancro gastrico, soprattutto nelle fasi avanzate, estesa linfoadenectomia (LAD) in grado di migliorare la prognosi. I risultati dello studio randomizzato mostrano risultati a lungo termine paragonabili potenziali olandese per i pazienti sottoposti o D1 o D2-linfoadenectomia [23]. Tuttavia, questo studio ha anche dimostrato un aumento del tasso di morbilità e mortalità per i pazienti sottoposti a D2-LAD contro D1-LAD [4]. Pertanto, è importante conoscere pre-operatorio quali pazienti hanno maggiori probabilità di beneficiare del funzionamento più radicale. Inoltre, al fine di confrontare i risultati degli studi per i risultati, è necessario stratificare i pazienti studiati in base ai profili di rischio.
Pazienti con carcinoma gastrico sono di solito più di 60 anni di età e hanno corrispondenti problemi di salute concomitanti, che possono significativamente influenza il decorso post-operatorio. Ad esempio, nel nostro studio, 6 degli 8 mortalità post-operatorio si sono verificati in pazienti tra 70 e 80 anni di età. I rischi per tali pazienti anziani potrebbero essere solo parzialmente valutate con il punteggio POSSUM fisiologico (PPS). La mancanza di una significativa correlazione tra i punteggi più elevati PPS e più alto rischio per i pazienti più anziani possono essere a causa del piccolo numero di partecipanti a questo studio.
Ci sono vari sistemi di valutazione prestabilito inteso a valutare la gravità delle malattie preesistenti. L'ASA-Classification Score, per esempio, viene usato più spesso per questo scopo in contesti chirurgici e anestesia [6, 7]. Questo punteggio è stato sviluppato da anestesisti di prendere in considerazione i rischi della procedura di anestetico. Funziona così come una valutazione rapida dei pazienti, e dovrebbe accertare se esiste una condizione di pericolo di vita o se i problemi peri-operatorie può essere previsto. Tuttavia, l'ASA-score è meno adatto per determinare se un paziente svilupperà complicazioni gravi a causa dell'entità dell'operazione svolta [8]. Nel nostro studio, la metà dei pazienti sono stati classificati come ASA II, e la metà di ASA III. Questa stratificazione del rischio correlato solo debolmente con l'attuale decorso post-operatorio dei pazienti.
Il POSSUM Score è stato valutato in numerosi studi [1, 10-13, 24]. L'obiettivo principale di questi studi è stato quello di verificare se questo punteggio è adatto per valutare il Case-Mix
[1, 10, 13, 19]. E 'stato anche utilizzato per valutare i fattori di rischio chirurgo-dipendente [12, 13]. Un certo numero di studi hanno valutato l'applicabilità del punteggio POSSUM per particolari condizioni mediche, e quindi un numero di varietà sono emerse, vale a dire la P-Possum-valutazione [25] o il V-POSSUM-valutazione [19]. Come mostrato nei risultati precedenti, l'indice POSSUM mortalità (R1) calcolato le probabilità di morte nei pazienti con carcinoma gastrico sottoposti D2-LAD a due a tre volte i tassi effettivi presenti nella nostra popolazione di pazienti. Sebbene questo indice è stato sviluppato per predire il tasso di mortalità a 30 giorni, abbiamo applicato al tasso di mortalità a 90 giorni pure. A causa del basso tasso di mortalità nella nostra coorte di pazienti, la differenza (3,6% - 5,1%) è irrilevante. Una sovrastima del rischio di mortalità utilizzare questo indice è stato trovato anche in altri studi, vale a dire per i pazienti con carcinoma esofageo, dove si prevede un alto tasso di mortalità post-operatoria [26, 27].
Nonostante questi risultati scoraggianti, c'è stata una significativa correlazione tra il rischio predetto di morbilità grave (inclusa la morte) con l'incidenza reale utilizzando l'indice R1. Questa correlazione era evidente in tutti e tre i livelli di rischio classificate, dove i risultati osservati concordati completamente con il rischio previsto per grave morbidità. Alla luce di questi risultati, la classifica R1 sembra essere adatto a scopi di stratificazione del rischio negli studi clinici.
La POSSUM-morbilità calcolato Index (R2) sovrastimato il rischio di sviluppare complicanze post-operatorie in questo studio. Vi è una correlazione accettabile tra i valori previsti ei tassi osservati di morbilità quando si utilizza l'R2 per valutare sia i pazienti molto basso rischio e molto pazienti ad alto rischio. Nelle altre categorie, tuttavia, il rischio è stato sovrastimato due-tre volte.
Il POSSUM ottenuto viene usato per predire il decorso post-operatorio dei pazienti, utilizzando sia la valutazione pre-operatoria della gravità della preesistente concomitante condizioni mediche e le informazioni raccolte durante il periodo cioè gravità peri-operatorio di insulto chirurgico, perdita di sangue intra-operatoria, ecc, tuttavia, le informazioni peri-operatoria non era disponibile pre-operatorio; non era ancora stata presa la decisione per quanto riguarda grandezza di gastrectomia. Pertanto, la nostra inchiesta si è concentrata sulla questione se l'applicazione della POSSUM fisiologica punteggio sarebbe sufficiente per fare una previsione accurata pre-operatoria. Il punteggio di V-POSSUM, che in precedenza era valutato principalmente per la valutazione dei pazienti con malattia vascolare [24], è stata inefficace per la previsione decorso post-operatorio nella nostra coorte di pazienti. Utilizzando questo punteggio abbiamo mostrato, è vero, che i pazienti con alti punteggi PPS avevano anche maggiori rischi di complicazioni o mortalità post-operatoria, ma la correlazione non era abbastanza significativo per dare una valutazione del rischio pre-operatorio valido.
Ci sono ancora di più strumenti che possono essere utilizzati per la valutazione del rischio dei pazienti con problemi di salute concomitanti. Ad esempio, l'indice Comorbidity Charlson (CCI) è stato sviluppato in particolare per risolvere questo problema [28, 29]. Questa valutazione si concentra principalmente sui risultati a lungo termine. Tuttavia, alcuni studi hanno dimostrato che la CCI non è adatto per la previsione del decorso post-operatorio [8]. Un altro strumento di valutazione, il punteggio APACHE II, è stato sviluppato per i pazienti nel reparto di terapia intensiva di prevedere corsi di pazienti lì [30, 31]. Purtroppo, il APACHE Score è irrilevante nella nostra coorte di pazienti, in cui alcuni dei parametri valutati non esistono pre-operatorio, o modificare post-operatorio.
Conclusione
Questo studio dimostra che il punteggio POSSUM mortalità (R1) è uno strumento atto a rischio stratificare i pazienti con carcinoma gastrico sottoposti D2-LAD per lo sviluppo di complicanze postoperatorie gravi (compresa la mortalità post-operatoria), basato su problemi medici preesistenti o concomitanti. La morbilità indice POSSUM (R2) è particolarmente adatto per la valutazione del rischio, se i parametri di destinazione includono moderati a gravi complicazioni. Quando si utilizza questo strumento, tuttavia, la sovrastima del rischio deve essere considerato. Per i nostri scopi, nessuno degli strumenti (cioè PPS, V-POSSUM) esaminati per la valutazione del rischio pre-operatorio erano modelli efficaci. presentate file originali Infine, nel nostro studio abbiamo dimostrato che la documentazione accurata dei punteggi di rischio standardizzati è possibile in condizioni normali e che i parametri necessari per un secondo punteggio come il POSSUM Score potrebbero essere formulati.
Dichiarazioni
d'autore per le immagini
di seguito sono riportati i link ai file originali presentati degli autori per le immagini. 'file originale per la figura 1 12893_2004_48_MOESM2_ESM.tiff Autori 12893_2004_48_MOESM1_ESM.tiff autori file originale per la figura 2 interessi concorrenti
L'autore (s) dichiarano di non avere interessi in gioco.
|  DeNovix annuncia il vincitore dello spettrofotometro/fluorometro Platinum DS11 FX+
DeNovix annuncia il vincitore dello spettrofotometro/fluorometro Platinum DS11 FX+
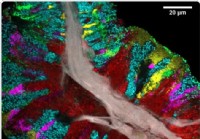 Mappa dettagliata del microbioma della lingua umana
Mappa dettagliata del microbioma della lingua umana
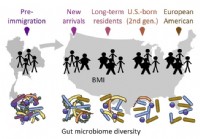 La migrazione colpisce il microbiota intestinale che a sua volta influisce sui ricercatori sulla salute
La migrazione colpisce il microbiota intestinale che a sua volta influisce sui ricercatori sulla salute
 Un ampio studio rileva che la carica virale di SARS-CoV-2 è più bassa nei bambini
Un ampio studio rileva che la carica virale di SARS-CoV-2 è più bassa nei bambini
 I pazienti in immunoterapia dovrebbero consumare più fibre,
I pazienti in immunoterapia dovrebbero consumare più fibre,
 Lo studio fa luce sulle cause del dolore intestinale debilitante
Lo studio fa luce sulle cause del dolore intestinale debilitante
 Il profilo batterico intestinale può prevedere il danno intestinale dopo la radioterapia
Piuttosto come unimpronta digitale fisica, il pattern microbico intestinale può essere utilizzato per identificare alcune vulnerabilità nei pazienti sottoposti a radioterapia per cancro alla prostata
Il profilo batterico intestinale può prevedere il danno intestinale dopo la radioterapia
Piuttosto come unimpronta digitale fisica, il pattern microbico intestinale può essere utilizzato per identificare alcune vulnerabilità nei pazienti sottoposti a radioterapia per cancro alla prostata
 Determinazione della capacità di neutralizzare gli acidi per gli antiacidi da banco
USP descrive una retro-titolazione per determinare la capacità di neutralizzazione dellacido (ANC). Il metodo è molto veloce, facile, e affidabile. La nota applicativa Metrohm AN T-192 include la dete
Determinazione della capacità di neutralizzare gli acidi per gli antiacidi da banco
USP descrive una retro-titolazione per determinare la capacità di neutralizzazione dellacido (ANC). Il metodo è molto veloce, facile, e affidabile. La nota applicativa Metrohm AN T-192 include la dete
 I grandi fagi appena scoperti offuscano il confine tra vita e non vita
Un nuovo studio pubblicato sulla rivista Natura mostra che ci sono letteralmente centinaia di virus abbastanza grandi da consumare batteri, e con proprietà tipiche di un organismo vivente piuttosto
I grandi fagi appena scoperti offuscano il confine tra vita e non vita
Un nuovo studio pubblicato sulla rivista Natura mostra che ci sono letteralmente centinaia di virus abbastanza grandi da consumare batteri, e con proprietà tipiche di un organismo vivente piuttosto