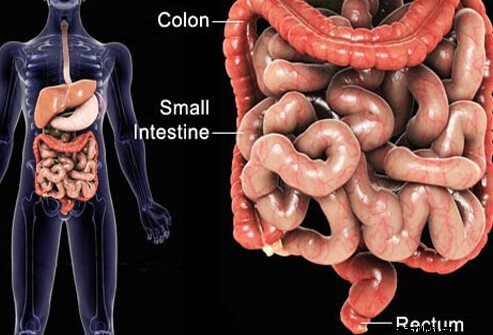
A gyulladásos bélbetegség (IBD) két különböző krónikus állapotra vagy betegségre utal, amelyek összefügghetnek:a Crohn-betegséggel és a fekélyes vastagbélgyulladással. Mindkét betegség a bél vagy a belek falának gyulladásából áll – innen ered a név –, ami a bélhez vezet, amely gyulladt, duzzadt és fekélyeket okoz. A gyulladás és annak következményei eltérőek a Crohn-betegségben és a colitis ulcerosában. A gyulladás különböző fokú hasi diszkomfortot, hasmenést és bélvérzést eredményez. Mindkét betegség súlyos emésztési problémákat okozhat.
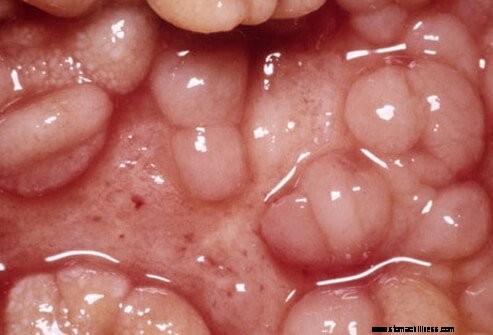
Crohn-betegségben a gyulladás a bél teljes falát érinti, még a mélyebb részeit is. Ez érintheti az emésztőrendszer bármely részét a szájtól a vastagbélig, a végbélig és a végbélnyílásig, bár a vékonybél, különösen az ileum a leggyakrabban érintett szerv, a vastagbél pedig a következő leggyakrabban érintett szerv. A Crohn-betegség egyik jellemzője, hogy a bél érintettsége nem folyamatos, azaz több terület gyulladt lehet, de a közbeeső szakaszok normálisak.
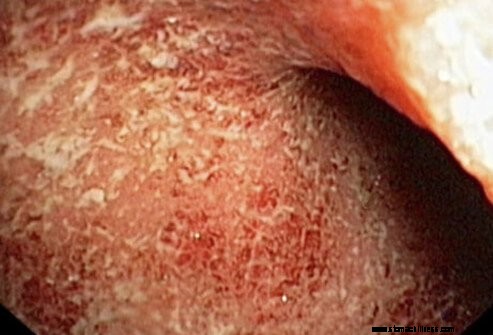
A Crohn-betegséggel ellentétben a fekélyes vastagbélgyulladásban a gyulladás csak a bélfal felületi rétegeit, a legbelső bélést érinti. Az érintettség a vastag- és végbélre korlátozódik, kihagyott területek nélkül. A gyulladás korlátozódhat a végbélre (fekélyes proctitisnek nevezik), de általában kiterjedtebb, és változó távolságra kiterjed a szigmabélre, a leszálló, keresztirányú és felszálló vastagbélre.

Bár a Crohn-betegség és a fekélyes vastagbélgyulladás tünetei hasonlóak, nem azonosak. A hasi fájdalom és a hasmenés mindkét betegségre jellemző, csakúgy, mint a fogyás és a láz. A fekélyes vastagbélgyulladás általában több vérzéssel jár a vastagbél nyálkahártyáját ellátó erek gyulladása által okozott kiterjedt erózió miatt. Másrészt a bélelzáródás tünetei (fájdalom, émelygés és hányás, valamint hasi puffadás) gyakrabban fordulnak elő Crohn-betegségben, mivel a bél teljes fala gyulladt.

Az IBD megnyilvánulásai az emésztőrendszeren kívül is előfordulhatnak. Számos típusú bőrbetegség (erythema nodosum, pyoderma gangrenosum) észlelhető, csakúgy, mint az uveitis, a szem gyulladása, amely befolyásolhatja a látást. Előfordulhat ízületi gyulladás, beleértve a medence sacroiliitisét is. Súlyosabb, de kevésbé gyakori a szklerotizáló cholangitis, a májat elvezető epeutak gyulladása. Bár mindegyik megnyilvánulás előfordulhat Crohn-betegségben vagy colitis ulcerosában, általában mindegyik megnyilvánulás gyakoribb az egyik vagy a másik betegségben. Például a szklerotizáló cholangitis sokkal gyakoribb vastagbélgyulladásban, mint Crohn-betegségben.
Az IBD oka ismeretlen. Ismeretes, hogy a genetikai és környezeti tényezők kombinációja folyamatos gyulladást eredményez, amely többnyire a bélben lokalizálódik, és valamilyen okból nem kontrollálható. A folytatódó gyulladás a bél lokális pusztulásához, valamint a bélen kívüli megnyilvánulásokhoz vezet. Ezért a kezelések a gyulladás szabályozására irányulnak.

Az IBD férfiaknál és nőknél egyaránt előfordul. Bár általában tizenéves vagy korai felnőttkorban kezdődik, máskor is kialakulhat, még csecsemők és idősek körében is. Korai megfigyelések szerint az IBD-ben szenvedő betegek hozzátartozóinál körülbelül 10-szer nagyobb volt az IBD-ben szenvedő betegek (általában ugyanolyan típusú, mint a betegnél, azaz Crohn-betegségben vagy colitis ulcerosában). Ha a beteg iker, a másik iker még nagyobb valószínűséggel szenved IBD-ben, és az egypetéjű ikrek nagyobb valószínűséggel osztoznak az IBD-ben, mint még az ikrek. Az IBD gyakoribb a kaukázusiak és a zsidó származásúak körében.
Az IBD-t néha összekeverik az irritábilis bél szindrómával (IBS). Az IBS oka, akárcsak az IBD esetében, nem ismert. A két betegség közötti szembetűnő különbség az, hogy az IBS-ben nincs azonosítható gyulladás. Egyes tünetek hasonlóak lehetnek - hasi fájdalom, hasmenés -, de az IBD egyéb tünetei és jelei nem észlelhetők - véres széklet, láz és fogyás. Úgy gondolják, hogy az IBS oka a bélizmok, az idegek és a váladék működési zavara, nem pedig a gyulladás. A bélgyulladás jelei, valamint a hason kívüli tünetek nem észlelhetők IBS-ben.

A bélnek csak néhány módja van arra, hogy reagáljon az őt érintő betegségekre, így nem meglepő, hogy az IBD tünetei átfedhetnek más bélbetegségekkel. Néhány tünetnek az IBS-hez való hasonlóságát már említettük. Egyéb gyakori hasi betegségek, amelyek utánozhatják az IBD-t, a divertikulitisz, a cöliákia és a vastagbélrák.
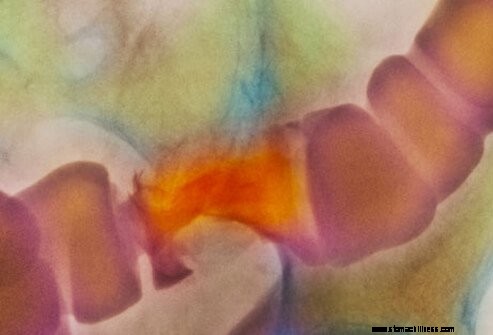
Bár nagyrészt endoszkópia váltja fel, a bárium-röntgenvizsgálatokat továbbra is használják az IBD diagnosztizálására. Colitis ulcerosa esetén a báriumos beöntés a leghasznosabb, mivel a vastagbelet vizsgálja. Crohn-betegségben a vékonybél sorozat a leghasznosabb, mivel a vékonybélben fordul elő a betegség leggyakrabban. Ezek a röntgenvizsgálatok azonosíthatják a fekélyeket, a szűkülő és kihagyott területeket, ami segíthet megkülönböztetni a Crohn-betegséget a fekélyes vastagbélgyulladástól.
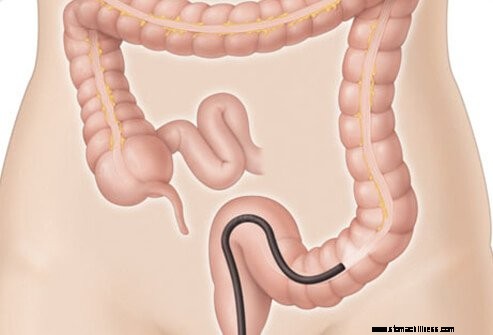
Az endoszkópia a legjobb módszer az IBD diagnosztizálására. Az endoszkópos eljárások közül a kolonoszkópia a leghatékonyabb, mivel a teljes vastagbél és a terminális csípőbél vizsgálatára is alkalmas, így a Crohn-betegség és a colitis ulcerosa legtöbb esetben diagnosztizálható. A kolonoszkópia a gyulladás finomabb jeleit képes felismerni, mint a báriumvizsgálat, és lehetőséget ad a vastagbél és a csípőbél nyálkahártyájának biopsziájára is. A biopsziák hasznosak lehetnek a Crohn-betegség és a fekélyes vastagbélgyulladás megkülönböztetésében, valamint ezen betegségek más kevésbé gyakori gyulladásos bélbetegségektől való megkülönböztetésében. Ha a Crohn-betegség a vékonybelet érinti, de a terminális ileumot nem, előfordulhat, hogy a kolonoszkóp nem tudja elérni a vékonybél érintett területét. Ebben a helyzetben enteroszkópia, egyfajta endoszkópia vagy lenyelt videokapszula használható, mindkettő a vékonybelet vizsgálja.
A legtöbb IBD-ben szenvedő beteg kezelését belgyógyászati szakorvosok irányítják, akik az emésztési rendellenességekre szakosodtak, úgynevezett gasztroenterológusok. Szükség lehet a központokba való utalásra olyan speciális eljárásokhoz, mint a vékonybél enteroszkópia és a videokapszula-vizsgálatok. A központokba való utalásra akkor is szükség lehet, ha a beteg klinikai lefolyása összetett vagy súlyos, vagy ha a beteg megfelelő jelölt lehet kísérleti gyógyszerek kipróbálására.

Az IBD tüneteinek súlyossága széles skálán mozog, és a súlyosság idővel változhat a kezelés megváltoztatása nélkül is. Hosszú hónapok-évek is előfordulhatnak minimális tünetekkel, ezeket remissziónak nevezik. A remissziót fokozott tünetek, úgynevezett fellángolások követhetik, amelyek átmeneti vagy hosszan tartó kezelési változtatásokat tehetnek szükségessé. A fekélyes vastagbélgyulladásban a betegek mindössze 5-10%-ának vannak folyamatosan tünetei. Érdekes módon a kolonoszkópia és a biopszia még minimális tünetek esetén is folyamatos gyulladást mutathat, bár a gyulladás általában enyhébb mértékű, mint a fellángolás során észlelt gyulladás.

A stressz minden betegség szinte minden tünetét rosszabbá teszi, de számos betegségnek ez az oka. Ugyanez a helyzet az IBD-ben is. A stressz súlyosbítja a tüneteket, és sajnos a stressz a legtöbb ember életének része. Ezért valószínű, hogy pusztán véletlenül egy stresszes időszak előzheti meg az IBD fellángolását, bár lehetséges, hogy a stressz, mivel számos hormonális és neurológiai változást okoz, valóban növelheti az IBD gyulladásának mértékét vagy legalábbis tünetek észlelése, erre nincs bizonyíték. A stressz nem okoz IBD-t, de ha lehetséges, mindig ésszerű csökkenteni a stresszt a fellángolások során.
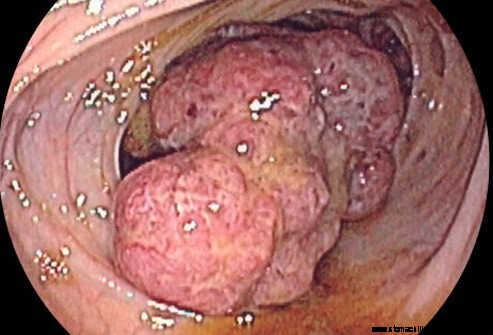
A Crohn-betegség gyulladása a bélfal teljes vastagságát érinti. A gyulladással sok duzzanat jelentkezik. A duzzanat beszűkítheti a bélben lévő lument (járatot). Ezenkívül a gyulladásos folyamat része a hegszövet lerakódása. A hegszövet lerakódása után összehúzódik, és szűkület képződik. A bélben ez az összehúzódás a lumen szűküléséhez is vezethet. Akár gyulladás, akár hegszövet képződése miatt, a bél szűkülete akadályozhatja a béltartalom áramlását. A tartalom visszaáll, és bélfeszüléshez és fájdalomhoz, hányingerhez és hányáshoz vezet. A has gyakran megduzzad a tágult bél és a bélnedvek váladéka miatt. Végül a bél működése teljesen megszűnhet (ileus). Az obstrukciót általában a kórházban kezelik a gyulladásra, a hegszövetre vagy mindkettőre irányuló kezeléssel.
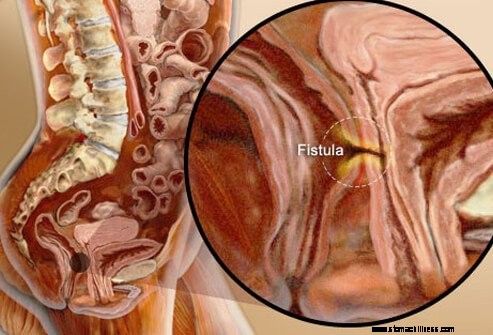
A Crohn-betegség a bélfal teljes vastagságának jellegzetes érintettsége miatt mély fekélyekhez vezethet, amelyek tályogokká, fertőzött gennyzsebekké alakulhatnak, fájdalmat és lázat okozva, akár a bélelzáródást is. A fertőzés az egész testben terjedhet (szepszis). A fekély áthatolhat a bélfalon, és behatolhat más közeli szervekbe, például a húgyhólyagba vagy a hüvelybe. A fisztulák a bőrön keresztül a test külső részébe is erodálhatnak. A bélből a szervekbe és a bőrbe képződő utakat fisztuláknak nevezzük. Az ilyen fisztulák krónikus húgyhólyagfertőzéseket vagy a béltartalomnak a hólyagba és a hüvelybe való kiürülését okozhatják. A sipolyokat és a tályogokat általában sebészeti úton kezelik, bár a Crohn-betegség némelyike hatásosabb kezelése lehetővé teheti a sipolyok spontán gyógyulását speciális kezelés nélkül.

A bélrák az IBD későbbi szövődménye. Gyakrabban fordul elő colitis ulcerosában, mint Crohn-betegségben, és sokkal gyakrabban érinti a vastagbelet. A vastagbélrák kockázata nyolc évnyi betegség után nő, és a gyulladás mértékének növekedésével növekszik. Így a vastagbél egészét érintő vastagbélgyulladásban szenvedő betegeknél nagyobb valószínűséggel alakul ki rák. Általában javasolt a vastagbélrák endoszkópos szűrése colitis ulcerosa esetén. Fontos azonban megjegyezni, hogy az IBD-ben szenvedő betegek túlnyomó többsége nem kap vastagbélrákot.

Az IBD gyulladása a belet, az elsődleges emésztőszervet érinti. Nem meglepő; ezért az IBD hatással van a táplálék emésztésére (például rossz emésztés és bizonyos vitaminhiányok). Nem világos azonban, hogy ennek a fordítottja igaz-e, vagyis hogy az élelmiszerek hatással vannak az IBD-re. Általában azt javasolják, hogy a betegek elhagyják azokat az ételeket, amelyek súlyosbíthatják tüneteiket, bár nincsenek olyan élelmiszerek, amelyeket kifejezetten tiltani kellene. Célszerű tesztelni a tej hatását a tünetekre, mivel a laktóz intolerancia tünetei (gyakori probléma) súlyosbíthatják az IBD hasmenését. Ha azonban nincs laktóz intolerancia, a tej folyamatos eltávolítása nem szükséges. A gázképző élelmiszerek, például a bab szintén súlyosbíthatják a hasi tüneteket.

Rostszegény diétát gyakran írnak elő Crohn-betegségben szenvedő betegek számára abból a feltételezésből kiindulva, hogy ha kevesebb az emészthetetlen anyag, akkor kevesebb lesz a bélben a tömb, és a béltartalom könnyebben távozik, különösen, ha a bél. szűkül. Mivel a vékonybél tartalma már folyékony formában van, és még a szűkített területeken is könnyen átjut, nem világos, hogy fontos-e a térfogat csökkentése. Ha alacsony szermaradéktartalmú diétát írnak elő, azt valószínűleg csak a fellángolások idején kell előírni. Ha aggodalomra ad okot nagyobb elzáródás miatt, a folyékony vagy akár tiszta folyékony étrend jobb választás lehet.
Ha a Crohn-betegség a vékonybél nagy részét érinti, vagy a műtét nagy részét eltávolította, akkor vitaminok és/vagy ásványi anyagok felszívódási zavara léphet fel, különösen azoké, amelyek elsősorban a terminális csípőbélből szívódnak fel (például B12-vitamin), amely a bélszakasz. amely gyakran megbetegszik vagy eltávolítható Crohn-betegségben szenvedő betegeknél. A hiányosságok elkerülése érdekében gyakran írnak fel vitamin- és ásványianyag-kiegészítőket, valamint a kiegyensúlyozott étrendet. Ez utóbbi megvalósításához hasznos lehet dietetikussal konzultálni. Súlyvesztés akkor is előfordulhat, ha a betegség vagy a reszekció elég kiterjedt ahhoz, hogy csökkentse a zsír és a fehérje felszívódását. Súlycsökkenés és vitamin- vagy ásványianyag-hiány is előfordulhat a rossz étvágy miatt, vagy az étkezés által kiváltott tünetek miatt. Szükség lehet kalória-kiegészítőkre.

Amint azt korábban tárgyaltuk, a stressz csökkentése javíthatja az IBD tüneteit vagy legalábbis azok észlelését, de valószínűleg nem befolyásolja a mögöttes gyulladást. Az egyéni vagy csoportos terápia, akárcsak a jóga, a meditáció vagy a testmozgás, segíthet a stressz csökkentésében.
Az IBD kezelése az IBD típusától – Crohn-betegség vagy colitis ulcerosa – a betegség helyétől és kiterjedésétől, valamint a betegség súlyosságától függ. Enyhe betegségaktivitás esetén a bélben helyileg ható gyulladáscsökkentő gyógyszerek (aminoszalicilátok) orálisan vagy beöntésként alkalmazhatók. Mérsékelt aktivitás esetén, különösen fellángolások idején, kortikoszteroidok, más típusú gyulladáscsökkentő gyógyszerek alkalmazhatók orálisan vagy beöntéssel vagy akár injekcióval is. A súlyosabb aktivitást más típusú, gyulladást is célzó gyógyszerekkel, immunmodulátorokkal és biológiai szerekkel kezelik.
Kétféle gyógyszert használnak súlyosabb IBD vagy IBD esetén, amely nem reagál más gyógyszerekre. Az egyik gyógyszertípus közé tartoznak az immunmodulátorok, olyan gyógyszerek, amelyek csökkentik az immunrendszer aktivitását, és ezáltal gátolják az immunrendszer által biztosított ingert, amely gyulladást okoz. A második típusú gyógyszerek közé tartoznak az úgynevezett biológiai szerek. A biológiai anyagok olyan ember által előállított antitestek, amelyek blokkolják az immunrendszer által kibocsátott egyes fehérjemolekulák működését, amelyek stimulálják a gyulladást és károsítják a sejteket. Az immunmodulátorokat mind Crohn-betegségben, mind fekélyes vastagbélgyulladásban alkalmazzák. A biológiai anyagokat leginkább Crohn-betegségben alkalmazzák. Crohn-betegségben az immunmodulátorok és a biológiai gyógyszerek kombinációja különösen hatékonynak tűnik.
Az IBD-ben szenvedő betegek gyakran műtéten esnek át. Colitis ulcerosa esetén a műtét alkalmazható súlyos, kezelésre nem reagáló betegségek kezelésére, valamint a rák kialakulásának megelőzésére. Szinte mindig a teljes vastagbelet eltávolítják, mivel a fekélyes vastagbélgyulladás gyakran az egész vastagbelet érinti, és a beteg rész eltávolítása után átterjedhet a vastagbél egyéb nem érintett részeire is. Míg korábban a vastagbél eltávolítása azt jelentette, hogy a betegeknek egy zacskóra volt szükségük a vékonybél tartalmának közvetlen összegyűjtéséhez, ma már lehetőség van sebészeti úton létrehozni egy tartályt a vékonybélből a tartalom számára, és lehetővé teszi a betegek normális székletürítését. P>
A fekélyes vastagbélgyulladás sebészeti beavatkozása jelentős előnyökkel jár; gyógyítja a betegséget, mivel eltávolítja a teljes érintett szervet (a vastagbelet). Crohn-betegségben a műtét súlyos vagy nem reagáló betegség kezelésére is alkalmazható, de általában a betegség szövődményei, például fisztulák és szűkületek esetén hajtják végre. A műtét ritkán gyógyítja meg a Crohn-betegséget, mivel a gyulladás hajlamos visszatérni a bél új szakaszaiban a beteg részek eltávolítása után.

A gyakorlatok és más stresszcsökkentő tevékenységek, mint például a jóga, a meditáció vagy a tai chi, elősegítik a jó közérzetet, és a stressz csökkentésével csökkenthetik a tünetek észlelt súlyosságát.

Az IBD gyakran egész életen át tartó betegség, kivéve azokat az egyéneket, akiknek vastagbélét fekélyes vastagbélgyulladás miatt eltávolítják, és kigyógyultak a betegségükből. A megfelelő és adekvát kezelés kritikus fontosságú, de a betegség visszaeső jellege miatt fontos megtanulni, hogyan kezeljük a fellángolásokat életmódváltással és stresszkezeléssel. A cél az, hogy a tünetek ne zavarják a mindennapi életet.
 Fahéjas mazsola éjszakai zab
Ugrás a recepthez Recept nyomtatása Észrevetted, hogy mostanában megugrott az éjszakai zabreceptek száma? Ezek a legújabb trendek a gyors és egyszerű reggelik terén, és ennek jó oka van. Az éjszakai
Fahéjas mazsola éjszakai zab
Ugrás a recepthez Recept nyomtatása Észrevetted, hogy mostanában megugrott az éjszakai zabreceptek száma? Ezek a legújabb trendek a gyors és egyszerű reggelik terén, és ennek jó oka van. Az éjszakai
 A kutatók diétával manipulálják a bélben lévő baktériumokat
A Stanford Egyetem Orvostudományi Karának tudósai kimutatták, hogy az étrend egérmodellel történő manipulálásával előnyben részesíthető egy adott baktériumtörzs beültetése másokkal szemben.
A kutatók diétával manipulálják a bélben lévő baktériumokat
A Stanford Egyetem Orvostudományi Karának tudósai kimutatták, hogy az étrend egérmodellel történő manipulálásával előnyben részesíthető egy adott baktériumtörzs beültetése másokkal szemben.
 Bélinvaginációk anamnézise – Az akut has diagnózisa
Az összes szerző statisztikái, kivéve VA Krasin statisztikáit, tartalmazzák több mint 100 eset. Leykhtenstern is akut betegségeket, közvetlenül a bélrendszeri megbetegedések predshestvovavsh-ét (pl.
Bélinvaginációk anamnézise – Az akut has diagnózisa
Az összes szerző statisztikái, kivéve VA Krasin statisztikáit, tartalmazzák több mint 100 eset. Leykhtenstern is akut betegségeket, közvetlenül a bélrendszeri megbetegedések predshestvovavsh-ét (pl.