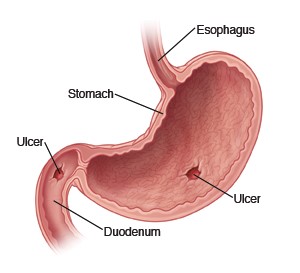
 Ce terme fait référence aux ulcères gastriques et duodénaux. L'ulcère gastro-duodénal (UPD) est caractérisé par un défaut de la muqueuse gastrique ou duodénale qui s'étend à travers la muqueuse musculaire jusque dans les couches profondes de la paroi. En plus du déséquilibre acide vs défense, il existe des lésions muqueuses par les produits H. pylori (VacA, Uréase, Protéase, phospholipase) ou d'autres lésions non acides potentielles. Il y a généralement un mélange d'inflammation aiguë et chronique
Ce terme fait référence aux ulcères gastriques et duodénaux. L'ulcère gastro-duodénal (UPD) est caractérisé par un défaut de la muqueuse gastrique ou duodénale qui s'étend à travers la muqueuse musculaire jusque dans les couches profondes de la paroi. En plus du déséquilibre acide vs défense, il existe des lésions muqueuses par les produits H. pylori (VacA, Uréase, Protéase, phospholipase) ou d'autres lésions non acides potentielles. Il y a généralement un mélange d'inflammation aiguë et chronique
Étiologie et association :
Table des matières
- 1 Étiologie et association :
- 2 symptômes et présentation clinique
- 3 Diagnostic de l'ulcère peptique
- 4 complications des ulcères peptiques.
- 5 Traitement et prise en charge
- L'infection à H.pylori (75 % gastrique, 90 % duodénale) est la cause la plus fréquente.
- Les ulcères gastro-duodénaux non causés par H.pylori sont généralement dus à des AINS (le plus courant), à un cancer gastrique, à la maladie de Chron ou à un gastrinome (ZES).
- D'autres stress aigus et traumatismes comme les brûlures, les traumatismes crâniens, l'intubation peuvent également provoquer des ulcères de stress aigus.
- Notez que les AINS inhibent la production de barrière de mucus car les prostaglandines produisent le mucus. Il s'agit de la cause la plus fréquente de PUD non causée par H. pylori.
- Le tabac et l'alcool retardent la cicatrisation, mais ne causent pas d'ulcères ; ils empirent simplement et empêchent la cicatrisation.
Symptômes et présentation clinique
- Douleur épigastrique (qui s'aggrave la nuit, sourde, douloureuse et rongeante), hématémèse, indolore sauf en cas de perforation.
- Symptômes post-alimentation :(aggravation en cas d'ulcère gastrique), (amélioration pendant 1 à 3 heures en cas d'ulcère duodénal)
- La perte de poids due à une diminution de l'OP due à la douleur est courante, donc plus fréquente dans l'ulcère gastrique que dans l'ulcère duodénal, cependant, il est impossible de différencier l'ulcère, la gastrite, la dyspepsie non ulcéreuse sans endoscopie haute.
- La perforation peut être une complication grave :les symptômes de la péritonite incluent la garde et la position immobile avec refus de bouger.
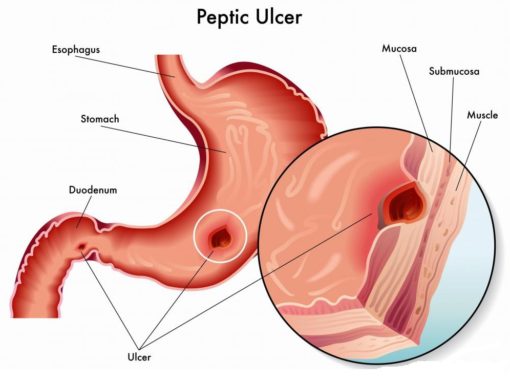 Diagnostic de l'ulcère peptique
Diagnostic de l'ulcère peptique
Vous ne pouvez pas faire la différence entre l'ulcère duodénal et l'ulcère gastrique uniquement en vous basant sur les symptômes de l'alimentation, car il n'est que suggestif et nécessite donc une endoscopie supérieure pour faire la différence. Le seuil de portée est bas (45 ans avec des douleurs épigastriques) car il faut exclure le cancer puisque le cancer peut être une cause (4 %) d'ulcères.
Le test de diagnostic le plus précis est l'endoscopie haute (en cas de résultat positif, il est nécessaire de biopsier l'ulcère pour exclure un cancer). La biopsie est importante pour distinguer le type d'ulcère et également exclure un cancer ulcératif.
- Test pour Helicobacter pylori :ceci est important car l'ulcère se reproduira ou ne répondra pas au traitement par IPP uniquement. En effet, ils doivent être traités par trithérapie.
- Étude barytée :peut détecter un ulcère (et non un cancer ou H. pylori) et n'est donc pas couramment réalisée.
- Pathologie de la biopsie :les ulcères gastro-duodénaux ont généralement des formes rondes à ovales, découpées avec des parois relativement droites, d'où des bords surélevés et pointus. Base lisse et propre de l'ulcère, les ulcères sont généralement solitaires (contrairement aux ulcères aigus multiples). Des plis muqueux environnants rayonnants sont généralement présents.
- L'ulcère actif a 4 zones :
- Débris fibrinoïdes nécrotiques
- Infiltrat inflammatoire non spécifique (principalement PMN)
- Tissu de granulation (cicatrisation fibrotique)
- Fibrose et cicatrice collagène (cicatrisée par la fibrose)
Complications des ulcères gastro-duodénaux.
- Hémorragie (la plus courante)
- Perforation :une perforation potentielle entraînant des saignements et une péritonite (perforation antérieure) et une pancréatite (perforation postérieure) peut s'accompagner d'une septicémie et entraînerait l'apparition d'air sous le diaphragme.
- Fe
2+
Anémie par carence (due à une perte chronique de sang)
- Obstruction pylorique :est le rétrécissement du canal pylorique par cicatrisation et gonflement de l'antre gastrique et du duodénum en raison d'ulcères peptiques. Le patient présente souvent des vomissements sévères sans bile
- Cancer de l'estomac (à exclure surtout si H.pylori en est la cause), rare et presque jamais dans le duodénum. Dans l'estomac, généralement un adénocarcinome de type intestinal (la note concerne les métastases du nœud supraclaviculaire)
Traitement et gestion
- Ulcère sans H.pylori/Cancer – L'IPP est généralement un traitement suffisant dans 90 % des cas.
- Ulcère à H.pylori – trithérapie (2 semaines) – voir ci-dessous si pas de résolution. Le traitement par IPP se reproduira si aucun antibiotique n'est utilisé. Norme de soins :trithérapie (CAP) en cas d'échec, remplacer par l'antibiotique Flagyl, tétracycline.
- Sélection du régime de trithérapie :
- IPP + Clarthromycine + soit (Amoxicilline si pas d'allergie à la pénicilline) soit Flagyl (si allergie à la pénicilline)
- Vérifiez avec l'endoscopie haute la résolution de l'ulcère* (voir si l'ulcère devient un cancer par biopsie pendant l'endoscopie haute) 1 à 2 mois après le traitement
- Test d'antigène des selles ou d'urée pour voir si l'échec du traitement de l'ulcère provient d'un H. pylori persistant
- Changez d'antibiotiques et ajoutez du bismuth en cas d'infection persistante à H. pylori.
- Échec du traitement médical généralement de
- Non-respect des médicaments, de l'alcool, de la fumée, des AINS
- Chirurgie indiquée si des complications telles que (hémorragie, perforation, obstruction de la sortie gastrique) se développent
- Ulcère perforé :FIV (liquide IV), IPP, antibiotiques (à large spectre en particulier, gram négatif) - même en cas de suspicion, il faut également faire les 3
 Ce terme fait référence aux ulcères gastriques et duodénaux. L'ulcère gastro-duodénal (UPD) est caractérisé par un défaut de la muqueuse gastrique ou duodénale qui s'étend à travers la muqueuse musculaire jusque dans les couches profondes de la paroi. En plus du déséquilibre acide vs défense, il existe des lésions muqueuses par les produits H. pylori (VacA, Uréase, Protéase, phospholipase) ou d'autres lésions non acides potentielles. Il y a généralement un mélange d'inflammation aiguë et chronique
Ce terme fait référence aux ulcères gastriques et duodénaux. L'ulcère gastro-duodénal (UPD) est caractérisé par un défaut de la muqueuse gastrique ou duodénale qui s'étend à travers la muqueuse musculaire jusque dans les couches profondes de la paroi. En plus du déséquilibre acide vs défense, il existe des lésions muqueuses par les produits H. pylori (VacA, Uréase, Protéase, phospholipase) ou d'autres lésions non acides potentielles. Il y a généralement un mélange d'inflammation aiguë et chronique Diagnostic de l'ulcère peptique
Diagnostic de l'ulcère peptique Des probiotiques pour de bonnes bactéries intestinales
Des probiotiques pour de bonnes bactéries intestinales
 Que manger en cas de RGO
Que manger en cas de RGO
 Troubles digestifs :pourquoi ai-je du sang dans mes selles ?
Troubles digestifs :pourquoi ai-je du sang dans mes selles ?
 Une étude suggère un lien entre l'utilisation de probiotiques et le « brouillard cérébral »
Une étude suggère un lien entre l'utilisation de probiotiques et le « brouillard cérébral »
 Cancer de l'utérus (cancer de l'utérus ou cancer de l'endomètre)
Cancer de l'utérus (cancer de l'utérus ou cancer de l'endomètre)
 Le virus Ebola est-il contagieux ?
Le virus Ebola est-il contagieux ?
 Comment se déroule une biopsie du côlon
Une biopsie du côlon est un examen qui teste des échantillons de tissus de votre côlon. Le fournisseur de soins de santé recherche des tissus anormaux, comme des cellules cancéreuses ou précancéreuses
Comment se déroule une biopsie du côlon
Une biopsie du côlon est un examen qui teste des échantillons de tissus de votre côlon. Le fournisseur de soins de santé recherche des tissus anormaux, comme des cellules cancéreuses ou précancéreuses
 Les enfants noirs sont moins susceptibles d'obtenir des médicaments pour les douleurs à l'estomac aux urgences :étude
Dernières actualités Enfants en bonne santé Les problèmes dalimentation du bébé liés à des retards de développement Son bras sest coincé dans le tapis roulant de la famille Vous vous inquiétez de lut
Les enfants noirs sont moins susceptibles d'obtenir des médicaments pour les douleurs à l'estomac aux urgences :étude
Dernières actualités Enfants en bonne santé Les problèmes dalimentation du bébé liés à des retards de développement Son bras sest coincé dans le tapis roulant de la famille Vous vous inquiétez de lut
 Diagnostic des lésions ouvertes de l'estomac - Diagnostic de l'abdomen aigu
Diagnostic des lésions ouvertes de lestomac en comparaison avec fermé est relatif est facile. Les blessures par balles et écorchées se rencontrent plus souvent, est plus rare — les blessures par coupu
Diagnostic des lésions ouvertes de l'estomac - Diagnostic de l'abdomen aigu
Diagnostic des lésions ouvertes de lestomac en comparaison avec fermé est relatif est facile. Les blessures par balles et écorchées se rencontrent plus souvent, est plus rare — les blessures par coupu