
La colitis ulcerosa (CU) es un tipo de enfermedad inflamatoria intestinal en la que se produce inflamación
y daño estructural en la capa más interna del intestino grueso. Actualmente, no hay suficiente evidencia para sugerir qué dieta es la mejor dieta para el manejo de la CU. Esto puede generar cierta confusión y desafíos al tratar de determinar la mejor manera de administrar su UC. Sin embargo, una cosa que SÍ sabemos es que los patrones dietéticos generales siempre han demostrado tener un mayor impacto a largo plazo en comparación con centrarse en un solo nutriente o grupo de alimentos.
En primer lugar, el azufre es un elemento natural que se encuentra en nuestro suelo, plantas, alimentos y agua¹. En nuestros cuerpos, el azufre tiene muchas funciones esenciales, como apoyar la salud de la piel, los tejidos conectivos, el metabolismo, reducir el estrés oxidativo y es un actor clave en la expresión génica². El azufre se encuentra en muchos alimentos nutritivos y, por lo general, se encuentra en forma de aminoácidos, los componentes básicos de las proteínas. El azufre también se puede encontrar en frutas y verduras, ya que forma parte de ciertas vitaminas y antioxidantes².

Hay algo llamado la hipótesis de la toxina del sulfuro de hidrógeno. La inflamación que se observa en la CU suele ser mayor en el recto y se extiende hacia el colon. La idea con esta hipótesis es que altas concentraciones de una “toxina” cerca del recto podrían estar involucradas en la patogenia de la CU. Se desconoce la identidad de esta toxina, sin embargo, investigaciones emergentes apuntan al sulfuro de hidrógeno (H₂S) como un posible candidato³.
Esta hipótesis establece que el H₂S se vuelve tóxico en altas concentraciones en nuestro colon y potencialmente puede alterar la barrera intestinal y la capa mucosa; esto puede incluir la reducción de la producción de ácidos grasos de cadena corta (AGCC), lo que podría provocar la muerte celular, el estrés oxidativo y la inflamación intestinal. El azufre de la dieta está involucrado en la producción de H₂S cuando es reducido por bacterias reductoras de azufre³. Esta hipótesis también sugiere que los aumentos de azufre en la dieta pueden conducir a aumentos de H₂S en nuestro colon, lo que provoca inflamación y exacerbación de la CU³.
Los estudios para respaldar la hipótesis de la toxina H₂S provienen principalmente de modelos animales preclínicos y, por lo tanto, no reflejan completamente la verdad para los humanos. Además, la hipótesis es cuestionada por el hecho de que el H₂S en niveles bajos tiene un efecto antiinflamatorio y se ve mejor en una forma dependiente de la concentración, que puede variar de persona a persona.
Por último, la hipótesis de la toxina H₂S se centra principalmente en la ingesta de alimentos que contienen azufre y descuida todos los demás componentes de la dieta en la patogenia de la CU. Hay muchas partes móviles a tener en cuenta al observar cómo los alimentos pueden afectar en última instancia tanto a los síntomas como a la inflamación subyacente de la CU. En pocas palabras, debemos considerar la complejidad de nuestra microbiota intestinal y su entorno metabólico, en lugar de centrarnos en un solo compuesto.
Si damos un paso atrás en la ciencia para ver cómo sería REALMENTE una dieta baja en azufre, hay algunos pros y contras de esta forma de comer. Y aunque la ciencia no está exactamente donde nos gustaría que estuviera todavía, hay algunas ganancias definitivas que pueden provenir de una dieta baja en azufre.
Una dieta alta en azufre incluiría altos niveles de proteínas y grasas animales (como carne roja, queso y huevos) y cantidades inherentemente bajas de fibra. En general, los estudios que buscan reducir la ingesta de azufre para la CU sugieren cambiar de la dieta occidental tradicional a una dieta más basada en plantas³. Los pacientes que modifican sus dietas para adaptarse a una dieta más basada en plantas o vegetariana tienden a lograr mejor la remisión y aliviar los síntomas³. Tenga en cuenta que estos estudios se basaron en tamaños de muestra pequeños e informes de casos, y aún se necesita más investigación por hacer.
Además, las dietas basadas en plantas son diversas y variadas y simplemente ser "basadas en plantas" no siempre significa que la dieta de una persona consiste en alimentos de alta calidad. Se recomienda encarecidamente trabajar con un dietista al implementar cualquier dieta para la CU, especialmente cuando se considera un nuevo patrón de dieta, como una dieta más basada en plantas.
Aunque la investigación que analiza las dietas bajas en azufre como una intervención dietética para la CU aún es limitada, existe una sólida investigación que sugiere que los patrones dietéticos basados en plantas son beneficiosos para los pacientes con enfermedad inflamatoria intestinal (EII), incluida la CU.
Se ha demostrado que los componentes de la dieta occidental, como la carne, las grasas, los alimentos procesados, el alcohol, los conservantes y los emulsionantes, tienen efectos perjudiciales sobre el microbioma intestinal y se han indicado en la patogenia de la EII⁴⁵. Un estudio holandés reciente que siguió a 724 pacientes con EII durante 2 años encontró que un patrón dietético similar a la dieta occidental (más alto en carnes rojas y alimentos procesados) se asoció con una mayor aparición de brotes⁶.
También sabemos que se ha demostrado que el patrón de dieta mediterránea, que promueve una mayor ingesta de vegetales, cereales integrales, fibra, pescado y pollo, con un consumo reducido de carne roja, reduce los marcadores inflamatorios en humanos y, por lo tanto, puede ayudar a los pacientes con EII⁷.
Como se mencionó anteriormente, los patrones dietéticos generales son CLAVE para obtener resultados positivos a largo plazo y también para nuestra calidad de vida en general. En el contexto de la EII, los patrones dietéticos que incluyen más frutas, verduras y alimentos de origen vegetal, y cantidades más bajas de carnes rojas han demostrado ser beneficiosos para el control de la enfermedad y serían más fáciles de incorporar a su régimen alimentario diario .
Se debe tener precaución al decidir seguir una dieta baja en productos de azufre. Esto puede volverse bastante restrictivo y privar a nuestros cuerpos de la nutrición esencial, sin mencionar la erradicación de las funciones beneficiosas del azufre. Las dietas restrictivas pueden comenzar fácilmente a convertir en villanos a los alimentos que siguen siendo TAN importantes para la salud en general, por lo que siempre debemos sopesar cuidadosamente los beneficios y los riesgos.
También es bueno tener en cuenta que seguir cualquier dieta restrictiva, como una baja en azufre, puede tener un impacto negativo en su salud mental general, así como en su vida social y familiar.
Tenga en cuenta que tener CU ya puede ponerlo en riesgo de sufrir deficiencias nutricionales, por lo tanto, seguir una dieta restrictiva no sería favorable para esto. Los estudios muestran que la mayoría de los pacientes con EII restringirán su dieta de alguna manera para aliviar sus síntomas⁷ ⁸. Si este es su caso, se recomienda enfáticamente que trabaje con un dietista registrado para evaluar cualquier brecha nutricional en su dieta.

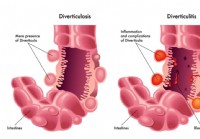 Enfermedad diverticular
Enfermedad diverticular
 Bacterias en el canal del parto relacionadas con menor riesgo de cáncer de ovario
Bacterias en el canal del parto relacionadas con menor riesgo de cáncer de ovario
 Los beneficios para la salud intestinal comienzan en el embarazo
Los beneficios para la salud intestinal comienzan en el embarazo
 Estas tendencias de salud crónicas te sorprenderán (pero hay esperanza)
Estas tendencias de salud crónicas te sorprenderán (pero hay esperanza)
 ¿Debe hacer ejercicio si tiene EII?
¿Debe hacer ejercicio si tiene EII?
 En defensa de las patatas:cómo el almidón resistente de las patatas afecta a la microbiota intestinal
En defensa de las patatas:cómo el almidón resistente de las patatas afecta a la microbiota intestinal
 ¿Cómo encontrar los consejos nutricionales adecuados para un intestino sano? Los dietistas registrados desacreditan 5 mitos comunes sobre la salud intestinal
Como explicamos en este blog, la mejor manera de mantener un intestino saludable es ser consciente de los alimentos que elige comer. Sin embargo, no todos los consejos de nutrición disponibles en líne
¿Cómo encontrar los consejos nutricionales adecuados para un intestino sano? Los dietistas registrados desacreditan 5 mitos comunes sobre la salud intestinal
Como explicamos en este blog, la mejor manera de mantener un intestino saludable es ser consciente de los alimentos que elige comer. Sin embargo, no todos los consejos de nutrición disponibles en líne
 Trastornos digestivos:síntomas de problemas hepáticos
Distintas enfermedades, síntomas similares Hay más de 100 enfermedades hepáticas diferentes. Tienen diferentes causas, entre ellas: Infección Demasiado alcohol Medicamentos, drogas ilegales o toxina
Trastornos digestivos:síntomas de problemas hepáticos
Distintas enfermedades, síntomas similares Hay más de 100 enfermedades hepáticas diferentes. Tienen diferentes causas, entre ellas: Infección Demasiado alcohol Medicamentos, drogas ilegales o toxina
 Ántrax
Datos que debe saber sobre el ántrax El ántrax es una infección causada por la bacteria Bacillus anthracis , generalmente transmitido por animales. El ántrax causa enfermedades de la piel, los pulmo
Ántrax
Datos que debe saber sobre el ántrax El ántrax es una infección causada por la bacteria Bacillus anthracis , generalmente transmitido por animales. El ántrax causa enfermedades de la piel, los pulmo