Eine seltene Riesen gastrointestinalen Stromatumoren Tumor des Magens den Oberbauch durchqueren: ein Fallbericht und Literaturübersicht
Zusammenfassung
Wir über den Fall eines 66-jährigen Frau mit einem großen gastrointestinalen Stromatumoren Tumor des Magens präsentieren, der überquert ihr Oberbauch. Die vorherrschende Bauch Zeichen war ein großer, Tastbefund, aber es gab keine andere charakteristische Befunde in ihrer körperlichen Untersuchung oder ihre Routine-Blut Aufarbeitung, einschließlich biochemischen Markern. Es war schwierig, den Ursprung der Masse auf Bildgebung zu beurteilen. Darüber hinaus ergab Röntgenbefund, dass die Masse eine komplexe Beziehung hatte mit vielen großen Blutgefäße. Eine explorative Laparotomie zeigte einen großen Tumor aus der Vorderwand des Magenfundus vorsteht, an der kleinen Kurvatur des Magens, der ungefähr 21 × 34 × 11 cm im Durchmesser und einem Gewicht von 5,5 kg. Eine vollständige Resektion durchgeführt wurde und der Tumor wurde auf der Immunhistochemie als gastrointestinalen Stromatumoren Tumor des Magens aus. Die präoperative Diagnose von gastrointestinalen Stromatumoren kann schwierig sein, und wir hoffen, dass die Präsentation dieser seltenen Fall und Literatur profitieren andere Diagnose von Klinikern mit ähnlichen Problemen.
Schlüsselwörter Diagnose Gastrointestinale Stromatumoren GIST prognostischer Faktor Hintergrund
gastrointestinale Stromatumoren (GIST) sind seltene Krebserkrankungen, einem Anteil von 0,1% bis 3,0% aller Magen-Darm-Tumoren [1]. Bei Erwachsenen treten häufig GIST im Magen (ca. 60%) und 30% von ihnen im Dünndarm erscheinen. In sehr seltenen Fällen stammen GIST aus dem Gekröse, Omentum oder retroperitoneum außerhalb des Magen-Darm-Trakt [2, 3].
GIST reichen von zufälligen Läsionen einige Millimeter im Durchmesser großen Massen Dutzende Zentimeter groß und sie haben ein breites Reihe von Präsentationen. Einige sind identifiziert klinisch, weil sie Symptome verursachen; aber die meisten GIST sind asymptomatisch und entdeckte übrigens [4]. Eine große Anzahl von neuen Studien über die histologischen diagnostischen Kriterien, GIST Molekularbiologie und Pathogenese, Imaging-Strategien und chirurgische und adjuvanten Behandlung wurden veröffentlicht [5, 6] und damit mehr Aspekte von GIST wurden aufgedeckt und verstanden werden. Trotz dieser, in einigen Fällen ist es immer noch schwierig GIST zu diagnostizieren.
In diesem Bericht haben wir einen seltenen Fall eines riesigen GIST des Magens beschreiben, die den Oberbauch durchquert hatte. Nach bestem Unseres Wissens ist dies die größte Tumor in der Literatur berichtet. Der Tumor wurde vollständig reseziert und unsere Abteilung für Pathologie gekennzeichnet es durch die Immunhistochemie (unter Verwendung von zum Beispiel CD117, CD34, Dog-1), um die Richtung zu bewerten, in dem sie dazu neigt, wurde zu unterscheiden.
Fall Präsentation
Unsere Leber-Gallen- Chirurgie Ambulanz nahm eine 66-jährige Frau, die mit einer jahrelangen Geschichte der erschwerenden Bauchbeschwerden vorgestellt, die vor allem mit Aufblähung und Symptome wie epigastrische Fülle, Aufstoßen, Verringerung der Nahrungsaufnahme und frühes Sättigungsgefühl verbunden war. Sie berichtete nicht über den Verlust an Körpergewicht. Eine körperliche Untersuchung ergab eine tastbare Masse im Oberbauch, von der rechten hypochondrische Region nach links hypochondrische Region, mit gewöhnlichen Konsistenz und einer glatten Oberfläche erstreckt. Ihre Leber und Milz waren nicht tastbar Abstand von der Rippenrand und wurden Ausschreibung nicht auf Palpation. Alle Routine Blut und biochemische Marker waren normal. Die Niveaus der Tumormarker untersucht, einschließlich Kohlenhydrat-Antigen 125 und karzinoembryonales Antigen, innerhalb der normalen Bereiche waren.
Eine obere gastrointestinale Barium Reihe der Antrum, Fundus und Körper ihres Bauches zeigte, sowie das Jejunum wurden prominent komprimiert und infraplacement (Abbildung 1). Allerdings hat die Gastroskop Prüfung keine Anomalie zeigen. Ein Bauch-Ultraschall zeigte eine scharf mit einer intakten Kapsel und undurchsichtigen dunklen Bereichen der Flüssigkeit im mittleren Bereich erfasst definierte Masse, suggestive eines riesigen zystische solide Myom. Wir waren nicht in der Lage, jede Verbindung zwischen den benachbarten Organen zu identifizieren und die Masse, weil der Tumor zu groß war, eine klare Sicht zu erhalten. Abbildung 1 Obere Magen-Darm-Barium. (A) Der Fundus und Körper des Magens sind eng zusammengedrückt und eine hochdichte Bereich kann in der linken Mitte Abdomen sichtbar. (B) Die Antrum des Magens und Dünndarm sind ebenfalls komprimiert und infraplacement.
Verbesserte abdominale Computertomographie (CT) zeigte eine verformte Leber von abnormen Größe und Struktur, und eine große Low-Density-Bereich eine gut umschriebene Grenze mit dass Overlay die gesamte linke Leber und teilweise die richtige Leber überlagern. Der Tumor enthielt inhomogen zystische Komponenten vermischt mit festen Elementen (Abbildung 2). In der arteriellen Phase, eine vollständige Füllung des Tumors mit Kontrastmaterial wurde nie beobachtet; fleckige Erweiterung möglich Tumor-Nekrose in den Niedrigdämpfungsbereiche angezeigt. Der Bereich der geringeren Dichte haben erhöhen auch nicht vollständig auf verzögerte Scans. Es gab keine Anzeichen einer Lymphadenopathie oder Leber- oder Pankreaserkrankung. Figur 2 Enhanced abdominal Computertomographie zeigt einen großen Bereich niedriger Dichte über die Gesamtheit der linken und rechten Teil der Leber.
CT-Angiographie (CTA) zeigte, dass der Tumor hauptsächlich durch Zweige von den linken und rechten Magen-Arterien geliefert wurde. Die gemeinsame Leberarterie, neben Leberarterie, Milzarterie, A. mesenterica superior und linken Nierenarterie links auf den Tumor komprimiert wurden. Die Pfortader, untere Hohlvene, wurden Lebervene und Vena mesenterica superior links auch komprimiert (Abbildung 3). Abbildung 3 CT-Angiographie. (A) Das Bild zeigt eine große Masse etwa 30 cm im maximalen Durchmesser. Die linke Lebervene (schwarzer Pfeil) wird durch die große Masse auf der rechten Seite zusammengedrückt wird. Im zweiten Leberhilus die inferior vena cava (weißer Pfeil) wird ebenfalls komprimiert. (B) Die Pfortader (schwarzer Pfeil) und V. mesenterica superior (roter Pfeil) nach rechts komprimiert. Die Spur der Milzvene (weißer Pfeil) ist nicht klar. (C) Die mesenterica superior (schwarzer Pfeil) zusammengedrückt wird. (D) Der Tumor wird versorgt in erster Linie durch Zweige von links (roter Pfeil) und rechts Magen-Arterie, obwohl Herkunft aus der gemeinsamen Leberarterie ist ebenfalls möglich. Die gemeinsame Leberarterie (blauer Pfeil), sind an den Tumor benachbarten Leberarterie und Milzarterie (weißer Pfeil) links. (E) Zusätzlich zu den in (C) genannten Arterien, die A. mesenterica superior (schwarzer Pfeil) und die linke Nierenarterie sind auch neben dem Tumor und komprimiert.
Eine Probelaparotomie unter Vollnarkose durchgeführt wurde, und zeigte eine riesige dickwandige Tumor, der fast in die Bauchhöhle gefüllt. Es zeigte sich aus der vorderen Wand des Fundus ihres Bauches, an der kleinen Kurvatur vorzustehen. Der Tumor war gut abgegrenzte aus den umliegenden Organen (Leber, Milz, Colon transversum), die verschoben wurden, aber nicht mit dem Tumor beteiligt. Darüber hinaus war der Tumor keine Beziehung zu den benachbarten großen Gefäßen. Um den Tumor vollständig auszurotten, wurden die proximalen Magen und unteren Speiseröhre segmentally reseziert, und dann wurde ein esophagogastrostomy durchgeführt. Keine Anzeichen von Lebermetastasen, Lymphknotenschwellungen oder Peritonealdialyse Metastasen wurde (Abbildung 4). Der Tumor ungefähr 21 × 34 × 11 cm im Durchmesser und wog 5,5 kg gemessen. Figur 4 den Tumor ragt von der vorderen Wand des Fundus auf der kleinen Kurvatur des Magens, Mess 21 × 34 × 11 cm Durchmesser und einem Gewicht von 5,5 kg.
histopathologische Untersuchung des resezierten Probe ergab eine Stromazellen Neoplasie mit nekrotischen und hämorrhagischen Bereichen sowie eine Proliferation von Spindelzellen mit einer mitotischen Zahl von weniger als fünf Mitosen pro 50 High-Power-Felder.
immunhistochemischen Analyse ergab, die Probe CD177 positiv, CD34 positiv, Dog-1positive, Ki-67 positiv (1%) und S-100 negativ. Der postoperative Verlauf war ereignislos und die Behandlung mit Imatinibmesilat wurde sofort eingeleitet. Unser Patient wurde 20 Tage nach der Operation entlassen und beraten Follow-up-CT-Scans von ihrem Bauch in regelmäßigen drei bis sechs Monate Abständen zu besuchen.
Diskussion
GIST sind Weichteilsarkome. Sie stellen die häufigste mesenchymale Neoplasmen des Verdauungstrakts. Basierend auf einer Analyse der GIST Histologie, die meisten von ihnen können in drei große histologische Muster sortiert werden: Spindelzelltyp (70%), überwiegend epithelioid Zelltyp (20%) oder eine Mischung von beiden Spindel- und Epitheloidzellen [7].
Die immunhistochemischen Eigenschaften von GIST werden verwendet, Diagnose zu bestätigen. Studien zeigten, dass für das KIT (auch bekannt als CD117) positiv sind etwa 95% der GIST bestätigt, die eine zentrale Rolle in der Pathogenese spielt. Gain-of-function Mutationen in KIT
konstitutive Überexpression und Autophosphorylierung von c-kit führen, die Zellen in Richtung Proliferation und /oder weg von apoptotischen Wege [8] induziert. viele nicht-GIST sind auch positiv für das KIT, und etwa 5% der GIST haben jedoch keine nachweisbare KIT Ausdruck [9, 10].
Viele neue Gen-Mutationen sind bei der Identifizierung von KIT-negativen GIST verwendet oder GIST von ähnlichen zu unterscheiden Tumoren. Etwa 80% der KIT-negativen GISTs wurden fand einen platelet-derived growth factor receptor alpha
Gen (PDGFRA
) Mutation haben, die in einer epithelioid Morphologie führt. Diese Entdeckung war in Unterscheiden zwischen KIT-negativen GISTs und anderen gastrointestinalen Läsionen mesenchymalen verwendet worden [11, 12]. BRAF
Mutationen wurden in einer kleinen Anzahl von Hochrisiko-GIST zeigte, die aus Darm entwickeln KIT in oder PDGFRA
Mutationen fehlen [13]. Ein vielversprechender calciumabhängige und Rezeptor- Chlorid-Kanal-Protein aktiviert, wie DOG1 bekannt ist, hat sich als sensitiver und spezifischer Marker in der Einstellung des KIT-negativen GIST verwendet entstanden [14]. Protein kinase C theta, ein nachgeschalteter Effektor in der KIT-Signalweg, wird zwischen GISTs und Leiomyosarkom oder anderen Tumoren zu unterscheiden, die ähnlich GISTs Histopathologie aufweisen [15]. Vor kurzem wurde ein neuartiger Biomarker Carboanhydrase II genannt, die durch einen Beitrag zur intrazellulären Alkalisierung und extrazellulären Ansäuerung Tumorwachstum fördern können, nachgewiesen wurde unter mesenchymalen Tumoren [16] recht selektiv zu GIST zu sein.
Das klinische Bild von GIST ist unberechenbar . Etwa 70% der Patienten sind symptomatisch und GIST sind mit einer breiten Palette von Präsentationen verbunden sind, frühe Sättigung einschließlich, Blähungen und irgendeine Form von Magen-Darm-Blutungen, entweder akut oder chronisch [17]. Jedoch etwa 30% sind asymptomatisch oder die GIST erkannt wird übrigens bei der Autopsie. Es gibt keine physikalische Feststellung, dass das Vorhandensein eines GIST speziell vorschlägt. Obwohl es mehrere diagnostische Modalitäten zur Verfügung, wie Barium Untersuchung des Magen-Darm-Trakt, CT oder Bauch Ultraschall sind, keiner von ihnen kann die Diagnose zu bestätigen. In einigen Fällen erweisen sich diese Untersuchungen in Bezug auf die Tumoridentifikation trügerisch. Wie in unserem Fall, CT-Bilder und eine obere Reihe gastrointestinalen Barium vorgeschlagen, dass der Tumor möglicherweise aus der Leber oder der Magen-Darm-Trakt stammt. Darüber hinaus zeigte die Bauch-Ultraschall die Möglichkeit, dass der Tumor aus der retroperitonealen Organe kamen. Wir konnten nicht die Diagnose bestimmen, weil Anzeichen offensichtlich für beide möglichen Diagnosen waren. Unter diesen Umständen haben wir beschlossen, eine Probelaparotomie auszuführen. Um explizit die Beziehung zwischen wichtigen Gefäße, Nachbarorgane und die Masse bestimmen, Prüfung CTA vor der Operation durchgeführt wurde.
Da GIST sind in der Regel strahlenresistenten und unempfindlich gegen chemotherapeutische Mittel, bleibt Operation die Haupttherapie für Patienten mit primären GIST, die haben keine Beweise für die Metastasierung. Der Tumor in unserem Bericht war so groß, dass es fast die Bauchhöhle gefüllt, ca. 21 × 34 × 11 cm. Obwohl keine solche fortgeschrittenen Fall hatte zuvor in der Literatur berichtet wurde, konnten wir den Tumor vollständig mit dem proximalen Magen und unteren Speiseröhre zu entfernen.
Es gibt auch viele GIST, die Metastasen oder sind inoperablen mit aktuellen Technologie. Imatinibmesilat, die ein Inhibitor einer Familie von strukturell verwandten Tyrosinkinasen Signalisierungs Enzyme ist, ist derzeit die wirksamste Behandlung für GISTs [18]. Allerdings sind einige Patienten zu Imatinibmesilat unempfindlich, da fast unmittelbar nach der Inbetriebnahme oder Stabilisierung der Krankheit sie dann erleben Fortschreiten der Krankheit, während auf Medikamente. In dieser Situation wird ein Multi-Kinase-Hemmer, der zum Beispiel KIT, PDGFR und vaskulären endothelialen Wachstumsfaktor-Rezeptoren 1 bis 3, wie Sunitinib hemmt, ist für diejenigen angegeben, die Behandlung mit Imatinib fail [19]. Es gibt ein paar Patienten mit GIST, die sowohl Imatinib und Sunitinib Behandlung versagen. In diesen Fällen hat die Forschung, dass Nilotinib gezeigt, die speziell KIT hemmt, PDGFRA und BCR-ABL, das Problem behebt [20].
Eine allgemeine Übereinstimmung ist, die Tumorgröße und mitotischen Zählen Sie die wichtigsten prognostischen Faktoren bei GIST sind. Diese beiden Merkmale waren die Grundlage für einen Konsens-Ansatz zur Risikoabschätzung von GIST im Jahr 2002 veröffentlicht [21]. Anschließend wurden die Kriterien für die Risikoabschätzung von GIST ständig aufgrund der Verfügbarkeit von klinischen Follow-up langfristige erweitert. Basierend auf der langfristigen Follow-up von mehr als 1.600 Patienten, Miettinen und Lasota [2] vorgeschlagenen Leitlinien für die Risikoabschätzung von primären GIST basiert auf Mitoseindex, Größe und Standort. Darüber hinaus können andere pathologischen Merkmale, einschließlich Zellularität, Schleimhaut Ulzerationen und das Vorhandensein oder Fehlen von KIT in oder PDGFRA
Mutationen wurden klinisch bewertet worden [22].
Fazit
Wir haben eine ungewöhnlich große beschrieben Magen-GIST. Nach grundlegenden chirurgischen Prinzipien in der Behandlung von Magen-GIST, reseziert wir den Tumor vollständig mit dem proximalen Magen und unteren Speiseröhre. Der Patient wurde nach der Operation nachuntersucht. Darüber hinaus werden wir in regelmäßigen Abständen den Patienten untersuchen und Förderrichtlinien für die medizinische Therapie folgen. Wir hoffen, dass die Präsentation von diesem seltenen Fall könnten andere profitieren, wenn sie eine ähnliche diagnostische Probleme auftreten.
Zustimmung
Eine schriftliche Einverständniserklärung des Patienten für die Veröffentlichung des vorliegenden Falles Bericht und etwaige begleitende Bilder erhalten.
Erklärungen
Autoren 'Original vorgelegt Dateien für Bilder Was sind unten, um die Links zu den Autoren ursprünglich eingereichten Dateien für Bilder. 12957_2011_1068_MOESM1_ESM.jpeg Autoren Originaldatei für Abbildung 1 12957_2011_1068_MOESM2_ESM.jpeg Autoren Originaldatei für Abbildung 2 12957_2011_1068_MOESM3_ESM.jpeg Autoren Originaldatei für Abbildung 3 12957_2011_1068_MOESM4_ESM.jpeg Autoren Originaldatei für 4 12957_2011_1068_MOESM5_ESM.doc Autoren Originaldatei für Abbildung 5 12957_2011_1068_MOESM6_ESM.doc Autoren Originaldatei für 6 12957_2011_1068_MOESM7_ESM.doc Autoren Originaldatei für 7 12957_2011_1068_MOESM8_ESM.doc Autoren Originaldatei für 8 12957_2011_1068_MOESM9_ESM.doc Autoren Originaldatei für 9 Konkurrierende Interessen
Die Autoren erklären, dass sie haben keine Interessenkonflikte.
Beiträge der Autoren
CL das Studium und die LZ entwarf das Manuskript entworfen. CL ist der Garant. Alle Autoren trugen zum intellektuellen Kontext und gelesen und genehmigt die endgültige Version.
 Verbreitung von E. coli Superbug durch schlechte Toilettenhygiene,
Verbreitung von E. coli Superbug durch schlechte Toilettenhygiene,
 Pflanzliche Ernährung könnte Ihre rheumatoide Arthritis heilen
Pflanzliche Ernährung könnte Ihre rheumatoide Arthritis heilen
 Wenn Sie über 50 sind,
Wenn Sie über 50 sind,
 Antioxidantien in der Nahrung können das Darmkrebsrisiko erhöhen.
Antioxidantien in der Nahrung können das Darmkrebsrisiko erhöhen.
 Wie Massenscreening-Maßnahmen dazu beigetragen haben, mehr Fälle von Zöliakie bei Kindern zu identifizieren
Wie Massenscreening-Maßnahmen dazu beigetragen haben, mehr Fälle von Zöliakie bei Kindern zu identifizieren
 Schleim in Duschköpfen könnte gefährliche Lungenbakterien beherbergen
Schleim in Duschköpfen könnte gefährliche Lungenbakterien beherbergen
 Es ist sicher, Rohkost an Haustiere zu verfüttern,
findet neue Studie Eine große multinationale Studie zeigt, dass Tierbesitzer nicht glauben, dass die Fütterung von Rohkost das Infektionsrisiko für Haushaltsmitglieder erhöht. Rohkost umfasst alles ro
Es ist sicher, Rohkost an Haustiere zu verfüttern,
findet neue Studie Eine große multinationale Studie zeigt, dass Tierbesitzer nicht glauben, dass die Fütterung von Rohkost das Infektionsrisiko für Haushaltsmitglieder erhöht. Rohkost umfasst alles ro
 Das Risiko für Speiseröhrenkrebs könnte durch Esomeprazol und niedrig dosiertes Aspirin gesenkt werden
Nach den Ergebnissen einer Phase-III-Studie, die auf der ASCO-Jahrestagung 2018 vorgestellt wurde, Zwei einfache rezeptfreie Arzneimittel – hochdosiertes Esomeprazol und niedrigdosiertes Aspirin – kön
Das Risiko für Speiseröhrenkrebs könnte durch Esomeprazol und niedrig dosiertes Aspirin gesenkt werden
Nach den Ergebnissen einer Phase-III-Studie, die auf der ASCO-Jahrestagung 2018 vorgestellt wurde, Zwei einfache rezeptfreie Arzneimittel – hochdosiertes Esomeprazol und niedrigdosiertes Aspirin – kön
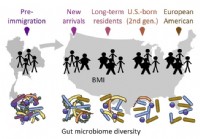 Die Migration beeinflusst die Darmmikrobiota, was sich wiederum auf die Gesundheit auswirkt, finden Forscher
Der menschliche Darm enthält Billionen hilfreicher und freundlicher Bakterien, aus denen das Mikrobiom besteht. Es wurde festgestellt, dass diese Mikroben einen großen Einfluss auf die menschlichen Zu
Die Migration beeinflusst die Darmmikrobiota, was sich wiederum auf die Gesundheit auswirkt, finden Forscher
Der menschliche Darm enthält Billionen hilfreicher und freundlicher Bakterien, aus denen das Mikrobiom besteht. Es wurde festgestellt, dass diese Mikroben einen großen Einfluss auf die menschlichen Zu