Большой материал, накопленный хирургами за истекшую половину нашего века убеждает, что оперативное лечение пневмококкового перитонита в его острой стадии, т. е. как раз тогда, когда он входит в группу заболеваний, объединенных названием «острый живот», не только бесполезно, но и в большинстве случаев даже вредно. Известно, что ранние операции дают при пневмококковом перитоните около 90% смертности, в то время как при поздних операциях, в стадии осумкованных абсцессов, смертность падает до 10% и ниже. Наибольшая смертность наблюдается у оперированных в период с 5 по 14 день от начала заболевания и достигает 88% (И.Е. Сурин), 100% (С.А. Мезенев).
Перитонит, постоянный спутник «острого брюшной полости», представляет собой в большинстве случаев лишь следствие другого болезненного процесса в брюшной полости (аппендицит, язва желудка, непроходимость и др.), при раннем оперативном вмешательстве, направленном на основной очаг болезни, излечивается, не требуя дополнительных мероприятий. Окончив обработку первичного очага, современный хирург не заботится о полной эвакуации гноя из брюшной полости, тем более что это, по существу, невыполнимо, и ушивает брюшную полость наглухо, получая от такого метода лечения наилучшие результаты.
Совершенно иначе обстоит дело при тех формах перитонита, где первый очаг отсутствует, где перитонит по отношению к брюшной полости является заболеванием первичным; здесь в большинстве случаев наши оперативные вмешательства остаются бесплодными.
Пневмококковый перитонит относится как раз к тем формам перитонита, которые относятся к разряду первичных, по крайней мере касающихся брюшной полости.
В настоящее время можно говорить о четырех путях проникновения пневмококков в брюшную полость.
Первый путь — гематогенный; наблюдается при гриппе, пневмонии, плеврите. Описаны случаи одновременного пневмококкового поражения плевры, брюшины и синовиальной оболочки крупных суставов.
Второй способ, доказанный Мак-Картни, — способ половой. Пневмококковый перитонит девочек дошкольного возраста (от 4 до 9 лет) этот автор объясняет преимущественное поражение тем, что в этом возрасте начинается зияние влагалища, а влагалищный секрет сохраняет щелочную реакцию, и, таким образом, создаются условия для развития пневмококковой инфекции. возникают вульвовагиниты. Из влагалища микробы проникают и в брюшную полость.
Однако в тех случаях, когда при пневмококковых перитонитах имел место несомненный, бактериологически установленный, пневмококковый вульвовагинит, выраженное поражение матки, труб или яичников, что можно было бы расценивать как первичный очаг перитонита, найти не удалось.
С. А. Мезенев произвел исследование выделений из влагалища у 5 больных перитонитом и ни в одном случае не получил идентичной флоры. Заболевание перитонитом мужчин явно противоречит утверждению о том, что гениталии являются единственным путем проникновения микробов. По нашим данным (С. А. Мезенев), из 44 больных гематогенным перитонитом мужчин было 4. По данным ИЭ С у р и н а, из 72 детей мальчиков было 25 (35,3%).
Брешо и Нове-Жоссеран и особенно Обадалек, которые считают, что чаще всего микробы проникают в брюшную полость через кишечник точечно. к третьему пути.
Последний автор полагает, что при пневмококковом поражении верхних дыхательных путей микробы с пищей попадают в кишечник и вызывают там, преимущественно в илеоцекальном углу, ту или иную степень энтерита. У таких больных часто наблюдаются поносы. Исследовав нижнюю петлю тонкой кишки (на расстоянии 25—40 см от слепой), слепую кишку и червеобразный отросток, Обадалек во всех случаях обнаруживал в них те или иные воспалительные изменения — от эрозий до флегмонозной инфильтрации, а в ряде случаев при гистологическом исследовании обнаруживали тот же пневмококк, что и в перитонеальном выпоте.
Однако С. Д. Терновский и Н. В. Шварц не подтверждают этих наблюдений, и поэтому энтерогенный путь микробов при пневмококковых перитонитах может быть признан возможным, но не единственное.
Четвертый путь — лимфогенный — основан на доказанной Е. К. Есиповым и М. Г. Иосифовым возможности проникновения токов лимфы из грудной полости в брюшную. Той же теории придерживается М. Н. А х у т и н, наблюдающий в большинстве случаев перитониты поражения плевры.
С. Д. Терновский указывает, что почти у всех умерших от пневмококковой инфекции обнаруживались те или иные изменения со стороны органов грудной полости. перитонит на срезе. Н. В. Ш в и р-к у 5 из 12 больных наблюдали плевропульмональные изменения. С. А. М е з е н е в на вскрытии у 19 из 33 трупов обнаружен серозно-гнойный плеврит, иногда двусторонний, у 14 — поражение легких, в большинстве случаев двустороннее. Брешо и Нове-Жоссеран на 45 вскрытиях отправили всего 7 пневмоний и 2 эмпиемы. И. Э. Сурин приводит данные Роулстона, согласно которым на 4454 пневмонии приходилось всего 11 пневмококковых перитонитов. Таким образом, поражение органов грудной полости следует признать скорее осложнением перитонита, чем наоборот.
Это отсутствие первичного очага болезни в брюшной полости и объясняет, с нашей точки зрения, бесполезность оперативного вмешательства при пневмококковом перитоните.
В настоящее время накопление большого материала, основанного на больших статистических данных, облегчило диагностику пневмококкового перитонита, которая еще до недавнего времени считалась очень трудной. Зальцер не без оснований считает, что диагностика пневмококкового перитонита не сложнее, чем диагностика острого аппендицита.
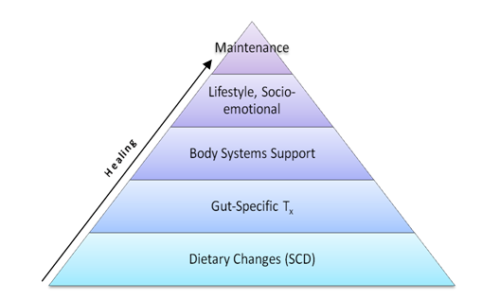 Общая картина:разработка плана лечения
Общая картина:разработка плана лечения
 Синдром повышенной кишечной проницаемости:болезнь, которую ваш врач не может диагностировать?
Синдром повышенной кишечной проницаемости:болезнь, которую ваш врач не может диагностировать?
 Упражнения и микробиом кишечника
Упражнения и микробиом кишечника
 Грыжи:причины, типы и лечение
Грыжи:причины, типы и лечение
 Что следует считать скрининговой и диагностической колоноскопией?
Что следует считать скрининговой и диагностической колоноскопией?
 Препарат может предотвратить панкреатит после пищеварительной процедуры
Препарат может предотвратить панкреатит после пищеварительной процедуры
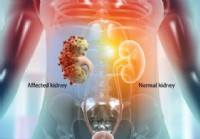 Поликистоз почек (PKD), ARPKD и ADPKD
Факты о поликистозе почек (PKD) Изображение здоровой почки и множественных кист на почке. *Факты о поликистозе почек под редакцией:Чарльза Патрика Дэвиса, доктора медицинских наук Поликистоз почек
Поликистоз почек (PKD), ARPKD и ADPKD
Факты о поликистозе почек (PKD) Изображение здоровой почки и множественных кист на почке. *Факты о поликистозе почек под редакцией:Чарльза Патрика Дэвиса, доктора медицинских наук Поликистоз почек
 Ополаскиватель для рта влияет на эффект упражнений
Ученым давно известно, что кровяное давление падает после тренировки, но механизм этого до конца не выяснен. Новое исследование показывает, что бактерии во рту, которые производят нитриты, является кл
Ополаскиватель для рта влияет на эффект упражнений
Ученым давно известно, что кровяное давление падает после тренировки, но механизм этого до конца не выяснен. Новое исследование показывает, что бактерии во рту, которые производят нитриты, является кл
 Советы для здоровья:признаки камней в желчном пузыре
Последние новости пищеварения Если пересадка почки не удалась, лучше повторить попытку Не позволяйте изжоге испортить вам праздник. Спрос на трансплантацию печени резко вырос Компьютерная томография
Советы для здоровья:признаки камней в желчном пузыре
Последние новости пищеварения Если пересадка почки не удалась, лучше повторить попытку Не позволяйте изжоге испортить вам праздник. Спрос на трансплантацию печени резко вырос Компьютерная томография