Рандомизированное контролируемое сравнение раннего пост-привратника по сравнению с началом кормления желудка для удовлетворения пищевых целей в вентилируемых пациентов интенсивной терапии
Аннотация
Введение
Для сравнения результатов с раннего пост-привратника к желудочному кормления в вентилируемом, больных в критическом состоянии в медицинском отделении интенсивной терапии (ОИТ).
Методы
проспективное рандомизированное исследование. Вентилируемые пациенты были рандомизированы на получение энтеральное подачу через назогастральный или пост-привратника трубки. Пост-привратника трубки, вставленные прикроватной медсестрой и размещение было подтверждено рентгенологически.
Результаты в общей сложности 104 пациентов были включены, 54 в группе желудка и 50 в пост-привратника группы. Прикроватные вставки после пилорического трубка была успешной у 80% пациентов. Пациенты, которым не удалось после пилорического вставки подавались через назогастральный зонд, но были проанализированы на намерения лечить основе. В соответствии с протоколом анализа было также выполнено. Исходные характеристики были одинаковы для всех, кроме острой физиологии и хронического Оценка здоровья II (APACHE II) балла, который был выше в пост-привратника группы. Там не было никакой разницы в продолжительности пребывания или искусственной вентиляции легких дней. Группа желудка был быстрее начать 4,3 часа питают (2,9 - 6,5 часа) по сравнению с пост-привратника группы 6,6 часов (4,5 - 13,0 часов) (P = 0,0002
). Время, необходимое для достижения цели питается от приема также быстрее в группе желудка: 8,7 часа (7,6 - 13,0 часов) по сравнению с 12,3 ч (8,9 - 17,5 часов). Среднесуточная энергии и белка дефицита были ниже в группе желудочной 73 Ккал (2 - 288 Ккал) и 3,5 г (0 - 15 г) по сравнению с 167 Ккал (70 - 411 килокалорий) и 6,5 г (2,8 - 17,3 г) соответственно, но было только статистически значимым для среднего энергетического дефицита (P
= 0,035). Эта разница исчезла в соответствии с протоколом анализа. Частота осложнений были похожи
Выводы
Ранний пост-привратника кормления не дает никаких преимуществ по сравнению раннего кормления желудка с точки зрения общего питания получили и осложнения
Trial регистрации
клинических испытаний:. anzctr.org.au:ACTRN12606000367549
Введение
Адекватный питательная поддержка играет существенную роль в исходе больных в критическом состоянии [1]. Кроме того, общепризнано, что энтеральное питание предпочтительнее парентерального питания [2-4]. Преимущества энтерального питания может включать в себя улучшение кишечной структуры и функции, профилактики бактериальной транслокации и инфекционных осложнений с более низким уровнем заболеваемости и стоимости [5-7]. Там также доказательства того, что раннее энтеральное питание является полезным и рекомендуется в ряде руководств [1, 3, 8].
Доставка питания через назогастральный зонд может быть проблематичным, поскольку значительная часть отделения интенсивной терапии (ОИТ) пациенты страдают от нарушений перистальтики толстой кишки приводит к высокой желудочной остаточных объемов (Grv) и при питании [9]. Кроме того, существует опасение, что кормление желудка может привести к легочной аспирации [10, 11]. Одним из возможных решений этой проблемы является введение транспилорический трубок подачи. Малый кишечника (SB) кормления имеет теоретическое преимущество улучшения питания и снижения аспирации и пневмонии скоростей [8, 10]. Тем не менее, такие осложнения, как неполучение небольшого отверстия трубки подачи в легкие с результирующей пневмоторакса не редки [12-14]. Кроме того, введение пост-привратника трубок может быть много времени и больших затрат приводит к отсрочке начала кормов.
Ряд пост-привратника методов вставки были описаны. Использование эндоскопии или рентгеноскопии имеет относительно высокий уровень успеха, но ограничивается доступностью, стоимостью и часто необходимостью перевода пациентов из отделения интенсивной терапии [15-19]. Кроме того, региональные ПИТ не может иметь свободный доступ к эндоскопии. На самом деле, Heyland и его коллеги рекомендовали после привратника кормления в качестве подпрограммы только в тех учреждениях, где можно было бы удобно и поспешно установлено [20]. Несколько методов прикроватные были опробованы с переменным успехом [21-23]. В некоторых исследованиях использовали выделенные врачей или диетологов разместить пост-привратника трубки; Тем не менее, обеспечивая 24-часовое обслуживание может быть недостижимо. Обучение ICU медсестер для вставки SB трубок могут преодолеть задержки в кормлении и потенциально улучшить общее состояние питания пациента.
Целью нашего исследования было сравнение раннего желудка с пост-привратника кормления в вентилируемых, больных в критическом состоянии в региональном отделении интенсивной терапии. Наши первичные конечные точки включали: показатель успеха медсестра инициированного введения пост-привратника трубок, время, необходимое, чтобы вставить трубку, время, чтобы достичь цели кормов и общее питание получили более ICU пребывания в процентах от расчетного идеала. В рамках вторичного анализа, мы сравнили частоту осложнений между группами в том числе случаев искусственной вентиляции легких ассоциированной пневмонии (ВАП), ГРВ и смертности.
Материалы и методы
Один сайт, проспективное, рандомизированное, контролируемое исследование проводилось в течение в течение 12 месяцев, чтобы сравнить желудка с пост-привратника кормления в вентилируемых, больных в критическом состоянии. Установка исследование было восемь коек областной СИС. Александра больницы Исследовательский комитет Княгиня человеческой этики дала согласие на проведение расследования. Каждый пациент или их ближайших родственников дали письменное информированное согласие на участие.
Всем пациентам старше 18 лет, госпитализированных в отделение интенсивной терапии и, как ожидается, потребует механической вентиляции для более 24 часов были рассмотрены для включения. Критерии исключения ишемического кишечника, непроходимость кишечника, обострение воспалительного заболевания кишечника, острого варикозного кровотечения и пациенты, наносящими с высоким риском утечки анастомоза. Пациенты оставались в исследовании, пока энтеральное питание не было прекращено или они были выписаны из отделения интенсивной терапии.
Вентилируемые пациенты были рандомизированы на получение энтеральное подачу через назогастральный или пост-привратника трубки. Рандомизация была достигнута с помощью последовательности случайных чисел, сгенерированный компьютером и запечатанный непрозрачный конверт технику. Пациенты находились в ведении ряда врачей, большинство из которых не были вовлечены в исследование.
Все кишечно трубки подачи были размещены прикроватной медсестра. Все участники, независимо от выделенной группы получали назогастральный зонд (размер 12, 14 или 16), расположенный в желудок. Пост-привратника группа получала Corflo
®-Ultra Lite невесовом питающей трубки (VIASYS Medsystems, Wheeling, Иллинойс, США) - 10 FR 109 см для больных менее 80 кг или 10 FR 140 см для пациентов более чем на 80 кг вставляется либо в двенадцатиперстную кишку или тощую кишку.
Все пациенты получали свои питательные трубки, как можно скорее. ICU средний медицинский персонал прошли обучение по принципу исследователей или клинического координатора ICU, чтобы вставить пост-привратника трубки с помощью слепую методику вставки и должны были пройти тест компетентности [24].
Вводы пост-привратника трубки
для того чтобы ограничить смещение, все участники получали 500 мг эритромицина внутривенно перед введением кишечным трубок. Введение пост-привратника трубы началось после того, как по крайней мере 30 минут после введения препарата. Пациент был помещен в полу-лежачем положении на 30 °. Corflo ®-Ультра Lite питательная трубка была вставлена в желудок до длины примерно 45 см. Размещение было подтверждено выслушивающий желудка в то время как инсуфляция воздух. В соответствии с инструкциями изготовителя, трубка продувают 2 мл воды для смазки направляющей проволоки. Трубка была выдвинута очень медленно, пока еще 15 см трубки не были вставлены. Частое введение 5 до 10 мл воздуха проверяется на перегибов или неполучение. Трубка продолжала быть выдвинуты, пока он не достиг 90 см в НАРЭ для пациента под 80 кг, или 110 см для пациента весом более 80 кг. Брюшной рентгенография подтвердил правильное позиционирование. Если трубка не был успешно размещен после трех попыток, дальнейшие попытки были оставлены, и пациент подавали через назогастральный зонд.
Энтерального алгоритм кормления, который предписан соответствующий тип корма и целевой скорости была разработана диетического отдела. Рост был использован для оценки идеального веса тела или отрегулированные веса тела для пациентов с ожирением. Алгоритм предписаны 30 ккал /кг идеальной массы тела, как это было сравнимо с 1,3 раза в состоянии покоя расход энергии, как определено методом косвенной калориметрии [25]. Требование белок, выбранный для алгоритма был 1,5 г /кг идеального веса тела, за исключением того, в случае печени и почечной недостаточности, когда требование было представлено в количестве от 1 до 1,2 г /кг [26, 27].
Энтеральное питания были начаты при 40 мл /ч. Назогастральный зонд отсасывают через каждые четыре часа. Если остаточный желудка составлял менее 200 мл через четыре часа, скорость была увеличена до рекомендованной целевой скорости. Назогастральный аспираты больше, чем 200 мл оправдано применение прокинетиков агентов. Первоначально, метоклопрамид 10 мг каждые шесть часов было предписано. Эритромицин 250 мг два раза в день добавляли при больших аспираты сохраняется. Если ГРВ оставалась выше 200 мл в группе желудка, пост-привратника питательная трубка была вставлена и режим кормления возобновилась. Несмотря на эти меры, некоторые участники смогли успешно усваивать энтеральное питание. Эти пациенты прогрессировала парентерального питания.
После включения в исследование, демографические данные были собраны в том числе возраст, пол и первичной диагностики. Острый Физиологические и хронический здоровье Оценка оценка (APACHE II) был определен. Процедурный деталь включала общее время, чтобы успешно разместить пост-привратника трубку и количество попыток, необходимых. Времена были зафиксированы в начале энтерального питания и достижения целевой скорости подачи. Другие переменные, записанные включали количество желудочного остатка на четыре часовыми интервалами. Все эпизоды использования прокинетического лекарств (метоклопрамида и эритромицин) были записаны.
Пациенте данные о результатах лечения, включая продолжительность пребывания в ОИТ и общее количество вентилируемых и энтерального часов кормления было документально зафиксировано. Диагноз VAP был основан на: новое начало (после 48 часов) лихорадки, лейкоцитоз, новые легочные инфильтраты на рентгенограмме грудной клетки, усиление легочного выделениями и клиническая легочная инфекция оценка выше шести [28, 29]
Анализ проводили с использованием. Stata /IC, версия 10 для Windows (в StataCorp LP, колледж Стейшн, штат Техас, США). Непрерывные переменные представлены в виде медианы и диапазона между квартиль и сравнивали с использованием теста Вилкоксона. Многократная модель регрессии была использована для сравнения непрерывных результатов исследования с поправкой на различия в исходных переменных. Для положительно перекошенных данных результатов, преобразование журнала был использован для удаления перекоса перед регрессионного анализа. Пищевые результаты, собранные на ежедневной основе, были усреднены за период наблюдения для отдельных пациентов перед анализом. точный критерий Фишера использовали для сравнения бинарных переменных и логистической регрессии использовали для сравнения показателей смертности в обеих группах лечения. Первичный анализ проводили исходя из предположения поддающихся лечению, однако, вторичный согласно протоколу анализа было также выполнено. был предварительно указан размер выборки из 50 пациентов в каждой группе лечения, чтобы иметь 90% мощности для обнаружения сокращения вдвое времени достижения цели кормов. Этот расчет предполагается уровень значимости 5% и скромный потеряли следить за ставкой 10%. Пациенты были случайным образом распределены на две группы лечения с использованием компьютером случайный список.
Результаты
В общей сложности 108 пациентов были рандомизированы, 57 в группе желудка и 51 в пост-привратника группы (таблица 1). Из 108 участников случайным образом, четыре были рандомизированы по ошибке, и были исключены и два обязательных парентерального питания (ТПС) поддержка. анализировали данные из 104 пациентов. Существовали 10 пациентов в пост-привратника группы, которые не получили пост-привратника трубку и четырех пациентов в группе желудка, что действительно получил пост-привратника трубку. Из пациентов в пост-привратника группы, не получавших пост-привратника трубку, 10 были безуспешно, давая общий показатель успеха 80%. оценки APACHE II для успешных и неуспешных групп были сходными. Тем не менее, существует значительная разница между ГРВ группы, где пост-привратника трубка не может быть принят, то есть 297 (232 до 442) мл /сут по сравнению с 126 (42 до 284) мл /сут в успешной группе ( P
= 0,027) .table 1 пациента характеристики (намерения для лечения анализ)
Переменная
Желудочный группа медиана (МКР)
Пост-привратника группа Медиана (МКР)
Age
54 (40-63) 50
(45-70)
Пол (М: Ж)
28:26
24:26
APACHE II оценка
24.5 (20-28)
30 (25-35) а
Продолжительность пребывания в дни
5.02 (1.98-9.99)
5.3 (2.73-9.89)
Вентилятор дней
3.92 (1.5-8.54)
3.93 (2.3-8.38)
Количество INTERAL дней подачи
3.92 (1.05-7.88) 3.63
(1.89-6.92)
диагнозов: п (%) Медицинские
Медицинские
Сепсис
7 (13)
9 (18)
Остановка сердца
9 (17 )
5 (10)
респираторной инфекции
6 (11)
13 (26)
COAD
4 (7)
4 (8)
Другое
21 (39) 16 (
32)
Хирургические
 Исследование с участием близнецов показывает, что симптомы COVID-19 имеют генетический вклад
Исследование с участием близнецов показывает, что симптомы COVID-19 имеют генетический вклад
 COVID-19:как выглядит болезнь
COVID-19:как выглядит болезнь
 Люди с симптомами СРК могут иметь низкий уровень витамина D,
Люди с симптомами СРК могут иметь низкий уровень витамина D,
 Слизь в лейке для душа может содержать опасные легочные бактерии - исследование
Слизь в лейке для душа может содержать опасные легочные бактерии - исследование
 Исследование проливает свет на причины изнурительной боли в кишечнике
Исследование проливает свет на причины изнурительной боли в кишечнике
 Меры по предотвращению передачи SARS-CoV-2 со сточными водами в бедных регионах
Меры по предотвращению передачи SARS-CoV-2 со сточными водами в бедных регионах
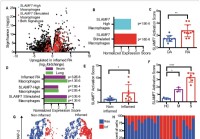 Новый суперактивирующий рецептор макрофагов может объяснить гипервоспаление при тяжелой форме COVID-19
Иммунитет - вещь любопытная. Хотя он необходим для защиты организма от вторжения патогенов и чужеродных антигенов, он также может обернуться против организма и вызвать деструктивные иммунологические п
Новый суперактивирующий рецептор макрофагов может объяснить гипервоспаление при тяжелой форме COVID-19
Иммунитет - вещь любопытная. Хотя он необходим для защиты организма от вторжения патогенов и чужеродных антигенов, он также может обернуться против организма и вызвать деструктивные иммунологические п
 Бактериальный профиль кишечника может предсказать повреждение кишечника после лучевой терапии
Скорее, как физический отпечаток пальца, микробный анализ кишечника может использоваться для выявления определенных уязвимостей у пациентов, проходящих лучевую терапию по поводу рака простаты или гине
Бактериальный профиль кишечника может предсказать повреждение кишечника после лучевой терапии
Скорее, как физический отпечаток пальца, микробный анализ кишечника может использоваться для выявления определенных уязвимостей у пациентов, проходящих лучевую терапию по поводу рака простаты или гине
 Perfectus Biomed примет участие в конференции IPS в Ливерпуле
Команда Perfectus Biomed примет участие в конференции Общества профилактики инфекций (IPS) в Ливерпуле в этом месяце. Конференция состоится в арене и конференц-центре Ливерпуля с 22 по 24 сентября 201
Perfectus Biomed примет участие в конференции IPS в Ливерпуле
Команда Perfectus Biomed примет участие в конференции Общества профилактики инфекций (IPS) в Ливерпуле в этом месяце. Конференция состоится в арене и конференц-центре Ливерпуля с 22 по 24 сентября 201