Veel ziekten veroorzaken ontstekingen in het lichaam, inclusief infecties, auto-immuunziekten en kanker. Elk jaar worden miljoenen ontstekingsmarkertests uitgevoerd en het aantal tests neemt toe. Hoewel veel van deze tests om verschillende redenen op de juiste manier zullen worden uitgevoerd, Huisartsen gebruiken ze steeds vaker als een niet-specifieke test om een ernstige onderliggende ziekte uit te sluiten. Tot nu toe is er geen bewijs dat dit een goede strategie is.
De studie, gepubliceerd in de British Journal of General Practice vandaag [dinsdag 18 juni], ontdekte dat de tests niet goed zijn in het uitsluiten van ziekten en dat ook fout-positieve resultaten vaak voorkomen, leiden tot meer vervolgconsulten, testen en verwijzingen.
Met behulp van gegevens uit de Clinical Practice Research Datalink, analyseerden de onderzoekers de records van 160, 000 patiënten die in 2014 inflammatoire markertests hadden en deze vergeleken met de gegevens van 40, 000 patiënten die de test niet hadden gehad.
Algemeen, 15 procent van de verhoogde ontstekingsmarkers werd veroorzaakt door ziekte:6,3 procent was het gevolg van infecties, 5,6 procent werd veroorzaakt door auto-immuunziekten, en 3,7 procent was te wijten aan kanker. Bij de overige 85 procent van de patiënten met verhoogde ontstekingsmarkers ('false positives') kon geen relevante ziekte worden gevonden.
De onderzoekers berekenden dat, voor elke 1, 000 uitgevoerde inflammatoire markertests, er zouden 236 valse positieven zijn. Ze berekenden ook dat deze valse positieven zouden leiden tot 710 huisartsafspraken, 229 bloedonderzoekafspraken en 24 verwijzingen in de volgende zes maanden.
De helft van de patiënten met een relevante ziekte had normale testresultaten, of een 'vals negatief', wat betekent dat huisartsen niet mogen vertrouwen op een normaal testresultaat als bewijs van een goede gezondheid of om ziekte uit te sluiten.
In een tweede artikel gepubliceerd in de British Journal of General Practice vandaag [dinsdag 18 juni], het team, dezelfde dataset gebruiken, vond dat het gebruik van twee ontstekingsmarkertests het vermogen om ziekte uit te sluiten niet verhoogt en in het algemeen moet worden vermeden.
Dokter Jessica Watson, een huisarts en hoofdauteur van de studie die ze deed voor haar NIHR Doctoral Research Fellowship, zei:
Hoewel ontstekingsmarkertests kunnen bijdragen aan het diagnosticeren van ernstige aandoeningen en nuttig zijn voor het bewaken en meten van de respons op de behandeling, door hun gebrek aan gevoeligheid zijn ze niet geschikt als uitsluittest. Valse positieven kunnen leiden tot verhoogde angst bij patiënten, evenals hogere consultatiepercentages, testen en doorverwijzen.
We raden huisartsen aan om te stoppen met het gebruik van ontstekingsmarkers als een niet-specifieke test om een ernstige onderliggende ziekte uit te sluiten. We zouden ook graag een herziening zien van de NICE-richtlijnen voor chronische vermoeidheid en prikkelbare darmsyndroom, die momenteel het gebruik van ontstekingsmarkers bevorderen om andere diagnoses uit te sluiten."
In een verdere studie, gepubliceerd in de British Journal of Cancer in april, het team ontdekte dat patiënten met verhoogde ontstekingsmarkerniveaus een groter risico op kanker hadden. Het risico was het hoogst voor mannen boven de 50 en vrouwen boven de 60, overschrijding van de drempel van drie procent van het National Institute for Health and Care Excellence (NICE) voor dringend onderzoek.
Professor Willie Hamilton, van de medische faculteit van de Universiteit van Exeter, zei:
Huisartsen moeten kanker beschouwen als een mogelijke diagnose bij patiënten met verhoogde ontstekingsmarkers, vooral die ouder dan 50 jaar, maar niet, omgekeerd, kanker uit te sluiten wanneer de markerniveaus normaal zijn. Wanneer we een test uitvoeren in de huisartsenpraktijk, we moeten duidelijk zijn waarnaar we op zoek zijn. Ons onderzoek toont aan dat het onveilig is om een van deze tests te gebruiken als algemene uitsluiting voor een ernstige ziekte. Ze doen het werk gewoon niet."
 COVID-19-beperkingen hebben geleid tot een daling van 86 procent van het aantal norovirusinfecties in de VS,
COVID-19-beperkingen hebben geleid tot een daling van 86 procent van het aantal norovirusinfecties in de VS,
 Voedselreacties worden bepaald door het darmmicrobioom,
Voedselreacties worden bepaald door het darmmicrobioom,
 Darmbacteriën kunnen in verband worden gebracht met depressie
Darmbacteriën kunnen in verband worden gebracht met depressie
 Fastfood kan een hoofdschuldige zijn bij tienerdepressie
Fastfood kan een hoofdschuldige zijn bij tienerdepressie
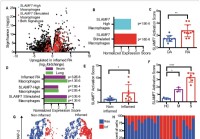 Nieuwe superactiverende macrofaagreceptor zou hyperontsteking bij ernstige COVID-19 kunnen verklaren
Nieuwe superactiverende macrofaagreceptor zou hyperontsteking bij ernstige COVID-19 kunnen verklaren
 Wat u eet, kan de manier veranderen waarop antibiotica uw darmen beïnvloeden
Wat u eet, kan de manier veranderen waarop antibiotica uw darmen beïnvloeden
 Hoe u uw immuunsysteem kunt versterken om het coronavirus te bestrijden
Terwijl de wereld worstelt met de pandemie van het coronavirus, steeds meer mensen proberen zich met alle mogelijke middelen tegen het virus te beschermen. Er zijn momenteel geen vaccins tegen het ern
Hoe u uw immuunsysteem kunt versterken om het coronavirus te bestrijden
Terwijl de wereld worstelt met de pandemie van het coronavirus, steeds meer mensen proberen zich met alle mogelijke middelen tegen het virus te beschermen. Er zijn momenteel geen vaccins tegen het ern
 Bacteriën in het geboortekanaal gekoppeld aan een lager risico op eierstokkanker
Een nieuwe studie toont aan dat zoiets eenvoudigs als een uitstrijkje van de baarmoederhals het potentieel heeft om honderden vrouwen te helpen met een extreem hoog risico op eierstokkanker omdat ze e
Bacteriën in het geboortekanaal gekoppeld aan een lager risico op eierstokkanker
Een nieuwe studie toont aan dat zoiets eenvoudigs als een uitstrijkje van de baarmoederhals het potentieel heeft om honderden vrouwen te helpen met een extreem hoog risico op eierstokkanker omdat ze e
 DNA-metabarcodering kan analyse van menselijke voeding verbeteren
Een nieuwe studie heeft aangetoond dat DNA-metabarcodering dient als een krachtig nieuw hulpmiddel voor het monitoren van de opname van planten door mensen, wat onderzoekers zou kunnen helpen meer te
DNA-metabarcodering kan analyse van menselijke voeding verbeteren
Een nieuwe studie heeft aangetoond dat DNA-metabarcodering dient als een krachtig nieuw hulpmiddel voor het monitoren van de opname van planten door mensen, wat onderzoekers zou kunnen helpen meer te