 Probavne smetnje mogu imati mnogo različitih uzroka.
Probavne smetnje mogu imati mnogo različitih uzroka.
Probavne smetnje ili dispepsija su poremećaj kod kojeg mogu postojati simptomi
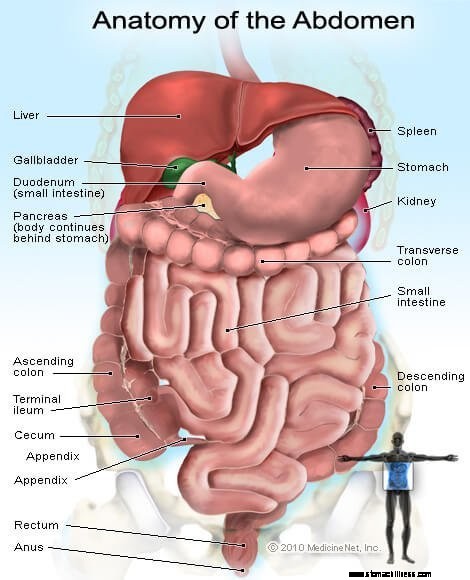 Slika organa i žlijezda u abdomenu
Slika organa i žlijezda u abdomenu Dispepsiju (probavne smetnje) najbolje je opisati kao funkcionalnu bolest. (Ponekad se naziva funkcionalna dispepsija.) Koncept funkcionalne bolesti osobito je koristan kada se govori o bolestima gastrointestinalnog trakta. Koncept se odnosi na mišićne organe gastrointestinalnog trakta, jednjak, želudac, tanko crijevo, žučni mjehur i debelo crijevo koje kontroliraju živci. Ono što se podrazumijeva pod pojmom funkcionalno je da ili mišići organa ili živci koji kontroliraju organe ne rade normalno i, kao rezultat, organi ne funkcioniraju normalno, a disfunkcija uzrokuje simptome. Živci koji kontroliraju organe uključuju ne samo živce koji leže unutar mišića organa, već i živce leđne moždine i mozga.
Neke se gastrointestinalne bolesti mogu vidjeti i dijagnosticirati golim okom, poput čira na želucu i mogu se vidjeti na operaciji, na rendgenskim snimkama i endoskopijom. Druge bolesti se ne mogu vidjeti golim okom, ali se mogu vidjeti i dijagnosticirati pod mikroskopom. Na primjer, gastritis (upala želuca) može se dijagnosticirati mikroskopskim pregledom biopsija želuca. Nasuprot tome, gastrointestinalne funkcionalne bolesti ne mogu se vidjeti golim okom ili mikroskopom. Sukladno tome, i prema zadanim postavkama, funkcionalne gastrointestinalne bolesti su one koje uključuju abnormalnu funkciju gastrointestinalnih organa kod kojih se abnormalnosti ne mogu vidjeti u organima ni golim okom ni mikroskopom.
U nekim slučajevima, abnormalna funkcija može se dokazati testovima (na primjer, studije pražnjenja želuca ili studije antro-duodenalnog motiliteta). Međutim, testovi su često složeni, nisu široko dostupni i ne otkrivaju pouzdano funkcionalne abnormalnosti.
Ponekad se ustanovi da su bolesti za koje se smatra da su funkcionalne povezane s abnormalnostima koje se mogu vidjeti golim okom ili pod mikroskopom. Tada bolest izlazi iz funkcionalne kategorije. Primjer za to bi bio Helicobacter pylori (H. pylori) infekcija želuca. Utvrđeno je da neki pacijenti s blagim simptomima gornjeg gastrointestinalnog trakta za koje se smatralo da imaju abnormalnu funkciju želuca ili crijeva imaju želuce inficirane s H. pylori . Ova se infekcija može dijagnosticirati pod mikroskopom identificiranjem bakterije u biopsijama iz želuca. Kada se pacijenti liječe antibioticima, H. pylori a simptomi nestaju. Dakle, prepoznavanje infekcija s Helicobacter pylori uklonio je simptome nekih pacijenata iz kategorije funkcionalne bolesti.
Razlika između funkcionalne i nefunkcionalne bolesti zapravo može biti nejasna. Dakle, čak i funkcionalne bolesti vjerojatno imaju povezane biokemijske ili molekularne abnormalnosti koje će se u konačnici moći izmjeriti. Na primjer, može se pokazati da su funkcionalne bolesti želuca i crijeva povezane sa smanjenim ili povećanim razinama normalnih kemikalija u gastrointestinalnim organima, leđnoj moždini ili mozgu. Treba li bolest za koju se dokaže da je posljedica smanjene ili povećane kemikalije i dalje smatrati funkcionalnom bolešću? U ovoj teorijskoj situaciji abnormalnost ne možemo vidjeti golim okom ili mikroskopom, ali je možemo izmjeriti. Ako možemo izmjeriti pridruženu ili uzročnu abnormalnost, treba li se bolest više smatrati funkcionalnom, iako je bolest (simptomi) uzrokovana abnormalnom funkcijom? Odgovor je nejasan.
Unatoč nedostatcima pojma funkcionalna, koncept funkcionalne abnormalnosti koristan je za pristup mnogim simptomima koji potječu iz mišićnih organa gastrointestinalnog trakta. Da ponovimo, ovaj koncept se odnosi na one simptome za koje ne postoje povezane abnormalnosti koje se mogu vidjeti golim okom ili mikroskopom.
Dok je dispepsija glavna funkcionalna bolest(e), važno je spomenuti nekoliko drugih funkcionalnih bolesti. Druga velika funkcionalna bolest je sindrom iritabilnog crijeva ili IBS. Smatra se da simptomi IBS-a prvenstveno potječu iz tankog crijeva i/ili debelog crijeva. Simptomi IBS-a uključuju bol u trbuhu koji je popraćen promjenama u pražnjenju crijeva (defekacija), prvenstveno zatvorom ili proljevom. Zapravo, probavne smetnje i IBS mogu biti bolesti koje se preklapaju jer do polovica pacijenata s IBS-om također ima simptome probavne smetnje. Treći izraziti funkcionalni poremećaj je nesrčana bol u prsima. Ova bol može oponašati bol u srcu (anginu), ali nije povezana sa srčanom bolešću. Zapravo, smatra se da nesrčana bol u prsima često proizlazi iz funkcionalne abnormalnosti jednjaka.
Funkcionalni poremećaji gastrointestinalnog trakta često se kategoriziraju prema zahvaćenom organu. Dakle, postoje funkcionalni poremećaji jednjaka, želuca, tankog crijeva, debelog crijeva i žučnog mjehura. Količina istraživanja koja su provedena s funkcionalnim poremećajima najveća je u jednjaku i želucu (na primjer, nesrčani bol u prsima, probavne smetnje), možda zato što je do tih organa najlakše doći i proučavati. Istraživanje funkcionalnih poremećaja koji utječu na tanko crijevo i debelo crijevo (IBS) teže je provesti, a među istraživačkim studijama postoji manje slaganja. To je vjerojatno odraz složenosti aktivnosti tankog i debelog crijeva te poteškoća u proučavanju tih aktivnosti. Funkcionalne bolesti žučnog mjehura (koje se nazivaju bilijarna diskinezija), poput onih tankog crijeva i debelog crijeva, teže su za proučavanje, a trenutno su manje dobro definirane. Svaka od funkcionalnih bolesti povezana je sa svojim skupom karakterističnih simptoma.
Probavne smetnje su jedna od najčešćih bolesti crijeva (crijeva), koja pogađa oko 20% osoba u Sjedinjenim Državama. Možda samo 10% oboljelih zapravo traži liječničku pomoć zbog svoje probavne smetnje. Probavne smetnje nisu osobito dobar izraz za bolest jer implicira da postoji "dispepsija" ili nenormalna probava hrane, a to najvjerojatnije nije slučaj. Zapravo, drugi uobičajeni naziv za dispepsiju je probavne smetnje, koje, iz istog razloga, nisu ništa bolje od pojma dispepsija! Liječnici to stanje često nazivaju dispepsijom bez čira kako bi se razlikovali od češćih simptoma kiseline ili ulkusa.
Obično smatramo da simptomi probavne smetnje potječu iz gornjeg gastrointestinalnog trakta, prvenstveno želuca i prvog dijela tankog crijeva. Ovi simptomi uključuju:
Simptomi su najčešće izazvani jelom, a to je vrijeme kada su mnoge različite gastrointestinalne funkcije pozvane da rade zajedno. Ova sklonost javljanju nakon jela je ono što je dovelo do pogrešne ideje da probavne smetnje mogu biti uzrokovane abnormalnostima u probavi hrane.
Svi znaju da kada imaju blagu nelagodu u trbuhu, podrigivanje često ublažava problem. To je zato što je prekomjeran zrak u želucu često uzrok blage nelagode u trbuhu; kao rezultat, ljudi prisiljavaju na podrigivanje kad god se osjete blaga nelagoda u trbuhu, bez obzira na uzrok. Nažalost, ako nema prekomjernog izbacivanja plinova, prisilno podrigivanje ne čini ništa drugo nego uvlači zrak u jednjak. Obično se ovaj zrak izbaci tijekom istog podrigivanja (koji se naziva supradijafragmatičnim podrigivanjem), ali zrak također može ući u želudac i sam po sebi rezultirati suvišnim plinom koji se mora izbaciti dodatnim podrigivanjem.
Ako problem koji uzrokuje nelagodu nije prekomjeran zrak u želucu, tada podrigivanje ne pruža olakšanje. Kao što je već spomenuto, može čak pogoršati situaciju povećanjem zraka u želucu. Kada podrigivanje ne ublažava tegobe, podrigivanje treba shvatiti kao znak da nešto nije u redu u trbuhu i tražiti uzrok nelagode. Podrigivanje samo po sebi, međutim, ne pomaže liječniku da utvrdi što bi moglo biti pogrešno jer se podrigivanje može pojaviti u gotovo svakoj abdominalnoj bolesti ili stanju koje uzrokuje nelagodu.
Prikladno je detaljno razgovarati o podrigovanju jer je to često pogrešno shvaćen simptom povezan s probavom.
Pretjerani zrak u želucu nije jedini uzrok podrigivanja.
Probavne smetnje su kronična bolest koja obično traje godinama, ako ne i cijeli život. Međutim, pokazuje periodičnost, što znači da simptomi mogu biti češći ili ozbiljniji danima, tjednima ili mjesecima, a zatim rjeđi ili ozbiljniji danima, tjednima ili mjesecima. Razlozi ovih fluktuacija su nepoznati. Zbog fluktuacija, važno je procijeniti učinke liječenja tijekom mnogo tjedana ili mjeseci kako biste bili sigurni da je bilo kakvo poboljšanje posljedica liječenja, a ne samo prirodne fluktuacije u učestalosti ili ozbiljnosti bolesti.
Detaljna anamneza pacijenta i česti fizički pregledi sugeriraju uzrok dispepsije. Rutinske probirne krvne pretrage često se provode u potrazi za tragovima nesumnjivih bolesti. Pregledi stolice dio su evaluacije jer mogu otkriti infekciju, znakove upale ili krv te usmjeriti daljnja dijagnostička ispitivanja. Osjetljivo testiranje stolice (antigen/antitijela) na Giardia lamblia bilo bi razumno jer je ova parazitska infekcija česta i može biti akutna ili kronična. Neki liječnici rade krvne pretrage na celijakiju (sprue), ali vrijednost toga nije jasna. (Štoviše, ako se planira EGD, biopsija dvanaesnika obično će postaviti dijagnozu celijakije.) Ako se razmišlja o prekomjernom rastu bakterija u tankom crijevu, može se razmotriti testiranje vodika iz daha.
Postoje mnogi testovi za isključivanje nefunkcionalnih gastrointestinalnih bolesti. Primarno je pitanje, međutim, odlučiti koje je testove razumno provesti. Budući da je svaki slučaj individualan, različiti testovi mogu biti razumni za različite pacijente. Ipak, često se provode određene osnovne pretrage kako bi se isključila nefunkcionalna gastrointestinalna bolest. Ovi testovi identificiraju anatomske (strukturne) i histološke (mikroskopske) bolesti jednjaka, želuca i crijeva.
I X-zrake i endoskopije mogu identificirati anatomske bolesti. Međutim, samo endoskopija može dijagnosticirati histološke bolesti jer se tijekom zahvata mogu uzeti biopsije (uzorci tkiva). Rentgenski testovi uključuju:
Nije iznenađujuće da su mnoge gastrointestinalne (GI) bolesti povezane s probavom. Međutim, mnoge ne-GI bolesti također su povezane s probavom. Primjeri ne-GI uzroka probavne smetnje uključuju
Međutim, nije jasno kako ove bolesti koje nisu GI mogu uzrokovati probavne smetnje.
Drugi važan uzrok probavne smetnje su lijekovi. Mnogi lijekovi su često povezani s probavom, na primjer, nesteroidni protuupalni lijekovi (NSAID kao što je ibuprofen), antibiotici i estrogeni). Zapravo, navodi se da većina lijekova uzrokuje probavne smetnje kod barem nekih ljudi s funkcionalnim simptomima.
Pacijenti s funkcionalnim poremećajima, uključujući probavne smetnje, često pate od depresije i/ili anksioznosti. Nejasno je, međutim, jesu li depresija i anksioznost uzrok ili posljedica funkcionalnih poremećaja ili nisu povezani s tim poremećajima. (Depresija i anksioznost su česte i stoga njihova pojava zajedno s funkcionalnim poremećajima može biti slučajna.) Nekoliko kliničkih ispitivanja pokazalo je da su antidepresivi učinkoviti kod IBS-a u ublažavanju bolova u trbuhu. Antidepresivi su se također pokazali učinkovitima kod neobjašnjive (ne-srčane) boli u prsima, stanja za koje se smatra da predstavlja disfunkciju jednjaka. Antidepresivi nisu adekvatno proučavani u drugim vrstama funkcionalnih poremećaja, uključujući probavne smetnje. Vjerojatno je razumno liječiti bolesnike s probavne smetnje psihotropnim lijekovima ako imaju umjerenu ili tešku depresiju ili anksioznost.
Antidepresivi djeluju kod funkcionalnih poremećaja u relativno niskim dozama koje imaju mali ili nikakav učinak na depresiju. Vjeruje se, dakle, da ti lijekovi ne djeluju tako što suzbijaju depresiju, već na različite načine (putem različitih mehanizama). Na primjer, pokazalo se da ovi lijekovi prilagođavaju (moduliraju) aktivnost živaca, a također imaju i analgetske (ublažavajuće) učinke.
Često korišteni psihotropni lijekovi uključuju tricikličke antidepresive, dezipramin (Norpramine) i trimipramin (Surmontil). Iako su studije ohrabrujuće, još nije jasno jesu li novija klasa antidepresiva, inhibitori ponovne pohrane serotonina, kao što su fluoksetin (Prozac), sertralin (Zoloft) i paroksetin (Paxil), učinkovita kod funkcionalnih poremećaja, uključujući probavne smetnje.
Dijetetski čimbenici nisu dobro proučeni u liječenju probavne smetnje. Ipak, ljudi često povezuju svoje simptome s određenom hranom (kao što su salate i masti). Iako određena hrana može pogoršati simptome probavne smetnje, ona obično nije uzrok probavne smetnje. (Intolerancija na određenu hranu, na primjer, netolerancija na laktozu [mlijeko] i alergije na pšenicu, jaja, soju i mliječne proteine ne smatraju se funkcionalnim bolestima poput probavne smetnje). Uobičajeni placebo odgovor kod funkcionalnih poremećaja poput probavne smetnje također može objasniti poboljšanje simptoma kod nekih ljudi eliminacijom određene hrane.
Dijetalna vlakna često se preporučuju pacijentima s IBS-om, ali vlakna nisu proučavana u liječenju probavne smetnje. Ipak, vjerojatno je razumno bolesnike s probavne smetnje liječiti vlaknima ako imaju i zatvor.
Netolerancija na laktozu (šećer u mlijeku) često se okrivljuje za probavne smetnje. Budući da su probavne smetnje i intolerancija na laktozu uobičajene, ta dva stanja mogu postojati zajedno. U ovoj situaciji, ograničavanje laktoze poboljšat će simptome netolerancije na laktozu, ali neće utjecati na simptome probavne smetnje. Intolerancija na laktozu lako se utvrđuje izazovom s mlijekom testirajući učinke laktoze (testiranje daha na vodik) ili isprobavanjem stroge dijete za eliminaciju laktoze. Ako se utvrdi da je laktoza odgovorna za neke ili sve simptome, prikladna je eliminacija hrane koja sadrži laktozu. Nažalost, mnogi pacijenti prestaju piti mlijeko ili jesti hranu koja sadrži mlijeko bez dobrih dokaza da to poboljšava njihove simptome. To je često štetno za njihov unos kalcija koji može doprinijeti osteoporozi.
Jedna od namirnica koje se najčešće povezuju sa simptomima probavne smetnje je mast. Znanstveni dokazi da masnoće izazivaju probavne smetnje su slabi. Većina podrške je anegdotska (ne temelji se na pomno rađenim, znanstvenim studijama). Ipak, mast je jedan od najjačih utjecaja na gastrointestinalnu funkciju. (Ona ima tendenciju usporavanja gastrointestinalnih mišića, dok uzrokuje kontrakciju mišića žučnog mjehura.) Stoga je moguće da mast može pogoršati probavne smetnje iako ih ne uzrokuje. Štoviše, smanjenje unosa masti moglo bi ublažiti simptome. Stroga dijeta s niskim udjelom masti može se postići prilično lako i vrijedi je pokušati. Osim toga, postoje i drugi zdravstveni razlozi za smanjenje masnoća u prehrani.
Drugi prehrambeni čimbenici, fruktoza i druga hrana povezana sa šećerom (fermentabilni, oligo-di- i mono-saharidi i polioli ili FODMAP), sugerirani su kao uzrok probavnih smetnji jer ih mnogi ljudi ne probavljaju u potpunosti i ne apsorbiraju prije nego što dosegnu distalnog crijeva. Intolerancija na fruktozu, a možda i intolerancija na FODMAP, može se dijagnosticirati testom daha na vodik pomoću fruktoze i liječiti eliminacijom fruktoze i/ili hrane koja sadrži FODMAP iz prehrane. Nažalost, fruktoza i FODMAP su rašireni među voćem i povrćem, a fruktoza se u visokim koncentracijama nalazi u mnogim prehrambenim proizvodima zaslađenim kukuruznim sirupom. Stoga eliminirajuću dijetu može biti teško održavati.
Jedna od vodećih teorija o uzroku probavne smetnje su abnormalnosti u načinu rada gastrointestinalnih mišića. Funkcija mišića može biti nenormalno povećana, abnormalno smanjena ili može biti nekoordinirana. Postoje lijekovi koji se nazivaju relaksanti glatkih mišića koji mogu smanjiti aktivnost mišića i drugi lijekovi koji mogu povećati aktivnost mišića, a nazivaju se lijekovi za promotivnost.
Mnogi simptomi probavne smetnje mogu se objasniti na temelju smanjene aktivnosti gastrointestinalnih mišića što rezultira usporenim transportom (tranzitom) hrane kroz želudac i crijeva. (Jasno je, kao što je prethodno rečeno, da osim usporenog tranzita postoje i drugi uzroci ovih simptoma.) Takvi simptomi uključuju mučninu, povraćanje i nadutost u trbuhu. Kada je tranzit ozbiljno zahvaćen, može se pojaviti i nadutost (oteklina) abdomena što može rezultirati bolovima u trbuhu. (Malo je vjerojatno da će rana sitost biti funkcija usporenog tranzita jer se javlja prerano da bi usporeni tranzit imao posljedice.) Teoretski, lijekovi koji ubrzavaju tranzit hrane trebali bi, barem kod nekih pacijenata, ublažiti simptome probavnih smetnji koje su posljedica za spori tranzit.
Broj promotivnih lijekova koji su dostupni za kliničku primjenu je ograničen. Studije njihove učinkovitosti kod probavne smetnje još su ograničenije. Najviše proučavan lijek je cisaprid (Propulsid), lijek za promociju koji je povučen s tržišta zbog ozbiljnih srčanih nuspojava. (Razvijaju se noviji lijekovi koji imaju slične učinke, ali nemaju toksičnost.) Nekoliko studija s cisapridom za probavne smetnje bile su nedosljedne u svojim rezultatima. Neke studije su pokazale koristi dok druge nisu pokazale nikakvu korist. Cisaprid je bio učinkovit u bolesnika s teškim problemima pražnjenja želuca (gastropareza) ili jako usporenim prolaskom hrane kroz tanko crijevo (kronična crijevna pseudo-opstrukcija). Ove dvije bolesti mogu, ali ne moraju biti povezane s probavom.
Još jedan lijek za promicanje koji je dostupan je eritromicin, antibiotik koji stimulira glatke mišiće probavnog sustava kao jednu od njegovih nuspojava. Eritromicin se koristi za stimulaciju glatkih mišića gastrointestinalnog trakta u dozama koje su niže od onih koje se koriste za liječenje infekcija. Ne postoje studije o eritromicinu kod probavne smetnje, ali eritromicin je učinkovit u gastroparezi, a vjerojatno i kod kronične crijevne pseudo-opstrukcije.
Metoklopramid (Reglan) je još jedan dostupan lijek za promociju. Nije, međutim, proučavan kod probavne smetnje. Štoviše, povezan je s nekim zabrinjavajućim nuspojavama. Stoga možda nije dobar lijek za daljnje testiranje na probavne smetnje.
Domperidon (Motilium) je lijek za promicanje koji je dostupan u SAD-u, ali zahtijeva posebnu dozvolu američke Uprave za hranu i lijekove. Kao rezultat toga, nije često propisan. To je učinkovit lijek s minimalnim nuspojavama.
Probavne smetnje se prvenstveno dijagnosticiraju na temelju tipičnih simptoma i isključenja nefunkcionalnih gastrointestinalnih bolesti (uključujući bolesti povezane s kiselinom), ne-gastrointestinalnih bolesti i psihijatrijskih bolesti. Postoje testovi za izravno prepoznavanje abnormalne gastrointestinalne funkcije, ali oni su ograničeni u svojoj sposobnosti da to učine.
Malo je studija prirodnih i domaćih lijekova za probavne smetnje. Većina preporuka za prirodne i kućne lijekove ima malo dokaza koji podržavaju njihovu upotrebu. Međutim, nekoliko potencijalnih lijekova zaslužuje spomenuti, uključujući:
Liječenje probavne smetnje je teška i nezadovoljavajuća tema jer je tako malo lijekova proučeno i pokazalo se da su učinkoviti. Štoviše, lijekovi koji su se pokazali učinkovitima nisu se pokazali vrlo učinkovitima. Ova teška situacija postoji iz više razloga uključujući:
Nedostatak razumijevanja fizioloških procesa (mehanizama) koji uzrokuju probavne smetnje znači da se liječenje obično ne može usmjeriti na mehanizme. Umjesto toga, liječenje je obično usmjereno na simptome. Primjerice, mučnina se liječi lijekovima koji potiskuju mučninu, ali ne utječu na uzrok mučnine. On the other hand, the psychotropic drugs (antidepressants) and psychological treatments (such as cognitive behavioral therapy) treat hypothetical causes of indigestion (for example, abnormal function of sensory nerves and the psyche) rather than causes or even the symptoms. Treatment for indigestion often is similar to that for irritable bowel syndrome (IBS) even though the causes of IBS and indigestion are likely to be different.
It is important to educate patients with indigestion about their illness, particularly by reassuring them that the illness is not a serious threat to their physical health (though it may be to their emotional health). Patients need to understand the potential causes for the symptoms. Most importantly, they need to understand the medical approach to the problem and the reasons for each test or treatment. Education prepares patients for a potentially prolonged course of diagnosis and trials of treatment. Education also may prevent patients from falling prey to the charlatans who offer unproven and possibly dangerous treatments for indigestion. Many symptoms are tolerable if patients' anxieties about the seriousness of their symptoms can be relieved. It also helps patients deal with symptoms when they feel that everything that should be done to diagnose and treat, in fact, is being done. The truth is that psychologically healthy people can tolerate a good deal of discomfort and continue to lead happy and productive lives.
The most widely studied drugs for the treatment of abdominal pain in functional disorders are a group of drugs called smooth-muscle relaxants.
The gastrointestinal tract is primarily composed of a type of muscle called smooth muscle. (By contrast, skeletal muscles such as the biceps are composed of a type of muscle called striated muscle.) Smooth muscle relaxant drugs reduce the strength of contraction of the smooth muscles but do not affect the contraction of other types of muscles. They are used in functional disorders, particularly IBS, with the assumption (not proven) that strong or prolonged contractions of smooth muscles in the intestine-spasms-are the cause of the pain in functional disorders. There are even smooth muscle relaxants that are placed under the tongue, as is nitroglycerin for angina, so that they may be absorbed rapidly.
There are not enough studies of smooth muscle relaxants in indigestion to conclude that they are effective at reducing pain. Since their side effects are few, these drugs probably are worth trying. As with all drugs that are given to control symptoms, patients should carefully evaluate whether or not the smooth muscle relaxant they are using is effective at controlling the symptoms. If it is not clearly effective, the option of discontinuing the relaxant should be discussed with a physician.
Commonly used smooth muscle relaxants are hyoscyamine (Levsin, Anaspaz, Cystospaz, Donnamar) and methscopolamine (Pamine, Pamine Forte). Other drugs combine smooth muscle relaxants with a sedative chlordiazepoxide hydrochloride and clidinium bromide (Donnatal, Librax), but there is no evidence that the addition of sedatives adds to the effectiveness of the treatment.
Psychological treatments include cognitive-behavioral therapy, hypnosis, psychodynamic or interpersonal psychotherapy, and relaxation/stress management. Few studies of psychological treatments have been conducted in indigestion, although more studies have been done in IBS. Thus, there is little scientific evidence that they are effective in indigestion, although there is some evidence that they are effective in IBS.
Hypnosis has been proposed as an effective treatment for IBS. It is unclear exactly how effective hypnosis is, or how it works.
Since indigestion is very common, almost all doctors see and treat patients with indigestion, especially family practitioners, internists and even pediatricians. If these generalists are unable to provide adequate treatment, the patient usually is referred to a gastroenterologist, an internist or pediatrician with specialty training in gastrointestinal diseases.
The complications of functional diseases of the gastrointestinal tract are relatively limited. Since symptoms are most often provoked by eating, patients who alter their diets and reduce their intake of calories may lose weight. However, loss of weight is unusual in functional diseases. In fact, loss of weight should suggest the presence of non-functional diseases. Symptoms that awaken patients from sleep also are more likely to be due to non-functional than functional disease.
Most commonly, functional diseases interfere with patients' comfort and daily activities. Individuals who develop nausea or pain after eating may skip breakfast or lunch because of the symptoms they experience. Patients also commonly associate symptoms with specific foods (for example, milk, fat, vegetables). Whether or not the associations are real, these patients will restrict their diets accordingly. Milk is the most common food that is eliminated, often unnecessarily, and this can lead to inadequate intake of calcium and osteoporosis. The interference with daily activities also can lead to problems with interpersonal relationships, especially with spouses. Most patients with functional disease live with their symptoms and infrequently visit physicians for diagnosis and treatment.
The initial approach to dyspepsia, whether it be treatment or testing, depends on the patient's age, symptoms and the duration of the symptoms. If the patient is younger than 50 years of age and serious disease, particularly cancer, is not likely, testing is less important. If the symptoms are typical for dyspepsia and have been present for many years without change, then there is less need for testing, or at least extensive testing, to exclude other gastrointestinal and non-gastrointestinal diseases.
On the other hand, if the symptoms are of recent onset (weeks or months), progressively worsening, severe, or associated with "warning" signs, then early, more extensive testing is appropriate. Warning signs include loss of weight, nighttime awakening, blood in the stool or the material that is vomited (vomitus), and signs of inflammation, such as fever or abdominal tenderness. Testing also is appropriate if, in addition to symptoms of dyspepsia, there are other prominent symptoms that are not commonly associated with dyspepsia.
If there are symptoms that suggest conditions other than dyspepsia, tests that are specific for these diseases should be done first. The reason is that if these other tests disclose other diseases, it may not be necessary to do additional testing. Examples of such symptoms and possible testing include:
For a patient with typical symptoms of dyspepsia who requires testing to exclude other diseases, a standard screening panel of blood tests would reasonably be included. These tests might reveal clues to non-gastrointestinal diseases. Sensitive stool testing (antigen/antibody) for Giardia lamblia would be reasonable because this parasitic infection is common and can be acute or chronic. Some physicians do blood testing for celiac disease (sprue), but the value of doing this is unclear. Moreover, if an EGD is planned, biopsies of the duodenum usually will make the diagnosis of celiac disease. A plain X-ray of the abdomen might be done during an episode of abdominal pain (to look for intestinal blockage or obstruction). Testing for lactose intolerance or a trial of a strict lactose-free diet should be considered. The physician's clinical judgment should determine the extent to which initial testing is appropriate.
Once testing has been done to an extent that is appropriate for the clinical situation, it is reasonable to first try a therapeutic trial of stomach acid suppression to see if symptoms improve. Such a trial probably should involve a PPI (proton pump inhibitor) for 8 to 12 weeks. If there is no clear response of symptoms, the options then are to discontinue the PPI or confirm its effectiveness in suppressing acid with 24 hour acid testing. If there is a clear and substantial decrease in symptoms with the PPI, then decisions need to be made about continuing acid suppression and which drugs to use.
Another therapeutic approach is to test for Helicobacter pylori infection of the stomach (with blood, breath or stool tests) and to treat patients with infection to eradicate the infection. It may be necessary to retest patients after treatment to prove that treatment has effectively eradicated the infection, particularly if dyspeptic symptoms persist after treatment.
If treatment with a PPI has satisfactorily suppressed acid according to acid testing (or acid suppression has not been measured) and yet the symptoms have not improved, it is reasonable to conduct further testing as described above. Esophago-gastro-duodenoscopy, or EGD, (and, possibly, colonoscopy) would be the next consideration, probably with multiple biopsies of the stomach and duodenum (and colon if colonoscopy is done). Finally, small intestinal x-rays and an ultrasound examination of the gallbladder might be done. An abdominal ultrasound examination, CT scan, or MRI scan can exclude non-gastrointestinal diseases. Once appropriate testing has been completed, empiric trials of other drugs (for example, smooth muscle relaxants, psychotropic drugs, and promotility drugs) can be done. (An empiric trial of a drug is a trial that is not based on an understanding of the exact cause of the symptoms)
If all of the appropriate testing reveals no disease that could be causing the symptoms and the dyspeptic symptoms have not responded to empiric treatments, other, more specialized tests should be considered. These tests include hydrogen breath testing to diagnose bacterial overgrowth of the small intestine, gastric emptying studies, EGG, small intestinal transit studies, antro-duodenal motility and barostatic studies, and possibly capsule endoscopy. These specialized studies probably should be done at centers that have experience and expertise in diagnosing and treating functional diseases.
The future of dyspepsia will depend on our increasing knowledge of the processes (mechanisms) that cause dyspepsia. Acquiring this knowledge, in turn, depends on research funding. Because of the difficulties in conducting research in dyspepsia, this knowledge will not come quickly. Until we have an understanding of the mechanisms of dyspepsia, newer treatments will be based on our developing a better understanding of the normal control of gastrointestinal function, which is proceeding more rapidly. Specifically, there is intense interest in intestinal neurotransmitters, which are chemicals that the nerves of the intestine use to communicate with each other. The interactions of these neurotransmitters are responsible for adjusting (modulating) the functions of the intestines, such as contraction of muscles and secretion of fluid and mucus.
5-hydroxytriptamine (5-HT or serotonin) is a neurotransmitter that stimulates several different receptors on nerves in the intestine. Examples of experimental drugs for intestinal neurotransmission are sumatriptan (Imitrex) and buspirone (Buspar). These drugs are believed to reduce the responsiveness (sensitivity) of the sensory nerves to what's happening in the intestine by attaching to a particular 5-HT receptor, the 5-HT1 receptor. The 5-HT1 receptor drugs, however, have received only minimal study so far and their role in the treatment of dyspepsia, if any, is unclear.
Promotility drugs similar to cisapride, as previously discussed, are being pursued actively.
Another area of active research is relaxation of the muscles of the stomach for the treatment of dyspepsia. Normally when food enters the stomach, the stomach relaxes to accommodate the food and the secretions it stimulates. Many patients with dyspepsia have been found to have reduced relaxation of the stomach when food enters, and it is possible that this results in discomfort. Drugs that specifically relax the muscles of the stomach are being developed, but more clinical trials showing their benefit are needed.
Other diseases and conditions can aggravate indigestion and other functional diseases.
The endoscopic tests include:
 Tebušni tifus
Tebušni tifus
 Monster Montana Gourmet burgeri hranjeni travom
Monster Montana Gourmet burgeri hranjeni travom
 Je li normalno nadimati se svaki dan?
Je li normalno nadimati se svaki dan?
 Najbolji GI liječnici u SAD-u/ Najbolje ocijenjeni gastroenterolozi – dr. Vikram Tarugu
Najbolji GI liječnici u SAD-u/ Najbolje ocijenjeni gastroenterolozi – dr. Vikram Tarugu
 Godišnja doba se mijenjaju:evo kako možete podržati zdravlje imuniteta
Godišnja doba se mijenjaju:evo kako možete podržati zdravlje imuniteta
 Kako zaustaviti proljev što je brže moguće
Kako zaustaviti proljev što je brže moguće
 Istraživači koriste fagnu terapiju za uspješno liječenje alkoholne bolesti jetre
Prvi put, istraživači su uspješno koristili terapiju bakteriofagom (fagom) za uklanjanje bolesti jetre povezane s alkoholom na životinjskom modelu. Zasluga za sliku:Christoph Burgstedt / Sh
Istraživači koriste fagnu terapiju za uspješno liječenje alkoholne bolesti jetre
Prvi put, istraživači su uspješno koristili terapiju bakteriofagom (fagom) za uklanjanje bolesti jetre povezane s alkoholom na životinjskom modelu. Zasluga za sliku:Christoph Burgstedt / Sh
 Probiotici mogu ponuditi terapijske prednosti za biopolarne pacijente
Studija iz Baltimoreovog zdravstvenog sustava Sheppard Pratt pokazala je da probiotici mogu poslužiti kao potencijalni terapijski pristup bipolarnom poremećaju i drugim psihijatrijskim stanjima.
Probiotici mogu ponuditi terapijske prednosti za biopolarne pacijente
Studija iz Baltimoreovog zdravstvenog sustava Sheppard Pratt pokazala je da probiotici mogu poslužiti kao potencijalni terapijski pristup bipolarnom poremećaju i drugim psihijatrijskim stanjima.
 Ovisnost o kokainu i crack-u
Činjenice o zloupotrebi kokaina i cracka Kada se osoba povuče od djelovanja kokaina, smanjenje neurotransmitera može rezultirati naglim padom krvnog tlaka ili puls, teška depresija, a ponekad čak i
Ovisnost o kokainu i crack-u
Činjenice o zloupotrebi kokaina i cracka Kada se osoba povuče od djelovanja kokaina, smanjenje neurotransmitera može rezultirati naglim padom krvnog tlaka ili puls, teška depresija, a ponekad čak i