
L'intestin humain est un endroit complexe dans lequel se trouvent de nombreux éléments structurels importants, notamment des sphincters, des valves, des muscles lisses et des muqueuses (pour n'en nommer que quelques-uns). Morale de l'histoire - le tube digestif n'est pas un tube alimentaire de base. Il y a des bosses, des bosses et des divots qui sont tout à fait normaux - cependant, il y a aussi des anomalies structurelles qui peuvent être problématiques dans l'intestin et empêcher le bon fonctionnement des processus digestifs.
L'un de ces problèmes structurels potentiels est appelé diverticules , qui sont des hernies (ou poches) qui peuvent se former dans les parois des intestins. Ces poches peuvent être petites ou grandes, mais ne mesurent souvent que 5 à 10 millimètres de diamètre. Les diverticules se développent principalement dans le côlon sigmoïde (la dernière partie du gros intestin), mais peuvent se développer dans n'importe quelle partie de l'intestin grêle ou du gros intestin. Pour beaucoup, avoir des diverticules est un gros problème de santé, car les diverticules peuvent devenir enflammés et infectés, entraînant des symptômes gastro-intestinaux et une mauvaise qualité de vie.

La maladie diverticulaire est un terme générique que nous utilisons pour englober deux états pathologiques différents - la diverticulose et la diverticulite. Bien que ces mots semblent assez similaires, ils sont en fait assez différents. Laissez-moi vous expliquer :
La diverticulose est simplement définie comme la présence de diverticules (ces petites poches dans les intestins) et est en fait très courante, surtout avec l'âge. De nombreuses personnes souffrent de diverticulose sans aucun symptôme ou complication significatif.
D'un autre côté, la diverticulite survient lorsque les diverticules deviennent enflammés ou infectés. Environ 10 à 25 % de la population atteinte de diverticulose développera cette affection inflammatoire. Nous examinerons cet état pathologique particulier aujourd'hui et comment nous pouvons utiliser le régime alimentaire et le mode de vie pour réduire les symptômes et les risques à long terme associés à la diverticulite.
Comme mentionné ci-dessus, de nombreuses personnes passent des années (voire toute une vie) sans présenter de symptômes de maladie diverticulaire. Beaucoup de gens ne savent même pas qu'ils l'ont !
Avec les poussées chroniques et récurrentes de diverticulite, les personnes sont plus à risque d'occlusion intestinale, de fistule ou d'abcès (pus s'accumulant dans les diverticules).
Les poussées de diverticulite peuvent être très intermittentes et aiguës ou chroniques et s'étendre sur une plus longue période.
Comme de nombreux troubles digestifs, les symptômes de la diverticulite ne sont pas spécifiques et peuvent être liés à un certain nombre d'affections différentes, notamment le syndrome du côlon irritable, la maladie de Crohn ou la maladie coeliaque.
Bien que les symptômes soient très similaires à ceux du SCI, le diagnostic de diverticulite diffère en ce que les diverticules sont structurels et peuvent être détectés par imagerie – le SCI, en revanche, est un trouble fonctionnel de l'intestin et est diagnostiqué de manière symptomatique – il n'aura rien » show-up » en imagerie. Le diagnostic de diverticulose (l'état non inflammatoire) survient souvent lors d'une coloscopie de routine, comme celle que de nombreuses personnes subissent vers l'âge de 50 ans.
En revanche, la diverticulite est le plus souvent diagnostiquée après qu'une crise aiguë provoque des symptômes tels que ceux énumérés ci-dessus. En raison de la nature non spécifique de ces symptômes, la diverticulite peut être difficile à identifier immédiatement, surtout si quelqu'un ne sait pas qu'il a des diverticules dans l'intestin.
Le traitement de la diverticulite peut différer en fonction de la gravité des douleurs abdominales, de la fièvre et d'autres symptômes et combine à la fois un traitement diététique et antibiotique. Dans les cas extrêmes, les personnes peuvent également nécessiter une hospitalisation ou une intervention chirurgicale afin de se remettre correctement d'une infection des diverticules.2
La prise en charge diététique initiale d'une poussée aiguë de diverticulite consiste souvent en un régime liquide clair à court terme, ce qui signifie que le patient ne consomme que des liquides tels que de l'eau, du jus, de la gelée et du bouillon. Cela permet aux antibiotiques de commencer à fonctionner et permet à l'intestin de se reposer, aidant à éliminer le matériel qui peut être pris dans leurs poches de diverticules, car cela peut provoquer une occlusion intestinale et des douleurs. Être plein de selles ou constipé est souvent lié à de mauvais résultats de diverticulite, donc l'objectif du régime liquide clair est de réduire la quantité de fibres (et donc de matières fécales) dans le côlon.
À partir de là, à mesure que l'inflammation et les symptômes diminuent, plus de solides et de fibres peuvent être réintroduits progressivement dans l'alimentation. L'objectif est de travailler vers un régime pauvre en fibres d'environ 10 à 15 grammes de fibres par jour pendant une courte période de temps. En raison des exigences spécifiques de ce régime, il est fortement recommandé de travailler avec un diététicien pour comprendre la teneur en fibres des différents aliments et obtenir une nutrition globale suffisante pour subvenir à vos besoins et éviter une perte de poids involontaire.
Quelques semaines après une crise de diverticulite aiguë, la plupart des gens peuvent adopter un régime alimentaire plus riche en fibres à mesure que leurs symptômes continuent de s'atténuer. Pour les femmes, cela représente environ 25 grammes de fibres par jour et pour les hommes, 38 grammes.
Un autre domaine émergent de la recherche alimentaire concerne le régime alimentaire pauvre en FODMAP pour la diverticulite. Bien que le régime pauvre en FODMAP ait été développé pour le syndrome du côlon irritable, certaines études suggèrent qu'il pourrait également être bénéfique pour les personnes atteintes de diverticulite. La théorie derrière cela est que les diverticules peuvent être irrités lorsqu'il y a une augmentation de la pression dans le côlon - beaucoup de pression et de gaz dans l'intestin sont susceptibles de pousser sur la muqueuse du côlon et pourraient alors créer des poches ou agrandir les poches qui existent déjà. Par conséquent, un régime pauvre en glucides fermentescibles, tel que le régime pauvre en FODMAP, peut également améliorer les résultats des symptômes chez les patients atteints de diverticulite.4 Cependant, il s'agit encore d'un domaine de recherche relativement nouveau sur la diverticulose et l'examen d'un régime pauvre en FODMAP (ou de tout régime d'élimination) doit être discuté avec un diététicien agréé d'abord.
Dans le passé, on croyait que de petites particules de nourriture comme les graines, les noix et le maïs soufflé aggraveraient la diverticulite ou augmenteraient l'incidence des crises de diverticulite. Cela a depuis été sans fondement dans la littérature et ces aliments sont considérés comme sûrs à consommer - en particulier pendant la rémission de la diverticulite. En fait, ils sont tout à fait sains pour nous ! Les noix et les graines offrent beaucoup de graisses saines qui aident réellement à réduire l'inflammation dans le corps.
Cela étant dit, il peut toujours être avantageux de réduire notre consommation de ces aliments pendant les poussées de diverticulite, car ils sont plus riches en fibres que les autres aliments.
 28 juillet :Journée mondiale contre l'hépatite
Journée mondiale contre lhépatite La Journée mondiale contre lhépatite est célébrée le 28 juillet. Chaque année, des médecins en soins digestifs et de nombreux autres spécialistes aspirent à sensibil
28 juillet :Journée mondiale contre l'hépatite
Journée mondiale contre lhépatite La Journée mondiale contre lhépatite est célébrée le 28 juillet. Chaque année, des médecins en soins digestifs et de nombreux autres spécialistes aspirent à sensibil
 Comment se débarrasser des brûlures d'estomac
Que devez-vous savoir sur les brûlures destomac ? Une femme avec des symptômes de brûlures destomac Les brûlures destomac sont un symptôme qui ressemble à une brûlure dans la poitrine et est un symp
Comment se débarrasser des brûlures d'estomac
Que devez-vous savoir sur les brûlures destomac ? Une femme avec des symptômes de brûlures destomac Les brûlures destomac sont un symptôme qui ressemble à une brûlure dans la poitrine et est un symp
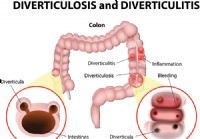 Symptômes de diverticulite
Les symptômes de la diverticulite peuvent être limités à graves. De nombreuses personnes atteintes de diverticulite ressentent peu ou pas dinconfort ou de symptômes. Quest-ce que la diverticulite ? L
Symptômes de diverticulite
Les symptômes de la diverticulite peuvent être limités à graves. De nombreuses personnes atteintes de diverticulite ressentent peu ou pas dinconfort ou de symptômes. Quest-ce que la diverticulite ? L