 Une grossesse extra-utérine est également connue sous le nom de grossesse tubaire, car elle se produit souvent dans les trompes de Fallope.
Une grossesse extra-utérine est également connue sous le nom de grossesse tubaire, car elle se produit souvent dans les trompes de Fallope. Une grossesse extra-utérine est une grossesse située à l'extérieur de la paroi interne de l'utérus. Les trompes de Fallope sont les endroits les plus courants pour une grossesse extra-utérine.
Les trois symptômes (caractéristiques) de la grossesse extra-utérine sont les douleurs abdominales, l'absence de menstruations (aménorrhée) et les saignements vaginaux. Cependant, seulement environ 50 % des femmes présentent ces trois symptômes.
La grossesse extra-utérine ou tubaire est causée lorsqu'un ovule fécondé se loge dans une trompe de Fallope ou à un autre endroit au lieu de poursuivre son voyage vers l'utérus, où il est censé s'implanter. L'œuf peut se coincer lorsqu'une trompe de Fallope est endommagée, cicatrisée ou déformée.
Les facteurs de risque de grossesse extra-utérine comprennent les grossesses extra-utérines antérieures et les affections (chirurgie, infection) qui perturbent l'anatomie normale des trompes de Fallope. Le principal risque pour la santé d'une grossesse extra-utérine est la rupture, entraînant une hémorragie interne.
La grossesse extra-utérine survient dans 1 % à 2 % de toutes les grossesses.
Le diagnostic de grossesse extra-utérine est généralement établi par des tests hormonaux sanguins et une échographie pelvienne.
Les options de traitement pour la grossesse extra-utérine comprennent à la fois la chirurgie et les médicaments.

Les causes graves de saignement au cours du premier trimestre de grossesse comprennent :
Si vous remarquez des saignements à n'importe quel stade de la grossesse, appelez votre médecin.
En savoir plus sur les saignements pendant la grossesse » Toutes les grossesses extra-utérines peuvent être dangereuses, nécessitant une intervention médicale rapide.
Toutes les grossesses extra-utérines peuvent être dangereuses, nécessitant une intervention médicale rapide. Une grossesse extra-utérine est une grossesse précoce qui se produit en dehors de l'emplacement normal (muqueuse utérine) pour une grossesse en développement. La plupart des grossesses extra-utérines surviennent dans les trompes de Fallope. Une grossesse extra-utérine ne peut pas se dérouler normalement et entraîne généralement la mort de l'embryon ou du fœtus.
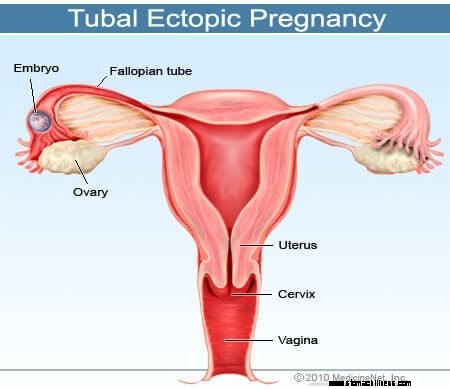 Photo d'une grossesse extra-utérine ou tubaire
Photo d'une grossesse extra-utérine ou tubaire Une grossesse extra-utérine (PE) est une condition dans laquelle un ovule fécondé s'installe et se développe dans n'importe quel endroit autre que la paroi interne de l'utérus. La grande majorité des grossesses extra-utérines sont des grossesses dites tubaires et se produisent dans la trompe de Fallope. Cependant, ils peuvent se produire à d'autres endroits, tels que l'ovaire, le col de l'utérus et la cavité abdominale. Une grossesse extra-utérine survient dans environ une grossesse sur 1 à 2 % de toutes les grossesses. Une grossesse molaire diffère d'une grossesse extra-utérine en ce qu'il s'agit généralement d'une masse de tissu dérivé d'un ovule avec des informations génétiques incomplètes qui se développe dans l'utérus en une masse ressemblant à un raisin qui peut provoquer des symptômes à ceux de la grossesse.
Le principal risque pour la santé de la grossesse extra-utérine est la rupture entraînant une hémorragie interne. Avant le 19e siècle, le taux de mortalité (taux de mortalité) des grossesses extra-utérines dépassait 50 %. À la fin du 19e siècle, le taux de mortalité est tombé à cinq pour cent en raison d'une intervention chirurgicale. Les statistiques suggèrent qu'avec les progrès actuels en matière de détection précoce, le taux de mortalité s'est amélioré à moins de cinq sur 10 000. Le taux de survie des grossesses extra-utérines s'améliore même si l'incidence des grossesses extra-utérines augmente également. La principale raison d'un mauvais résultat est l'absence de consultation médicale précoce. La grossesse extra-utérine reste la principale cause de décès lié à la grossesse au cours du premier trimestre de la grossesse.
Dans de rares cas, une grossesse extra-utérine peut survenir en même temps qu'une grossesse intra-utérine. On parle alors de grossesse hétérotopique. L'incidence des grossesses hétérotopiques a augmenté ces dernières années en raison de l'utilisation croissante de la FIV (fécondation in vitro) et d'autres technologies de procréation assistée (ART).
Pour des schémas et des photos supplémentaires, veuillez consulter la dernière référence indiquée ci-dessous.
 Les symptômes des grossesses extra-utérines peuvent imiter les premiers signes d'une grossesse normale.
Les symptômes des grossesses extra-utérines peuvent imiter les premiers signes d'une grossesse normale. La femme peut ne pas savoir qu'elle est enceinte. Les trois signes et symptômes classiques de la grossesse extra-utérine sont les douleurs abdominales, l'absence de menstruations (aménorrhée) et les saignements vaginaux ou intermittents (spottings). Cependant, environ 50% des femmes ayant une grossesse extra-utérine n'auront pas les trois signes. Ces symptômes caractéristiques se produisent dans les grossesses extra-utérines rompues (celles accompagnées d'une hémorragie interne grave) et les grossesses extra-utérines non rompues. Cependant, bien que ces symptômes soient typiques d'une grossesse extra-utérine, ils ne signifient pas qu'une grossesse extra-utérine est nécessairement présente et pourraient représenter d'autres conditions. En fait, ces symptômes se produisent également avec une menace d'avortement (fausse couche) dans les grossesses non extra-utérines.
Les signes et symptômes d'une grossesse extra-utérine surviennent généralement six à huit semaines après la dernière période menstruelle normale, mais ils peuvent survenir plus tard si la grossesse extra-utérine ne se situe pas dans la trompe de Fallope. D'autres symptômes de la grossesse (par exemple, des nausées et une gêne mammaire, etc.) peuvent également être présents lors d'une grossesse extra-utérine. La faiblesse, les étourdissements et une sensation d'évanouissement en position debout peuvent (également appelés quasi-syncope) être des signes d'hémorragie interne grave et d'hypotension artérielle dus à une rupture de grossesse extra-utérine et nécessitent des soins médicaux immédiats. Malheureusement, certaines femmes ayant une grossesse extra-utérine hémorragique ne reconnaissent pas qu'elles présentent des symptômes de grossesse extra-utérine. Leur diagnostic est retardé jusqu'à ce que la femme montre des signes de choc (par exemple, pression artérielle basse, pouls faible et rapide, peau pâle et confusion) et est souvent amenée aux urgences. Cette situation est une urgence médicale.
 Le plus grand facteur de risque d'une grossesse extra-utérine est une histoire d'autres grossesses extra-utérines.
Le plus grand facteur de risque d'une grossesse extra-utérine est une histoire d'autres grossesses extra-utérines. Âge : Une grossesse extra-utérine peut survenir chez toute femme, de tout âge, qui ovule et est sexuellement active avec un partenaire masculin. La probabilité la plus élevée de grossesse extra-utérine se produit chez les femmes âgées de 35 à 44 ans.
Historique : Le plus grand facteur de risque de grossesse extra-utérine est un antécédent de grossesse extra-utérine.
Anomalies des trompes de Fallope : Toute perturbation de l'architecture normale des trompes de Fallope peut être un facteur de risque de grossesse tubaire ou de grossesse extra-utérine à d'autres endroits.
Chirurgies gynécologiques précédentes : Chirurgie antérieure sur les trompes de Fallope, telle que la stérilisation tubaire ou la reconstruction, les procédures peuvent entraîner des cicatrices et une perturbation de l'anatomie normale des trompes et augmenter le risque de grossesse extra-utérine.
Infection : L'infection du bassin (maladie inflammatoire pelvienne) est un autre facteur de risque de grossesse extra-utérine. Les infections pelviennes sont généralement causées par des organismes sexuellement transmissibles, tels que Chlamydia ou N. gonorrhée , la bactérie responsable de la gonorrhée. Cependant, les bactéries non sexuellement transmissibles peuvent également provoquer une infection pelvienne et augmenter le risque de grossesse extra-utérine. L'infection provoque une grossesse extra-utérine en endommageant ou en obstruant les trompes de Fallope. Normalement, la paroi interne des trompes de Fallope est recouverte de petites saillies ressemblant à des cheveux appelées cils. Ces cils sont importants pour transporter l'ovule en douceur de l'ovaire à travers la trompe de Fallope et dans l'utérus. Si ces cils sont endommagés par une infection, le transport des œufs est perturbé. L'œuf fécondé peut se déposer dans la trompe de Fallope sans atteindre l'utérus, devenant ainsi une grossesse extra-utérine. De même, les cicatrices liées à l'infection et le blocage partiel des trompes de Fallope peuvent également empêcher l'ovule d'atteindre l'utérus.
Plusieurs partenaires sexuels : Étant donné que le fait d'avoir plusieurs partenaires sexuels augmente le risque d'infections pelviennes chez une femme, plusieurs partenaires sexuels sont également associés à un risque accru de grossesse extra-utérine.
Conditions gynécologiques : Comme les infections pelviennes, des affections telles que l'endométriose, les fibromes ou le tissu cicatriciel pelvien (adhérences pelviennes) peuvent rétrécir les trompes de Fallope et perturber le transport des ovules, augmentant ainsi les risques de grossesse extra-utérine.
Utilisation du stérilet : Environ la moitié des grossesses chez les femmes utilisant des dispositifs intra-utérins (DIU) se situeront à l'extérieur de l'utérus. Cependant, le nombre total de femmes tombant enceintes alors qu'elles utilisent un DIU est extrêmement faible. Par conséquent, le nombre global de grossesses extra-utérines liées aux DIU est très faible.
Fumer des cigarettes : Le tabagisme au moment de la conception a également été associé à un risque accru de grossesse extra-utérine. Ce risque a été observé comme étant dose-dépendant, ce qui signifie que le risque dépend des habitudes individuelles de la femme et augmente avec le nombre de cigarettes fumées.
Infertilité : Des antécédents d'infertilité depuis deux ans ou plus sont également associés à un risque accru de grossesse extra-utérine.
Autres causes :une infection, des anomalies congénitales ou des tumeurs des trompes de Fallope peuvent augmenter le risque d'une grossesse extra-utérine.
 Le diagnostic de grossesse extra-utérine comprend un test de grossesse standard et un examen physique.
Le diagnostic de grossesse extra-utérine comprend un test de grossesse standard et un examen physique. La première étape du diagnostic est un entretien et un examen par le médecin. La deuxième étape habituelle consiste à obtenir un test de grossesse qualitatif (positif ou négatif pour la grossesse) ou quantitatif (mesure les niveaux d'hormones). Parfois, le médecin peut ressentir une masse sensible lors de l'examen pelvien. Si une grossesse extra-utérine est suspectée, la combinaison de tests de grossesse hormonaux sanguins et d'une échographie pelvienne peut généralement aider à établir le diagnostic. L'échographie transvaginale est le test le plus utile pour visualiser une grossesse extra-utérine. Dans ce test, une sonde à ultrasons est insérée dans le vagin et les images pelviennes sont visibles sur un moniteur. L'échographie transvaginale peut révéler le sac gestationnel dans une grossesse normale (intra-utérine) ou une grossesse extra-utérine, mais souvent les résultats ne sont pas concluants. Plutôt qu'un sac gestationnel contenant un embryon visible, l'examen peut simplement révéler une masse dans la région des trompes de Fallope ou ailleurs qui est évocatrice, mais non concluante, d'une grossesse extra-utérine. L'échographie peut également démontrer l'absence de grossesse dans l'utérus.
Les tests de grossesse sont conçus pour détecter des hormones spécifiques; la sous-unité bêta des taux sanguins de gonadotrophine chorionique humaine (bêta HCG) est également utilisée dans le diagnostic de la grossesse extra-utérine. Les niveaux de bêta HCG augmentent normalement pendant la grossesse. Un schéma anormal de montée de cette hormone peut être un indice de la présence d'une grossesse extra-utérine. Dans de rares cas, une laparoscopie peut être nécessaire pour confirmer un diagnostic de grossesse extra-utérine. Pendant la laparoscopie, des instruments de visualisation sont insérés à travers de petites incisions dans la paroi abdominale pour visualiser les structures de l'abdomen et du bassin, révélant ainsi le site de la grossesse extra-utérine.
Une intervention chirurgicale est souvent nécessaire en cas de grossesse extra-utérine lorsque des complications surviennent.Certaines femmes absorbent spontanément le fœtus de la grossesse extra-utérine et n'ont aucun effet secondaire apparent. Dans ces cas, la femme peut être observée sans traitement. Cependant, la véritable incidence de la résolution spontanée des grossesses extra-utérines est inconnue. Il n'est pas possible de prédire quelles femmes résoudront spontanément leurs grossesses extra-utérines.
La complication la plus redoutée d'une grossesse extra-utérine est la rupture, entraînant une hémorragie interne, des douleurs pelviennes et abdominales, un choc et même la mort. Par conséquent, les saignements au cours d'une grossesse extra-utérine peuvent nécessiter une intervention chirurgicale immédiate. Le saignement résulte de la rupture de la trompe de Fallope ou de la fuite de sang à l'extrémité de la trompe lorsque le placenta en croissance s'érode dans les veines et les artères situées à l'intérieur de la paroi tubaire. Le sang provenant du tube peut être très irritant pour les autres tissus et organes du bassin et de l'abdomen, et entraîner une douleur importante. Le sang pelvien peut entraîner la formation de tissu cicatriciel pouvant entraîner des problèmes de grossesse future. Le tissu cicatriciel peut également augmenter le risque de futures grossesses extra-utérines.
Les obstétriciens-gynécologues (OB-GYN) sont les spécialistes qui traitent généralement les grossesses extra-utérines. Cependant, les spécialistes en médecine d'urgence et les chirurgiens traitent les grossesses extra-utérines rompues. Si vous pensez avoir une rupture de grossesse extra-utérine, rendez-vous immédiatement aux urgences les plus proches.
Une intervention chirurgicale est souvent nécessaire en cas de grossesse extra-utérine lorsque des complications surviennent.Les options de traitement pour la grossesse extra-utérine comprennent l'observation, la laparoscopie, la laparotomie et les médicaments. La sélection de ces options est individualisée. Certaines grossesses extra-utérines se résoudront d'elles-mêmes sans nécessiter aucune intervention, tandis que d'autres nécessiteront une intervention chirurgicale urgente en raison d'un saignement potentiellement mortel. Cependant, en raison du risque de rupture et des conséquences potentiellement graves, la plupart des femmes ayant une grossesse extra-utérine diagnostiquée sont traitées avec des médicaments ou une intervention chirurgicale.
Pour ceux qui nécessitent une intervention, le traitement le plus courant est la chirurgie. Deux options chirurgicales sont disponibles ; laparotomie et laparoscopie. La laparotomie est une procédure ouverte par laquelle une incision transversale (ligne de bikini) est pratiquée dans le bas de l'abdomen. La laparoscopie consiste à insérer des instruments de visualisation dans le bassin à travers de minuscules incisions dans la peau. Pour de nombreux chirurgiens et patients, la laparoscopie est préférée à la laparotomie en raison des minuscules incisions utilisées et du rétablissement rapide par la suite. Dans des conditions optimales, une petite incision peut être pratiquée dans la trompe de Fallope et la grossesse extra-utérine retirée, laissant la trompe de Fallope intacte. Cependant, certaines conditions rendent la laparoscopie moins efficace ou indisponible comme alternative. Ceux-ci comprennent un tissu cicatriciel pelvien massif et un excès de sang dans l'abdomen ou le bassin. Dans certains cas, l'emplacement ou l'étendue des dommages peuvent nécessiter l'ablation d'une partie de la trompe de Fallope, de la totalité de la trompe, de l'ovaire et même de l'utérus.
En cliquant sur "Soumettre", j'accepte les conditions générales et la politique de confidentialité de MedicineNet. J'accepte également de recevoir des e-mails de MedicineNet et je comprends que je peux me désabonner de MedicineNet à tout moment.
 Le traitement médical de la grossesse extra-utérine implique l'utilisation d'un médicament anticancéreux appelé méthotrexate (Rheumatrex, Trexall).
Le traitement médical de la grossesse extra-utérine implique l'utilisation d'un médicament anticancéreux appelé méthotrexate (Rheumatrex, Trexall). La thérapie médicale peut également réussir à traiter certains groupes de femmes qui ont une grossesse extra-utérine. La méthode de traitement médical implique l'utilisation d'un médicament anticancéreux appelé méthotrexate (Rheumatrex, Trexall). Ce médicament agit en tuant les cellules en croissance du placenta, induisant ainsi une fausse couche de la grossesse extra-utérine. Certains patients peuvent ne pas répondre au méthotrexate et nécessiteront un traitement chirurgical. Le méthotrexate gagne en popularité en raison de son taux de réussite élevé et de son faible taux d'effets secondaires.
Certains facteurs, notamment la taille de la masse associée à la grossesse extra-utérine et les concentrations sanguines de bêta-HCG, aident les médecins à décider quelles femmes sont candidates à un traitement médical plutôt qu'à un traitement chirurgical. Les candidats optimaux pour le traitement au méthotrexate sont les femmes avec une concentration de sous-unité bêta (HCG) inférieure ou égale à 5000 mUI/mL. Dans une population de patients correctement sélectionnés, le traitement par méthotrexate est efficace à environ 90 % dans le traitement de la grossesse extra-utérine. Il n'y a aucune preuve que l'utilisation de ce médicament provoque des effets indésirables lors de grossesses ultérieures. Des tests supplémentaires (HCG) sont généralement demandés pour confirmer que le traitement au méthotrexate est efficace.
Bien qu'il y ait eu quelques cas signalés de femmes ayant accouché par césarienne d'enfants vivants situés à l'extérieur de l'utérus, cela est extrêmement rare. La possibilité de mener une grossesse extra-utérine à terme est si faible et le risque pour la femme si grand qu'il ne peut jamais être recommandé. Ce serait idéal si une grossesse extra-utérine dans la trompe de Fallope pouvait être sauvée par une intervention chirurgicale pour la relocaliser dans l'utérus. Ce concept n'a pas encore été accepté comme une procédure réussie. Dans l'ensemble, il y a eu de grands progrès dans le diagnostic précoce et le traitement de la grossesse extra-utérine, et le taux de mortalité lié à cette maladie a considérablement diminué.
 Lorsque la douleur à l'estomac est et n'est pas une urgence
Lorsque la douleur à l'estomac est et n'est pas une urgence
 Symptômes, signes, causes et traitement de l'hypertrophie de la rate (splénomégalie)
Symptômes, signes, causes et traitement de l'hypertrophie de la rate (splénomégalie)
 Avant de prendre du calcium pour la diarrhée
Avant de prendre du calcium pour la diarrhée
 Qu'est-ce que l'albumine ?
Qu'est-ce que l'albumine ?
 Tout sur tous les sphincters de votre corps
Tout sur tous les sphincters de votre corps
 Comment prendre des bains de sel d'Epsom épiques
Comment prendre des bains de sel d'Epsom épiques
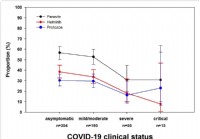 La recherche montre que les infestations de parasites intestinaux réduisent la gravité du COVID-19
Nous en apprenons chaque jour davantage sur la maladie COVID-19. Les adultes de tout âge atteints de certaines conditions médicales sous-jacentes courent un risque accru de maladie grave due au virus
La recherche montre que les infestations de parasites intestinaux réduisent la gravité du COVID-19
Nous en apprenons chaque jour davantage sur la maladie COVID-19. Les adultes de tout âge atteints de certaines conditions médicales sous-jacentes courent un risque accru de maladie grave due au virus
 COVID-19 ou pas, vous devriez passer votre coloscopie
Aux San Antonio Gastroenterology Associates &Endoscopy Centers, les coloscopies de dépistage sont sûres, pratiques et, surtout, potentiellement vitales. Bien que larrêt du COVID-19 qui a mis une pa
COVID-19 ou pas, vous devriez passer votre coloscopie
Aux San Antonio Gastroenterology Associates &Endoscopy Centers, les coloscopies de dépistage sont sûres, pratiques et, surtout, potentiellement vitales. Bien que larrêt du COVID-19 qui a mis une pa
 Les bactéries intestinales liées aux changements métaboliques et à l'autisme dans une nouvelle étude
Des chercheurs du California Institute of Technology ont fait une découverte importante qui pourrait expliquer comment les bactéries intestinales pourraient contribuer à des comportements semblables à
Les bactéries intestinales liées aux changements métaboliques et à l'autisme dans une nouvelle étude
Des chercheurs du California Institute of Technology ont fait une découverte importante qui pourrait expliquer comment les bactéries intestinales pourraient contribuer à des comportements semblables à