 Kohdunulkoinen raskaus tunnetaan myös munanjohtimissa, koska sitä esiintyy usein munanjohtimissa.
Kohdunulkoinen raskaus tunnetaan myös munanjohtimissa, koska sitä esiintyy usein munanjohtimissa. Kohdunulkoinen raskaus on raskaus, joka sijaitsee kohdun sisäkalvon ulkopuolella. Munanjohtimet ovat kohdunulkoisen raskauden yleisimmät paikat.
Kohdunulkoisen raskauden kolme oiretta (ominaisuutta) ovat vatsakipu, kuukautisten puuttuminen (menenorrea) ja emättimen verenvuoto. Kuitenkin vain noin 50 %:lla naisista on kaikki kolme näistä oireista.
Kohdunulkoinen tai munanjohtimen raskaus johtuu siitä, että hedelmöitetty munasolu jää munanjohtimeen tai muuhun paikkaan sen sijaan, että jatkaisi matkaansa kohtuun, jossa sen oletetaan implantoituvan. Muna voi juuttua, kun munanjohdin on vaurioitunut, arpeutunut tai vääntynyt.
Kohdunulkoisen raskauden riskitekijöitä ovat aiemmat kohdunulkoiset raskaudet ja tilat (leikkaus, infektio), jotka häiritsevät munanjohtimien normaalia anatomiaa. Kohdunulkoisen raskauden suurin terveysriski on repeämä, joka johtaa sisäiseen verenvuotoon.
Kohdunulkoinen raskaus esiintyy 1–2 %:ssa kaikista raskauksista.
Kohdunulkoisen raskauden diagnoosi vahvistetaan yleensä verihormonitesteillä ja lantion ultraäänellä.
Kohdunulkoisen raskauden hoitovaihtoehtoja ovat sekä leikkaus että lääkitys.

Vakavia verenvuodon syitä raskauden ensimmäisen kolmanneksen aikana ovat:
Jos havaitset verenvuotoa missä tahansa raskauden vaiheessa, ota yhteys lääkäriisi.
Lue lisää verenvuodosta raskauden aikana » Kaikki kohdunulkoiset raskaudet voivat olla vaarallisia ja vaativat nopeaa lääkärinhoitoa.
Kaikki kohdunulkoiset raskaudet voivat olla vaarallisia ja vaativat nopeaa lääkärinhoitoa. Kohdunulkoinen raskaus on varhainen raskaus, joka tapahtuu kehittyvän raskauden normaalin sijainnin (kohdun limakalvon) ulkopuolella. Suurin osa kohdunulkoisista raskauksista tapahtuu munanjohtimissa. Kohdunulkoinen raskaus ei voi edetä normaalisti ja johtaa tyypillisesti alkion tai sikiön kuolemaan.
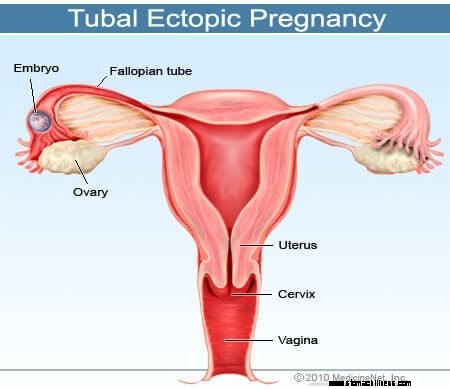 Kuva kohdunulkoisesta tai munanjohtimen raskaudesta
Kuva kohdunulkoisesta tai munanjohtimen raskaudesta Kohdunulkoinen raskaus (EP) on tila, jossa hedelmöitetty munasolu asettuu ja kasvaa missä tahansa muussa paikassa kuin kohdun sisäkalvossa. Suurin osa kohdunulkoisista raskauksista on ns. munanjohtimen raskauksia ja ne tapahtuvat munanjohtimissa. Niitä voi kuitenkin esiintyä muissa paikoissa, kuten munasarjoissa, kohdunkaulassa ja vatsaontelossa. Kohdunulkoinen raskaus esiintyy noin joka 1–2 % kaikista raskauksista. Molaarinen raskaus eroaa kohdunulkoisesta raskaudesta siinä, että se on yleensä munasta peräisin oleva kudosmassa, jolla on puutteellinen geneettinen informaatio ja joka kasvaa kohdussa rypälemäisenä massana, joka voi aiheuttaa oireita raskaudelle.
Kohdunulkoisen raskauden suurin terveysriski on repeämä, joka johtaa sisäiseen verenvuotoon. Ennen 1800-lukua kohdunulkoisiin raskauksiin liittyvä kuolleisuus (kuolleisuus) ylitti 50 %. 1800-luvun loppuun mennessä kuolleisuus laski viiteen prosenttiin kirurgisten toimenpiteiden vuoksi. Tilastot viittaavat siihen, että nykyisen varhaisen havaitsemisen edistyessä kuolleisuus on parantunut alle viiteen 10 000:sta. Eloonjäämisaste kohdunulkoisista raskauksista paranee, vaikka myös kohdunulkoisten raskauksien ilmaantuvuus lisääntyy. Suurin syy huonoon tulokseen on epäonnistuminen hakeutua varhaiseen lääkärinhoitoon. Kohdunulkoinen raskaus on edelleen johtava raskauteen liittyvien kuolemien syy raskauden ensimmäisen kolmanneksen aikana.
Harvinaisissa tapauksissa kohdunulkoinen raskaus voi ilmetä samaan aikaan kohdunsisäisen raskauden kanssa. Tätä kutsutaan heterotooppiseksi raskaudeksi. Heterotooppisten raskauksien ilmaantuvuus on lisääntynyt viime vuosina IVF:n (koeputkihedelmöityksen) ja muiden avusteisten lisääntymistekniikoiden (ART) käytön lisääntyessä.
Katso lisää kaavioita ja valokuvia alla olevista viimeisistä viitteistä.
 Kohdunulkoisen raskauden oireet voivat jäljitellä normaalin raskauden varhaisia merkkejä.
Kohdunulkoisen raskauden oireet voivat jäljitellä normaalin raskauden varhaisia merkkejä. Nainen ei välttämättä tiedä olevansa raskaana. Kohdunulkoisen raskauden kolme klassista merkkiä ja oireita ovat vatsakipu, kuukautisten puuttuminen (menenorrea) ja emättimen verenvuoto tai ajoittainen verenvuoto (tiputtelu). Kuitenkin noin 50 prosentilla naisista, joilla on kohdunulkoinen raskaus, ei ole kaikkia kolmea merkkiä. Näitä tyypillisiä oireita esiintyy repeytyneissä kohdunulkoisissa raskauksissa (joihin liittyy vakava sisäinen verenvuoto) ja repeytymättömissä kohdunulkoisissa raskauksissa. Vaikka nämä oireet ovat tyypillisiä kohdunulkoiselle raskaudelle, ne eivät kuitenkaan tarkoita, että kohdunulkoinen raskaus on välttämättä läsnä, ja se voi edustaa muita tiloja. Itse asiassa näitä oireita esiintyy myös uhanalaisessa abortissa (keskenmenossa) muissa kuin kohdunulkoisissa raskauksissa.
Kohdunulkoisen raskauden merkit ja oireet ilmaantuvat tyypillisesti kuudesta kahdeksaan viikkoa viimeisten normaalien kuukautisten jälkeen, mutta ne voivat ilmaantua myöhemmin, jos kohdunulkoinen raskaus ei sijaitse munanjohtimessa. Kohdunulkoisen raskauden aikana voi esiintyä myös muita raskauden oireita (esimerkiksi pahoinvointia ja rintojen epämukavuutta jne.). Heikkous, huimaus ja pyörtymisen tunne seistessä voivat (kutsutaan myös lähes pyörtymäksi) olla merkkejä vakavasta sisäisestä verenvuodosta ja matalasta verenpaineesta, jotka johtuvat repeytyneestä kohdunulkoisesta raskaudesta, ja vaativat välitöntä lääkärinhoitoa. Valitettavasti jotkut naiset, joilla on verta vuotava kohdunulkoinen raskaus, eivät tunnista, että heillä on kohdunulkoisen raskauden oireita. Heidän diagnoosinsa viivästyy, kunnes naisella ilmenee sokin merkkejä (esimerkiksi alhainen verenpaine, heikko ja nopea pulssi, kalpea iho ja sekavuus), ja hänet viedään usein ensiapuun. Tilanne on lääketieteellinen hätätilanne.
 Kohdunulkoisen raskauden suurin riskitekijä on muiden kohdunulkoisten raskauksien historia.
Kohdunulkoisen raskauden suurin riskitekijä on muiden kohdunulkoisten raskauksien historia. Ikä: Kohdunulkoinen raskaus voi ilmaantua mille tahansa naiselle, minkä ikäinen tahansa, jolla on ovulaatio ja joka on seksuaalisesti aktiivinen miespuolisen kumppanin kanssa. Suurin kohdunulkoisen raskauden todennäköisyys on 35–44-vuotiailla naisilla.
Historia: Kohdunulkoisen raskauden suurin riskitekijä on aiempi kohdunulkoinen raskaus.
munajohtimien poikkeavuudet: Munanjohtimien normaalin arkkitehtuurin häiriöt voivat olla munanjohtimen raskauden tai kohdunulkoisen raskauden riskitekijä muissa paikoissa.
Aiemmat gynekologiset leikkaukset: Aiemmat munanjohtimien leikkaukset, kuten munanjohtimien sterilointi tai rekonstruktiotoimenpiteet, voivat johtaa arpeutumiseen ja putkien normaalin anatomian häiriintymiseen ja lisätä kohdunulkoisen raskauden riskiä.
Infektiot: Lantion tulehdus (lantion tulehdussairaus) on toinen kohdunulkoisen raskauden riskitekijä. Lantion infektiot ovat yleensä sukupuoliteitse tarttuvien organismien aiheuttamia, kuten klamydia tai N. gonorrhoeae bakteerit, jotka aiheuttavat tippuria. Ei-seksuaalisesti leviävät bakteerit voivat kuitenkin aiheuttaa myös lantion tulehduksen ja lisätä kohdunulkoisen raskauden riskiä. Infektio aiheuttaa kohdunulkoisen raskauden vahingoittamalla tai tukkimalla munanjohtimia. Normaalisti munanjohtimien sisävuori on päällystetty pienillä karvamaisilla ulokkeilla, joita kutsutaan väreiksi. Nämä värekarvot ovat tärkeitä kuljetettaessa munasolua sujuvasti munasarjasta munanjohtimien kautta kohtuun. Jos nämä värekarvot ovat vaurioituneet infektiosta, munankuljetus häiriintyy. Hedelmöitetty munasolu voi asettua munanjohtimeen saavuttamatta kohtua, jolloin siitä tulee kohdunulkoinen raskaus. Samoin infektioon liittyvä arpeutuminen ja munanjohtimien osittainen tukos voivat myös estää munasolua pääsemästä kohtuun.
Useita seksikumppaneita: Koska useiden seksikumppaneiden omistaminen lisää naisen riskiä saada lantion alueen tulehdus, useat seksikumppanit liittyvät myös lisääntyneeseen kohdunulkoisen raskauden riskiin.
Gynekologiset sairaudet: Kuten lantion infektiot, sairaudet, kuten endometrioosi, fibroidikasvaimet tai lantion arpikudos (lantion adheesiot), voivat kaventaa munanjohtimia ja häiritä munankuljetusta, mikä lisää kohdunulkoisen raskauden mahdollisuuksia.
IUD:n käyttö: Noin puolet kohdunsisäisiä laitteita (IUD) käyttävien naisten raskauksista tapahtuu kohdun ulkopuolella. Kuitenkin naisten kokonaismäärä, joka tulee raskaaksi kierukan käytön aikana, on erittäin pieni. Siksi kierukoisiin liittyvien kohdunulkoisten raskauksien kokonaismäärä on hyvin pieni.
Tupakointi: Tupakointi hedelmöittymisen aikoihin on myös yhdistetty lisääntyneeseen kohdunulkoisen raskauden riskiin. Tämän riskin havaittiin olevan annoksesta riippuvainen, mikä tarkoittaa, että riski on riippuvainen yksittäisen naisen tavoista ja kasvaa poltettujen savukkeiden määrän myötä.
Hedelmättömyys: Kahden tai useamman vuoden lapsettomuus liittyy myös lisääntyneeseen kohdunulkoisen raskauden riskiin.
Muita syitä:Infektio, synnynnäiset poikkeavuudet tai munanjohtimien kasvaimet voivat lisätä naisen riskiä saada kohdunulkoinen raskaus.
 Kohdunulkoisen raskauden diagnosointi sisältää tavallisen raskaustestin ja fyysisen kokeen.
Kohdunulkoisen raskauden diagnosointi sisältää tavallisen raskaustestin ja fyysisen kokeen. Diagnoosin ensimmäinen vaihe on lääkärin haastattelu ja tutkimus. Tavallinen toinen vaihe on tehdä kvalitatiivinen (positiivinen tai negatiivinen raskaus) tai kvantitatiivinen (mittaa hormonitasoa) raskaustesti. Toisinaan lääkäri voi tuntea herkkää massaa lantion tutkimuksen aikana. Jos epäillään kohdunulkoista raskautta, verihormoniraskaustestien ja lantion ultraäänitutkimuksen yhdistelmä voi yleensä auttaa diagnoosin vahvistamisessa. Transvaginaalinen ultraääni on hyödyllisin testi kohdunulkoisen raskauden visualisoimiseksi. Tässä testissä ultraäänianturi työnnetään emättimeen ja lantion kuvat näkyvät monitorissa. Transvaginaalinen ultraääni voi paljastaa raskauspussin joko normaalissa (kohdunsisäisessä) raskaudessa tai kohdunulkoisessa raskaudessa, mutta usein tulokset eivät ole vakuuttavia. Näkyvän alkion sisältävän raskauspussin sijaan tutkimus voi yksinkertaisesti paljastaa massan munanjohtimien alueella tai muualla, joka viittaa kohdunulkoiseen raskauteen, mutta ei ole ratkaisevaa. Ultraääni voi myös osoittaa raskauden puuttumisen kohdussa.
Raskaustestit on suunniteltu havaitsemaan tiettyjä hormoneja; ihmisen koriongonadotropiinin beeta-alayksikköä (beeta HCG) käytetään myös kohdunulkoisen raskauden diagnosoinnissa. Beta HCG -tasot nousevat normaalisti raskauden aikana. Epänormaali kuvio tämän hormonin nousussa voi olla vihje kohdunulkoisen raskauden olemassaolosta. Harvinaisissa tapauksissa laparoskopiaa voidaan tarvita kohdunulkoisen raskauden diagnoosin vahvistamiseksi. Laparoskopian aikana katseluinstrumentit työnnetään vatsan seinämään pienten viiltojen kautta vatsan ja lantion rakenteiden visualisoimiseksi, mikä paljastaa kohdunulkoisen raskauden paikan.
 Kirurginen toimenpide on usein tarpeen kohdunulkoisen raskauden yhteydessä komplikaatioiden ilmaantuessa.
Kirurginen toimenpide on usein tarpeen kohdunulkoisen raskauden yhteydessä komplikaatioiden ilmaantuessa. Jotkut naiset imevät spontaanisti sikiön kohdunulkoisesta raskaudesta, eikä heillä ole näkyviä sivuvaikutuksia. Näissä tapauksissa nainen voidaan tarkkailla ilman hoitoa. Kohdunulkoisten raskauksien spontaanin häviämisen todellista ilmaantuvuutta ei kuitenkaan tunneta. Ei ole mahdollista ennustaa, ketkä naiset ratkaisevat kohdunulkoisen raskauden spontaanisti.
Kohdunulkoisen raskauden pelätyin komplikaatio on repeämä, joka johtaa sisäiseen verenvuotoon, lantion- ja vatsakipuihin, sokkiin ja jopa kuolemaan. Siksi kohdunulkoisen raskauden verenvuoto voi vaatia välitöntä leikkaushoitoa. Verenvuoto johtuu munanjohtimien repeämisestä tai putken päästä vuotavasta verestä, kun kasvava istukka eroosoituu munanjohtimen seinämän sisällä oleviin suoniin ja valtimoihin. Putkesta tuleva veri voi olla erittäin ärsyttävää muille kudoksille ja elimille lantion ja vatsan alueella ja aiheuttaa merkittävää kipua. Lantion veri voi johtaa arpikudoksen muodostumiseen, mikä voi aiheuttaa ongelmia raskaaksi tulemisessa tulevaisuudessa. Arpikudos voi myös lisätä tulevien kohdunulkoisten raskauksien riskiä.
Synnytysgynekologit (OB-GYN:t) ovat asiantuntijoita, jotka tyypillisesti hoitavat kohdunulkoisia raskauksia. Hätälääketieteen asiantuntijat ja kirurgit hoitavat kuitenkin repeytyneitä kohdunulkoisia raskauksia. Jos epäilet, että sinulla on repeytynyt kohdunulkoinen raskaus, mene välittömästi lähimpään ensiapuun.
 Kirurginen toimenpide on usein tarpeen kohdunulkoisen raskauden yhteydessä komplikaatioiden ilmaantuessa.
Kirurginen toimenpide on usein tarpeen kohdunulkoisen raskauden yhteydessä komplikaatioiden ilmaantuessa. Kohdunulkoisen raskauden hoitovaihtoehtoja ovat tarkkailu, laparoskopia, laparotomia ja lääkitys. Näiden vaihtoehtojen valinta on yksilöllinen. Jotkut kohdunulkoiset raskaudet paranevat itsestään ilman toimenpiteitä, kun taas toiset tarvitsevat kiireellistä leikkausta hengenvaarallisen verenvuodon vuoksi. Kuitenkin repeämisvaaran ja mahdollisesti vakavien seurausten vuoksi useimpia naisia, joilla on diagnosoitu kohdunulkoinen raskaus, hoidetaan lääkkeillä tai leikkauksella.
Niille, jotka tarvitsevat toimenpiteitä, yleisin hoito on leikkaus. Saatavilla on kaksi kirurgista vaihtoehtoa; laparotomia ja laparoskopia. Laparotomia on avoin toimenpide, jossa poikittainen (bikiniviiva) viilto tehdään alavatsan poikki. Laparoskopia sisältää katseluinstrumenttien työntämisen lantioon ihossa olevien pienten viiltojen kautta. Monille kirurgeille ja potilaille laparoskopia on parempi kuin laparotomia käytettyjen pienten viiltojen ja nopean toipumisen vuoksi. Optimaalisissa olosuhteissa munanjohtimeen voidaan tehdä pieni viilto ja kohdunulkoinen raskaus poistaa, jolloin munanjohdin jää koskemattomaksi. Tietyt olosuhteet tekevät laparoskopiasta kuitenkin vähemmän tehokkaan tai eivät ole käytettävissä vaihtoehtona. Näitä ovat massiivinen lantion arpikudos ja liiallinen veri vatsassa tai lantiossa. Joissakin tapauksissa vaurion sijainti tai laajuus saattaa edellyttää munanjohtimien osan, koko putken, munasarjan ja jopa kohtun poistamista.
Napsauttamalla "Lähetä" hyväksyn MedicineNetin käyttöehdot ja tietosuojakäytännön. Hyväksyn myös sähköpostien vastaanottamisen MedicineNetiltä ja ymmärrän, että voin kieltäytyä MedicineNet-tilauksista milloin tahansa.
 Kohdunulkoisen raskauden lääkehoitoon kuuluu metotreksaatti-nimisen syöpälääkkeen (Rheumatrex, Trexall) käyttö.
Kohdunulkoisen raskauden lääkehoitoon kuuluu metotreksaatti-nimisen syöpälääkkeen (Rheumatrex, Trexall) käyttö. Lääketieteellinen hoito voi myös onnistua tiettyjen naisryhmien hoidossa, joilla on kohdunulkoinen raskaus. Lääketieteellinen hoitomenetelmä sisältää metotreksaatti-nimisen syöpälääkkeen (Rheumatrex, Trexall) käytön. Tämä lääke vaikuttaa tappamalla istukan kasvavia soluja, mikä aiheuttaa kohdunulkoisen raskauden keskenmenon. Jotkut potilaat eivät ehkä reagoi metotreksaattiin, ja he tarvitsevat kirurgista hoitoa. Metotreksaatti on saamassa suosiota korkean onnistumisprosentin ja vähäisten sivuvaikutusten vuoksi.
On olemassa tiettyjä tekijöitä, kuten kohdunulkoiseen raskauteen liittyvän massan koko ja veren beeta-HCG-pitoisuudet, jotka auttavat lääkäreitä päättämään, mitkä naiset ovat ehdokkaita lääketieteelliseen hoitoon kirurgisen sijaan. Optimaaliset ehdokkaat metotreksaattihoitoon ovat naiset, joiden beeta-alayksikkö (HCG) pitoisuus on pienempi tai yhtä suuri kuin 5000 mIU/ml. Oikein valitussa potilaspopulaatiossa metotreksaattihoito on noin 90 % tehokas kohdunulkoisen raskauden hoidossa. Ei ole näyttöä siitä, että tämän lääkkeen käyttö aiheuttaisi haittavaikutuksia myöhemmissä raskauksissa. Lisätestejä (HCG) määrätään yleensä sen varmistamiseksi, että metotreksaattihoito on tehokas.
Vaikka on raportoitu muutamia tapauksia, joissa naiset ovat synnyttäneet keisarinleikkauksella eläviä vauvoja, jotka olivat kohdun ulkopuolella, tämä on erittäin harvinaista. Mahdollisuus viedä kohdunulkoinen raskaus loppuun on niin pieni ja naiselle niin suuri riski, ettei sitä voida koskaan suositella. Olisi ihanteellista, jos munanjohtimessa oleva kohdunulkoinen raskaus voitaisiin pelastaa leikkauksella, jolla se siirretään kohtuun. Tätä konseptia ei ole vielä hyväksytty onnistuneeksi menettelyksi. Kaiken kaikkiaan kohdunulkoisen raskauden varhaisessa diagnosoinnissa ja hoidossa on tapahtunut suurta edistystä, ja tähän sairauteen liittyvä kuolleisuus on laskenut dramaattisesti.
 Mistä tiedät, onko sinulla mahaflunssa?
Mistä tiedät, onko sinulla mahaflunssa?
 Akuutin mezenteriaalisen lymfadeniitin diagnoosi - Akuutin vatsan diagnoosi
Akuutin mezenteriaalisen lymfadeniitin diagnoosi - Akuutin vatsan diagnoosi
 Akuutin haimatulehduksen diagnoosi - Akuutin vatsan diagnoosi
Akuutin haimatulehduksen diagnoosi - Akuutin vatsan diagnoosi
 Usein kysytyt kysymykset Crohnin taudista
Usein kysytyt kysymykset Crohnin taudista
 Ruoansulatushäiriöt:23 ummetusmyyttiä ja faktaa
Ruoansulatushäiriöt:23 ummetusmyyttiä ja faktaa
 Kuinka kauan munuaiskiven poistuminen kestää?
Kuinka kauan munuaiskiven poistuminen kestää?
 helppo vasikanlihaleikeresepti
Etsitkö helppoja puolivälin aterioita, jotka valmistuvat minuuteissa, maistuvat hyvältä ja jotka ovat koko perheen ihastuttava? Rebecca Coomes helppoa vasikanlehnää resepti valitsee kaikki nämä kohdat
helppo vasikanlihaleikeresepti
Etsitkö helppoja puolivälin aterioita, jotka valmistuvat minuuteissa, maistuvat hyvältä ja jotka ovat koko perheen ihastuttava? Rebecca Coomes helppoa vasikanlehnää resepti valitsee kaikki nämä kohdat
 Pääse eroon niska- ja yläselkäkivuista lopullisesti
5 minuuttia ja aloin paniikkiin. Kurkun ja leuan ympärillä on 45 kiloa painoa. Minusta on tulossa klaustrofobinen. Hengitä, sanon itselleni. En voi sanoa, että olisin koskaan ajatellut, että olisin
Pääse eroon niska- ja yläselkäkivuista lopullisesti
5 minuuttia ja aloin paniikkiin. Kurkun ja leuan ympärillä on 45 kiloa painoa. Minusta on tulossa klaustrofobinen. Hengitä, sanon itselleni. En voi sanoa, että olisin koskaan ajatellut, että olisin
 Kuinka vahvistaa immuunijärjestelmääsi koronavirusta vastaan
Kun maailma kamppailee koronaviruspandemian kanssa, Yhä useammat ihmiset yrittävät suojautua virukselta kaikin mahdollisin keinoin. Tällä hetkellä ei ole rokotteita vakavaa akuuttia hengitystieoireyht
Kuinka vahvistaa immuunijärjestelmääsi koronavirusta vastaan
Kun maailma kamppailee koronaviruspandemian kanssa, Yhä useammat ihmiset yrittävät suojautua virukselta kaikin mahdollisin keinoin. Tällä hetkellä ei ole rokotteita vakavaa akuuttia hengitystieoireyht