Trends in kliiniset piirteet, leikkauksen jälkeinen tuloksia, ja pysyvyyttä mahasyövän: Länsi kokemusta 1278 potilasta yli 30 vuotta
tiivistelmä
tausta
tavoitteena Tämän tutkimuksen tarkoituksena oli selvittää ajallista suuntauksia pitkällä -term selviytymisen ja leikkauksen jälkeisiä tuloksia ja analysoida ennustetekijöitä vaikuttavat ennusteeseen potilailla mahalaukun syövän (GC) käsiteltiin 30-vuoden välein korkeakouluasteen asian Länsi toimielin. Tool menetelmät
tammi 1980 joulukuussa 2010 1278 potilasta, joilla oli diagnosoitu GC Digestive Surgery Department, Catholic University of Rome, Italy, tunnistettiin. Niistä 936 potilaalle tehtiin kirurginen resektio ja otettiin mukaan analyysiin.
Tulokset
Ajan oli merkittävä parannus leikkauksen tuloksia. Sairastuvuus ja kuolleisuus laski 19,4% ja 1,6%, vastaavasti viime vuosikymmenellä. Sitä vastoin monielinsiirre resektio nopeudella tasaisesti nousi 12,7%: sta 29,6%. Yleinen viiden vuoden pysyvyys kasvanut tasaisesti ajan ja oli 51% viime vuosikymmenellä, ja 64,5% ja R0 poisleikatuista. Monimuuttuja-analyysi osoitti suurempi todennäköisyys yleisen selviytymisen alkuvaiheessa (I ja II), laajennettu imusolmukkeiden, ja R0 asemointia.
Johtopäätökset
Yli kolme vuosikymmentä oli merkittävä parannus perioperatiivisen ja postoperatiivinen hoito ja säännöllinen kasvu kokonaiselossaolo.
avainsanat
Mahasyöpää Surgery pitkäaikainen eloonjäämisen Yhteenveto
tavoitteena tämän tutkimuksen tarkoituksena oli selvittää, yli 30 vuoden aikana, ajallinen suuntaukset pysyvyyttä ja leikkauksen jälkeisiä tuloksia sekä analysoida ennustetekijöitä vaikuttavat ennusteeseen mahasyövän (GC) potilailla tertiäärisen asian Länsi toimielin.
Tausta
huolimatta merkittävä lasku esiintyvyys ja kuolleisuus, mahasyövän (GC) on edelleen tärkeä kansanterveydellinen taakka maailmanlaajuisesti. Lähes miljoona (988000) uutta tapausta mahasyövän kirjattiin vuonna 2008, osuus 7,8% kaikista syöpätapauksista. Samaan aikaan, 736000 ihmistä kuoli mahasyöpä, eli 9,7% kaikista syöpäkuolemista. Siksi GC on neljänneksi yleisimmin esiintyviä syöpä jälkeen syöpä keuhko-, rinta- ja paksusuolen-peräsuolen ja toiseksi yleisin syöpään liittyvien kuolinsyy jälkeen keuhkosyövän [1].
Useiden viime vuosikymmeninä epidemiologinen profiilia GC on muuttunut dramaattisesti. Vaikka ilmaantuvuus GC vähenee ilmaantuvuus esophago-mahalaukun risteykseen (EGJ) syöpä on kasvussa [2].
Survival leikkauksen jälkeen GC on syvästi tutkittu useita sarjaan potilaita ositettu sairauden vaiheessa, Lauren kasvain tyyppi, kasvain sijainti, ajanjakso, ja anto adjuvanttihoito. Kaikki tutkimukset tasaisesti joka osoittaa yhteyden vaiheessa ja selviytymistä. Lauren luokitus merkittävästi korreloi selviytymisen, siinä, että suoliston tyypin kasvaimet liittyy pidempi eloonjäämisen kuin ovat hajanainen tyyppisten kasvainten [3]. Mitä kasvaimen sijainti, jotkut sarja osoittavat merkittävää yhdessä selviytymisen, GC, jolla on parantunut ennuste yli EGJ syöpä [2, 3].
Seulonta ja laajamittainen käyttö tähystys on osoitettu olevan tehokas varhaisen diagnoosin syövän [4, 5]. Ennen leikkausta pysähdyspaikan tekniikoita ovat parantuneet ajan, jolloin parempi valinta potilailla, kun taas operatiivinen tekniikoita ja leikkaussalin hallinta on myös kehittynyt, mikä alentaa sairastuvuutta ja kuolleisuutta [6, 7]. Joka päivä, ilmenee uutta tietoa syövän alalla, joka on mahdollista muuttaa syövän hoitoa.
Valossa Näiden havaintojen olemme kartoitettu 1278 potilasta, joilla mahalaukun syövän yli 30 vuoden ajan. Tavoitteena tässä tutkimuksessa oli tunnistaa ajallista suuntauksia pysyvyyttä ja leikkauksen jälkeisiä tuloksia ja analysoida ennustetekijöitä vaikuttavia ennustetta GC potilaiden tertiäärisen asian Länsi toimielin. Tool Menetelmät
Katsaus mahdollisille tietokannan GC on Digestive Surgery yksikkö, Department of Surgery, katolinen yliopisto, Rooma, Italia, jonka tunnuksena 1278 potilasta, joilla oli diagnosoitu GC tammi 1980 joulukuussa 2010 Institutional Review board hyväksyntä on saatu ennen tarkastelun potilasasiakirjamerkinnöistä. Catholic University Institutional Review Board hyväksyi tutkimuksen.
Osoittaakseen muuttuu ajan mittaan, kun suuntaukset tutkittiin vertaamalla kolme vaihetta (1980-1989, 1990-1999, ja 2000-2010). Nämä kolme kaudet valittiin saavuttaa tasapaino riittävän näytteen määrä ja asianmukaisen seurannan.
Tietoon perustuva suostumus suhteen leikkaushoitoa, seuranta ja tietojen hallinta tutkimuksissa saatiin kaikki mukana potilaita.
Levytimme sairaala sairastuvuutta ja kuolleisuutta, hoitomuodon, histologinen tyyppi mukaan Lauren [8], ja demografisia ominaisuuksia, kasvaimen koko, sijainti, ja brutto ulkonäkö mukaan Borrmann [9]. Tauti oli lavastettu mukaan 7th Edition American sekakomitean Cancer and International Union Against Cancer Staging System (UICC) [10]. Perustuu luokkiin, jotka Japani mahasyövän Association [11], alueellinen laajuus solmukohtien osallistumisen jälkeen radikaali menettelyjä tallennettiin myös. Kasvaimet sijaitsee proksimaalisesti luokiteltiin Siewert ja Stein [12]. Vain Siewert tyyppi III kasvaimia mukaan analyysiin.
Kaikki potilaat, joilla mahdollisesti parannettavissa vaurioita käsiteltiin gastrectomy ja D2 imusolmukkeiden. Potilaat, joilla on vaiheen IV tauti ja noncurable vauriot (etäispesäkkeitä, vatsakalvon carcinomatosis, ja N4 solmukohtien osallistuminen) on ennen leikkausta Arvioinnin joko käsiteltiin lievittävä gastrectomy ja perigastric (D1) imusolmukkeiden sen tarkoituksena on hallita erityisiä oireita (verenvuoto ja /tai tukkeuma) ja saada säilyä tai viime aikana potilaiden bulkkituumoripotilaiden solmukohtien tauti sai leikkaussalin kemoterapiaa.
For kasvaimia sijaitsee keskellä ja alemman kolmasosaa vatsaan, välisumman gastrectomy yleisesti parempana, edellyttäen että riittävä resektio marginaali säilyi. Gastrectomy oli aina loppuun poistamalla suurempi omentum ja perigastric imusolmukkeiden; laajennettu imusolmukkeiden suoritettiin kriteerien mukaan myöhemmin kuvataan japanilaisen mahasyövän Association [11].
jälleenrakentaminen ruoansulatuskanavan jatkuvuutta jälkeen yhteensä gastrektomia aiemmin kuvattu [13]. Sen jälkeen välisumma distaalinen gastrectomy, eli gastrojejunostomialetkua mukaan Billroth II operaatio suoritetaan yleensä. Mikäli ylemmän polaarisia resektio (tai ilman transhiatal /abdominothoracic esophagectomy), joka on esophagogastrostomy suoritettiin, manuaalisesti, kunnes 1980-luvun alussa ja myöhemmin käytettäessä 25 mm: n mekaaninen pyöreä nitoja kanssa rivi ulkoisen seromuscular ommelaineiden keskeyttäneet imeytyviä ommelta.
Kaarileikkaus todettiin mahdollisesti parantava (R0 mukaan UICC) jos makro- ja mikroskooppisen mitään kasvaimen jäi leikkauksen jälkeen [10].
Laaja leikkaus (useiden elinten resektio) epäilyn suorien kasvaimen invaasion määriteltiin yhdistettiin resektiota vierekkäisten elinten (perna, vasen haima, maksa, paksusuoli, lisämunuaisen, pallean, vatsan ja ohutsuolen).
lopussa operaation, kirurgi resektoitiin kaikki imusolmukkeet kirurgisen näytteen ja tunnistaa niiden jakelu ja kasvaimen sijainti luokituksen mukaan myöhemmin kuvataan japanilaisen mahasyövän Association [11].
potilaita seurattiin 30 päivän leikkauksen jälkeisiä komplikaatioita ja kuolleisuutta.
Sikäli kuin yhdistetyt hoidot ovat huolissaan, 28 potilasta, kaikki kolmannessa jaksossa (2000-2010), sai leikkaussalin neoadjuvant hoidon mukaan MRC adjuvantti Mahalaukun infuusiona Kemoterapia (MAGIC) protokollaa [14].
Kolmesataa kuusikymmentäyksi potilaat saivat postoperatiivista adjuvanttihoito. Adjuvantti hoito olivat erittäin vaihtelevia yli 30 vuoden kesti tässä sarjassa. Kuten aikaisemmin ilmoitettiin [13], päätös antaa adjuvanttihoitoa tehtiin onkologian. Tämä johti heterogeeninen viitteitä kemoterapiaan, hoitoprotokollat, ja jaksojen lukumäärä suoritettu.
Siksi yksityiskohdat adjuvanttia ja neoadjuvanttikemoterapian ei otettu huomioon tilastollista analyysiä.
Tilastollinen analyysi
Kaikki kliiniset ja patologiset tiedot olivat takautuvasti tallennetaan GC tietokantaan ja jälkikäteen arvioida tätä tutkimusta.
Potilaan tila tutkittiin seurantatutkimuksessa tai puhelimitse yhteyttä. Täydellinen seurantatiedot saatiin 30. syyskuuta 2012. Koko seurannan hinnat 1980-1989, 1990-1999 ja 2000-2010 olivat 95%, 97%, ja 98%, vastaavasti.
Tilastollinen analyysi suoritettiin käyttäen kaupallisesti saatavilla olevat ohjelmistot (SPSS® Windows-versio 20,0; Chicago, IL). Tulokset annetaan keskiarvona (SD). Tilastollinen merkitys ero keskiarvojen arvioitiin käyttämällä Studentin t
-testi. Kaikki testit olivat kaksisuuntaisia. Kategorisia muuttujia arvioitiin Pearsonin khiin neliö testi. Monimuuttujalähettimet analyysi tehtiin käyttämällä Coxin suhteellisten riskien mallia. Survival käyrät arvioitiin käyttämällä Kaplan-Meier menetelmällä, ja eroja ryhmien arvioitiin käyttäen log-rank-testi. P
< 0,05 katsottiin tilastollisesti merkitsevä.
Tulokset
joukossa 1278 potilasta, 90 potilasta ei toistoleikattiin ja oli osoitettu lievittävän hoitoja, 147 löydettiin etsintä on irresectable sairaus, ja 105 sai vain ohitus menettely. Gastrektomia oli mahdollista jäljellä 936 potilasta, johtaen kaiken resectability osuus 73,2%.
Kaikkien 936 potilasta mukana analyysissä: n = 275 vuosina 1980-1989, n = 239 vuosina 1990-1999 ja n = 422 vuosina 2000-2010.
erityyppisiä kirurgisten on esitetty taulukossa 1. Sen jälkeen kun lasku havainto vuonna 1990 GC, vuosina 2000-2010 oli eksponentiaalista kasvua. Taulukko 1 Potilaat havaittu (1980-2010) B kirurgisen
1980-1989 (n = 440)
1990-1999 (n = 320)
2000- 2010 (n = 518)
1980-2010 (n = 1278)
resektoitiin (936)
Yhteensä gastrectomy
128 (29,1) B 140 ( 43,8) B 182 (35,1) B 450 (35,2) B yhteensä distaalinen gastrectomy
139 (31,6)
90 (28,1) B 204 (39,4) B 433 (33,9)
Yhteensä degastro-gastrectomy
5 (1,1) B-9 (2,8)
21 (4) B 35 (2,7) B ylempi napa-resektio
3 (0,7)
0 (0)
15 (2,9)
18 (1,4) B-ohitus menettely
69 (15,7)
19 (5,9)
17 (3,3) B-105 ( 8.2)
valmisteleva laparotomiaa
50 (11,3)
34 (10,6)
63 (12,2) B 147 (11,5) B Ei leikkausta
46 (10,6) B 28 (8,8)
16 (3,1)
90 (7,1) B Arvot materiaalinumerot ovat prosentteja.
potilaat ovat taulukossa 2.Table 2 tiedot potilaan ja kasvaimen ominaisuuksia 936 potilasta joille tuumoriresektion
Kaikki potilaat (n = 936)
1980-1989 (n = 275)
1990-1999 (n = 239)
2000-2010 (n = 422)
P *
Sukupuoli
Mies
581 (62) B-176 (64) B-150 (62,7)
255 (60,4)
0,63
Nainen
355 (38) B 99 (36) B 89 (37,3) B 167 (39,6) B Ikä (vuosia)
< 65
503 (53,7) B 153 (55,6) B 129 (54) B-221 (52,4) B 0,70
≥65
433 (46,3)
122 (44,4) B 110 (46) B-201 (47,6) B kasvain sijainti
Ala kolmas
405 (43,2) B 131 (47,6) B 102 (42,7)
172 (40,7) B 0,31
Lähi kolmas
337 (36) B 90 (32,7)
82 (34,3) B 165 (39) B ylempi kolmas
179 (19,1)
52 (18,9)
49 (20,5)
78 (18,5)
Koko vatsan
15 (1,6) B-2 (0,2)
6 (2.5) B 7 (1,6) B kasvain vaiheen
I
255 (27,2)
48 (17,4)
68 (28,4) B 139 (33) B- II
197 (21) B 70 (25,4)
32 (13,4)
95 (22,5) B < 0,001
III
319 (34) B 97 (35.3)
88 (36,8) B 134 (31,7) B IV
165 (17,6)
60 (21,8)
51 (21,3)
54 (12,8)
Lauren luokitus
Diffuusi
402 (42,9) B 138 (50,2) B 105 (43,9) B 159 (37,6) B Suoliston
449 (48) B- 109 (39,6) B 126 (52,7) B 214 (50,8) B < 0,001
Indeterminate
85 (9,1)
28 (10,2) B 8 (3.4)
49 (11,6) B Borrmann luokitus
I
192 (20,5)
59 (21,5)
49 (20,5)
84 (19,9)
0,83
II
316 (33,8)
80 (29,1)
78 (32,6) B 158 (37,4) B III
276 (29,5)
92 (33,4) B 83 (34,7)
101 (23,9) B IV
137 (14,6)
38 (13,8)
27 (11,4)
72 (17,1) B määrätty
15 (1,6) B-6 (2,2)
2 (0,8) B-7 (1,7) B Tuumorikoko, keskiarvo (SD), cm
4,9 ± 3,6
6,5 ± 4,1
4,4 ± 2,7
4,2 ± 2,8
< 0,001
etäpesäkkeiden
74 (7,9)
20 (7,3)
17 (7,1)
37 (8,8)
0,635
Arvot sulkeissa ovat prosentteja. * Kahden pyrstö Pearsonin khiin neliö testi.
Odotetusti joitakin ominaisuuksia vaihteli kolmen hoitojaksojen.
Yleisin kasvain sijainti oli pienempi kolmas 405 (43,2%) potilaista kaikkien kolmen aikoja, seurasi puolivälissä kolmas 337 (36%), ylempi kolmas 179 (19,1%), ja koko mahan 15 (1,6%).
histologisen arviointi oli käytettävissä kaikissa resektoitua yksilöitä. Useimmat karsinoomat osoittivat suolen tyyppiä erilaistumiseen (47,9% kolmen jaksot), joilla on merkittävä ero ensimmäisen ja kolmannen vuosikymmenen (39,6% vs. 50,8%; P
< 0,001).
Kokemuksemme vaihe I GC huomattavasti ajan mittaan merkittävästi vähentää vaiheiden III ja IV (P
< 0,001).
Surgical ominaisuudet mukaan hoitojakson ajan on raportoitu taulukossa 3.Table 3 Surgical ominaisuuksien mukaan hoitojakson
Koko sarja (n = 936)
1980-1989 (n = 275)
1990-1999 (n = 239)
2000-2010 (n = 422)
P *
laajuus resektio
Yhteensä gastrectomy
450 (48) B-128 (46,6) B 140 (58,6) B 182 ( 43,1) B < 0,001
yhteensä distaalinen gastrectomy
433 (46,3) B 139 (50,5)
90 (37,6) B 204 (48,4) B Yhteensä degastro-gastrectomy
35 (3,8) B-5 (1,8) B-9 (3,8)
21 (5) B ylempi napa-resektio
18 (1,9) B-3 (1,1) B 0
15 (3,5) B-marginaali tila
R0
723 (77,2) B 213 (77,5) B 178 (74,5) B 336 (79,6) B 0,689
R1 /2
213 (22,8)
62 (22,5)
61 (25,5)
90 (21,4) B monielinsiirre asemointia
195 (21) B 35 ( 12,7)
37 (15,5) B 123 (29,6) B < 0,001
Imusolmukkeet noudetaan
< 15
225 (24) B-114 (41,5)
31 (13) B 71 (16,8) B < 0,001
15-30
327 (35) B 84 (30,5)
66 (27,6) B 157 ( 37.2) B ≥30
384 (41) B 77 (28) B-142 (59,4) B 194 (46) B Perioperative sairastuvuus **
230 (25,3)
74 (26,9)
72 (30,1)
82 (19,4) B 0,004
anastomoottisia vuoto
39 (4,2) B-8 (2,9)
15 (6,3)
16 (3,8) B vatsansisäiset paise
27 (2,9)
11 (4) B 11 (4,6) B-5 (1,2) B vatsan haavan avautumista
4 (0,4) B-2 (0,7) B-1 (0,4) B-1 (0,2)
Haavatulehdus
11 (1,2) B-8 (2,9) B-2 ( 0,8)
1 (0,2) B Pohjukaissuolen kanto dehiscence
6 (0,6) B-3 (1) B-0
3 (0,7) B Keuhkokuume
31 (3,3 )
13 (4,7) B-8 (3,3)
10 (2,4) B Keuhkoveritulppa
5 (0,5) B-3 (1)
1 (0,4)
1 (0,2) B Verenvuoto
26 (2,8) B-1 (0,4)
10 (4,2)
15 (3,5) B Haimafistulan
10 (1)
2 (0,7)
5 (2) B-3 (0,7) B Suolitukos
3 (0,3) B-2 (0,7) B 0
1 (0,2)
Melena
3 (0,3) B-1 (0,4) B-1 (0,4) B-1 (0,2) B Muut
69 (7,4)
23 (8,4)
18 (7,5)
28 (6,6) B Leikkauskuolleisuus
33 (3,7)
17 (6,2)
10 (4,2) B-6 (1,6) B 0,009
Arvot sulkeissa ovat prosentteja. * Kahden pyrstö Pearsonin khiin neliö testi. ** Kokonaismäärä potilaita, joilla on komplikaatioita on pienempi kuin summa potilaista, joilla on itsenäinen komplikaatioita, koska joillakin potilailla oli enemmän kuin yksi komplikaatio.
Yleisimmät toiminnot olivat yhteensä gastrektomia (48%), subtotal distaalinen gastrectomy (46,3%) yhteensä degastro-gastrektomia (3,8%), ja proksimaalinen asemointia (ylempi polaarinen resektio tai ilman transhiatal /abdominothoracic esophagectomy) (1,9%).
Yhteensä gastrectomy oli yleisin menettely toisella vuosikymmenellä, kun taas subtotal distaalinen gastrectomy oli yleisin ensimmäisen ja kolmannen vuosikymmeniä.
Kaiken, 723 potilasta luokiteltiin R0 resektion (77,2%). Ei ollut merkittäviä eroja näissä koskevat tiedot kolmea aikavälein.
Noncurative asemointia tehtiin 213 potilaalla (22,8%).
Kaiken sairastuvuus ja kuolleisuus oli 25,3% ja 3,7%, vastaavasti.
Ajan , monielinsiirre asemointia ja imusolmukkeiden noudetaan jatkuvasti kasvoi kolmen jakson, mutta ei johtanut korkeampiin sairastuvuutta ja kuolleisuutta.
vaikuttavia tekijöitä viiden vuoden eloonjäämiseen mukaan yhden ja usean analyysi on esitetty taulukoissa 4 ja 5, vastaavasti. Taulukko 4 vaikuttavia tekijöitä viiden vuoden eloonjäämiseen mukaan yhden muuttujan analyysin
Viisivuotisarviointia kokonaiselinaikaa (%)
Kaikki potilaat (n = 936) B
1980-1989
1990-1999
2000-2010
P *
Sukupuoli
Mies
581 (62)
39.6
46,6
51,3
< 0,001
Nainen
355 (38) B 37,8
52,2
53,4
0,02
Ikä
< 65
503 (53,7) B 45,8
53
55
0,001
≥65
433 (46,3)
31.1
42
47
0,004
Kasvain sijainti
Ala kolmas
405 (43,3)
40,2
50,5
54,5
0,003
Lähi kolmas
337 (36)
46,2
59,5
57,9
0,03
Ylä kolmas
179 (19,1)
27
30,6
38,1
0,03
Koko vatsa
15 (1,6)
18
25,3
33,4
0,027
Lauren luokitus
Diffuusi
402 (42,9) B 32,8
47,5
47
0,003
Suoliston
449 (48) B 48,8
48,1
59,1
0,017
Indeterminate
85 (9,1)
37
34,3
35
0,18
kasvain vaiheessa
I
255 (27,2)
77
74,9
76,8
0,035
II
197 (21,1 )
51.2
61,6
67,1
0,075
III
319 (34,1) B 28,5
31,4
38,7
0,024
IV
165 (17,6)
11,9
10,6
14,6
0,320
tyyppi gastrectomy
Yhteensä gastrectomy
450 (48) B 43,9
46,5
50,8
0,12
Distal subtotaalinen gastrectomy
433 (46,2)
45.9
51,6
57,6
< 0,001
Margin tila
R0
723 ( 77,2)
51
60,5
64,5
< 0,001
R1 /2
213 (22,8)
20
23
26
0,158
adjuvanttihoidon
Kyllä
361 (39) B 27.2
29,6
35,2
0,138
Ei
571 (61) B 56,1
57
55.3
0,286
monielinsiirre asemointia
195 (21)
24,9
31,7
49,6
< 0,001
Imusolmukkeet noudetaan
< 15
225 (24)
22,4
30,4
39,2
< 0,001
15-30
327 (35) B 48,6
43,7
50,7
0,279
≥30
384 (41) B-59
58,8
64
0.03
Arvot sulkeissa ovat prosentteja. * Log-rank-testiä.
Taulukko 5 Merkittäviä ennustetekijöiden arvioitiin Coxin suhteellisten riskien analyysi
Kokonaiselossaoloaika
Riskisuhde
P
Kasvain sijainti
Ala kolmas
0,54 (0,26-1,11) B 0.095
Lähi kolmas
0,53 (0,25-1,09) B 0,08
Ylä kolmas
0,91 ( 0,43-1,9)
0,8
kaikkiaan vatsa
1
Tumor vaiheessa
I
0,15 (0,08-0,28) B < 0,001
II
0,35 ( 0,2-0,62) B < 0,001
III
0,69 (0,41-1,15)
0,16
IV
1
Hoitojakso
1980-1989
1.25 (0,95-1,65) B 0.1
1990-1999
1,02 (0,76-1,36) B 0,86
2000-2010
1
Lauren luokitus
Diffuusi
1,34 (0,86-1,73) B 0,78
Indeterminate
1,52 (1,2-1,81)
0,41
Suoliston
1
Imusolmukkeet noudetaan
< 15
2,41 (1,07-2,86)
15-30
1,34 (1,02-2,15) B 0,009
≥30
1
komplikaatioineen
Kyllä
1,19 (0,93 -1,5)
0,156
Ei
1
monielinsiirre asemointia
Kyllä
1,07 (0,81-1,43)
0,609
Ei
1
marginaali tila
R1 /R2
1,97 (1,2-3,1)
0,003
R0
1
Arvot sulkeissa ovat 95%: n luottamusväli.
yleinen keskimääräinen elinaika oli 52 kuukautta. Mediaani selviytyminen kolme vaihetta oli 37, 54, ja 68 kuukautta.
Viiden vuoden eloonjäämisaste kolmen aikoja oli 39%, 48%, ja 51%, vastaavasti (ajanjakso 1980-1989 versus 1990-1999 /2000-2010) P <
0,001; Kymmenen vuoden eloonjäämiseen kolmen aikoja oli 27%, 42%, ja 42%: lla, P <
0,001 (kauden 1980-1989 vs. 1990-1999 /2000-2010). Katso kuva 1. Kuva 1 Kaiken eloonjäämiskäyristä laskema Kaplan-Meier menetelmä kolmen hoitojakson; 936 resektoitiin potilasta osallistui; P < 0,001 (ajanjakso 1980-1989 vs. 1990-1999 /2000-2010; log rank).
Ajan oli parannusta R0 viiden vuoden pysyvyys: selviytymisen kasvoi merkittävästi 51%: sta 64,5% (P
< 0,001). Katso kuva 2. Kuva 2 Kaiken eloonjäämiskäyristä laskema Kaplan-Meierin menetelmän R0 kolmen hoitojaksojen; 723 resektoitiin potilasta osallistui; P < 0,001 (ajanjakso 1980-1989 vs. 1990-1999 /2000-2010; log rank).
Survival oli voimakkaasti yhteydessä kasvaimen sijainti, kasvain vaiheessa R-luokitus, ja imusolmukedissektiossa klo yhden muuttujan analyysiin,.
Vaiheen III syöpä oli 10% enemmän (28-38%; P =
0,024). Merkittävä lisäys viiden vuoden eloonjääminen kohdattiin potilailla, joilla on vähemmän kuin 15 imusolmukkeet haettu (22,4-39,2%; P
< 0,001) samoin.
Monimuuttuja-analyysissä, kasvain vaiheessa imusolmukkeiden, ja marginaali tila olivat riippumattomia ennustetekijöiden indikaattoreita.
keskustelu
tässä suuri Länsi yhden laitoksen sarja, GC ominaisuuksia, kirurgisia lähestymistapoja, ja pitkän aikavälin tuloksia analysoitiin yli 30 vuoden ajan on erikoissairaanhoidon sairaalassa.
kaikkialla maailmassa, mahasyöpä on sairaus vanhusväestön joista suurin miehillä [15].
keskimääräinen ikä ja miesvaltaisuus potilaista meidän sarjassa ovat samanlaisia kuin muissa raporteissa [13, 15, 16 ].
Trend analyysit meidän tutkimuksessa ei muutoksia keski-ikä tai sukupuoli mittasuhteet vuosien varrella.
Yleensä leikkauksen jälkeinen tuloksia Länsi keskuksia on selittää eron iän, painon, ja liitännäissairauksia, kun taas huono pysyvyyttä syyksi on kasvain vaiheessa ja sijainti [16, 17].
toisin muiden kirjallisuudessa [17-21], kokemuksemme havaitsimme jatkuva kasvu keskimmäisen kolmanneksen sijainnin suhteen ylempi kolmannessa paikassa. Merkittävä lisääntyminen, toisen ja kolmannen vuosikymmenen aikana subtotal distaalinen gastrectomies voidaan osittain selittää eri asenne suorittaa osittaisen gastrectomy sijaan yhteensä gastrektomia tapauksessa keskimmäisen kolmannessa paikassa.
Erittäin merkittävä ero kasvaimen vaiheessa ajanjaksojen välillä liittyy epäilemättä laajaa käyttöä tähystys tapauksessa mahalaukun oireita, mikä johti aikaisemmin diagnoosi.
ajan myötä avustettu laski merkittävästi Leikkauskuolleisuus ja yleistä komplikaatioita; P
= 0,009 ja P
= 0,004, vastaavasti.
Anesthesiological parannukset ovat vähentäneet merkittävästi leikkauksiin kuolema minimiin, ja tukea on helposti saatavilla tehohoidossa jos leikkauksen jälkeisen elimen vika. Näiden yleisten parannusten leikkauspotilaan hoitoa, jalostaminen kirurginen tekniikka voi myös ovat osaltaan parantaa varhaisen tulosten jälkeen gastrectomy. Käyttöönotto haiman säilyttävää menettely [22], välttämistä pernanpoistoa jos tarpeeton, ja kehitys anastomoottisia tekniikat ovat vähensi jälkeisiä komplikaatioita [23, 24].
Yli kolme vuosikymmentä, elossaolo tässä tutkimuksessa oli merkittävästi parempi verrattuna muihin Länsi kokemuksia [17, 18, 21].
tässä tutkimuksessa vertasimme eloonjäämisluvut sairastavien potilaiden resektoidun GC jälkeen jaottelu ajanjaksoja. Tuloksemme ovat pitkälti yhtä mieltä paljon Itä-sarja [25] kuin aiemmin raportoitu Länsi kokemuksia [26-28].
Karpeh ym.
[19], esimerkiksi raportoitu yleinen FVE vuoden pysyvyys jälkeen R0 resektio GC olevan 49%.
Marrelli ym.
[18], suuressa monikeskustutkimuksessa italialainen havainnointitutkimuksen, päätteli, että viiden vuoden eloonjäämisluvut jälkeen R0 resektio (2320 potilasta) ei muuttunut yli aika; Lisäksi lievä lasku selviytymisen viime vuosina liittyi edenneessä vaiheessa, distaalinen kasvaimet ja kasvaimia naisilla. Marrelli ym.
Raportoitu viiden vuoden yleinen eloonjäämisluku 54,7%; 51,2% viimeisimmän ajan.
Laajassa meta-analyysi 100 Englanti-kielen julkaisusta vuodesta 1970 Akoh ja Macintyre [29] havaittu eloonjäämisen parantuvan aikaista myöhemmin ajanjaksoja.
Nykyisessä tutkimuksessa löysimme merkittävä parannus selviytymisen joukossa kolme opintojaksot (P
< 0,001) vertaamalla ajanjakson 1 vs. aikoja 2 ja 3.
Ensinnäkin, tämä parannus on epäilemättä liittyy lisääntynyt määrä aikaisin maha- syövät johtuen laaja käyttö tähystys, kun kyseessä on mahalaukun oireita. Lisäksi kasvu pysyvyyttä jälkeen parantava gastrectomy liittyy luultavasti meidän mahdollisin tavoin saamaan aikaan kirurginen hoito. N ja R muuttujia käsiteltiin rutiininomaisella laajennettu imusolmukkeiden. R0 resektio saatiin 77,2%: lla potilaista, ja useimmat niistä saivat laajennetun imusolmukkeiden.
Keskimääräinen lukumäärä leikellään solmujen kohti operatiivinen näyte oli korkea. Asianmukaista koulutusta tekniikoita laajennetun imusolmukkeiden on välttämätöntä. Puhdistuma sopiva imusolmuke asemia ei vaaranneta tapauksessa vaikeuksia, ja tarkka lavastus ja optimointi monitieteellinen ovat välttämättömiä. Asianmukainen hallinta leikkauksen jälkeisiä komplikaatioita on tärkeää minimoida kuolleisuutta. Meta-analyysi kuudesta satunnaistetut kontrolloidut tutkimukset yhteensä 1876 potilasta totesi, että D2 gastrectomy liittyy suurempi 30 päivän kuolleisuutta ja leikkauksen jälkeisiä komplikaatioita ja viiden vuoden eloonjääminen samanlainen kuin D1 kohortin [30].
Kuitenkin , kokenut ryhmiä japani [31, 32] ja Länsi [13, 33, 34] toimielimet edelleen suorittaa täydellinen D2 imusolmukedissektiossa, raportointi alhaiset komplikaatio hinnat ja selviytymisen etuja. Samanlaisia tuloksia on saatu äskettäin julkaistussa tulevaisuutta koskevia tutkimuksia [35, 36].
Laajennettu imusolmukkeiden johtaa parempaan säilyminen pitkällä aikavälillä vaarantamatta postoperatiivista tuloksia.
Monimuuttuja-analyysi paljasti tiukan korrelaation määrän imusolmukkeiden poistetaan ja selviytymisen etuja; Siksi, voimme päätellä, että määrä imusolmukkeiden leikellään on huomattavasti osoitus laadusta leikkaus [37].
vastoin jatkuvan kasvun potilaiden elinaikaa vaiheen III syöpä ja niille, joilla on vähemmän kuin 15 imusolmukkeet poistettiin johtuu todennäköisesti myönteiset vaikutukset kemoterapiahoitojen perustuu epirubisiini, sisplatiini, ja fluorourasiilin antoi meidän keskustassa.
suhteessa Lauren luokittelua kasvaintyypistä kello yhden muuttujan analyysissä havaittiin, että potilaiden selviytymiseen Diffuusista-tyyppinen histologia oli merkittävästi pienempi kuin potilailla, joilla on suoliston-tyypin histologia, mutta vain kolmannella vuosikymmenellä. Tämä on yhdenmukaista julkaistu tutkimuksia, jotka eivät sulje pois EGJ kasvainten analyysi [38]. Kaikki kirjoittajat luettu ja hyväksytty lopullinen käsikirjoitus.
 Tutkimuksessa tarkastellaan aerobiomeja,
Tutkimuksessa tarkastellaan aerobiomeja,
 Autoimmuunisairauden geneettinen riski voi liittyä suoliston mikrobiomin eroihin
Autoimmuunisairauden geneettinen riski voi liittyä suoliston mikrobiomin eroihin
 Muuttoliike vaikuttaa suoliston mikrobistoon, mikä puolestaan vaikuttaa tutkijoiden terveyteen
Muuttoliike vaikuttaa suoliston mikrobistoon, mikä puolestaan vaikuttaa tutkijoiden terveyteen
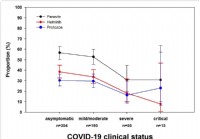 Tutkimukset osoittavat, että suoliston loistartunnat vähentävät COVID-19-vakavuutta
Tutkimukset osoittavat, että suoliston loistartunnat vähentävät COVID-19-vakavuutta
 Immuunisolut korjaavat vaurioituneen suolen lapsilla, joilla on IBD
Immuunisolut korjaavat vaurioituneen suolen lapsilla, joilla on IBD
 IBD paljon yleisempi kuin odotettiin,
IBD paljon yleisempi kuin odotettiin,
 Kohokohdat ja tärkeimmät otokset vuoden 2019 Bostonin bakteerikokouksesta (BBM)
Boston Bacterial Meeting (BBM) on vuosittainen konferenssi, joka kokoaa yhteen bakteriologian asiantuntijat Bostonin alueelta ja ympäri maailmaa. Sen 25 th iterointi tapahtui kesäkuun 6 th ja kesä
Kohokohdat ja tärkeimmät otokset vuoden 2019 Bostonin bakteerikokouksesta (BBM)
Boston Bacterial Meeting (BBM) on vuosittainen konferenssi, joka kokoaa yhteen bakteriologian asiantuntijat Bostonin alueelta ja ympäri maailmaa. Sen 25 th iterointi tapahtui kesäkuun 6 th ja kesä
 Vähän todisteita mRNA COVID-19 -rokotteeseen liittyvästä trombosytopeniasta,
ehdottaa uutta FDA -tutkimusta Vaikka joukko rokotteita on otettu käyttöön koronaviruksen 2019 (COVID-19) pandemian torjumiseksi, vakavia haittavaikutuksia on raportoitu, trombosytopenian muodossa. Uu
Vähän todisteita mRNA COVID-19 -rokotteeseen liittyvästä trombosytopeniasta,
ehdottaa uutta FDA -tutkimusta Vaikka joukko rokotteita on otettu käyttöön koronaviruksen 2019 (COVID-19) pandemian torjumiseksi, vakavia haittavaikutuksia on raportoitu, trombosytopenian muodossa. Uu
 SARS-CoV N -proteiini saa aikaan IFN-β:n tuotannon provosoimalla RIG-I:n ubikvitinaation,
löytää tutkimuksen Monet Coronaviridae -perheen jäsenet, kuten Lähi -idän hengitystieoireyhtymä (MERS), vaikea akuutti hengitysoireyhtymä (SARS), ja vakavan akuutin hengitystieoireyhtymän koronaviruks
SARS-CoV N -proteiini saa aikaan IFN-β:n tuotannon provosoimalla RIG-I:n ubikvitinaation,
löytää tutkimuksen Monet Coronaviridae -perheen jäsenet, kuten Lähi -idän hengitystieoireyhtymä (MERS), vaikea akuutti hengitysoireyhtymä (SARS), ja vakavan akuutin hengitystieoireyhtymän koronaviruks