Aquí en Ignite Nutrition, muchos de nuestros pacientes describen sentirse retenidos por sus síntomas digestivos. Algunos de los síntomas más frustrantes para nuestros pacientes son la urgencia y la diarrea, ya que sienten que no pueden salir de casa o participar en eventos sociales debido a hábitos intestinales impredecibles.
La diarrea crónica puede ocurrir por una variedad de razones, una de las cuales es algo llamado diarrea de ácidos biliares (a menudo llamada malabsorción de ácidos biliares) o "MAL" para abreviar. Aunque es posible que no haya oído hablar de esto antes, la MALA es una causa común de diarrea. Sin embargo, con síntomas tan similares a condiciones como el SII o la EII, a menudo puede ser difícil de diagnosticar.
Hoy repasaremos los detalles de la diarrea por ácidos biliares:qué es, cómo se diagnostica y qué debe saber sobre el manejo de esta afección a largo plazo. ¡Empecemos!
MALA es la diarrea que resulta de la mala absorción de los ácidos biliares , que son moléculas importantes que ayudan a digerir y absorber las grasas y los nutrientes de nuestros alimentos.
Cada cuerpo humano está diseñado para liberar ácidos biliares cuando comemos. Estos ácidos biliares ayudan a absorber grasas y vitaminas liposolubles como las vitaminas A, E, D y K (por nombrar algunas). Este proceso ocurre en el intestino delgado, que es el sitio principal de digestión y absorción.
A partir de ahí, alrededor del 97 % de los ácidos biliares que producimos se reabsorben en el íleon terminal (el final del intestino delgado). El cuerpo recicla estos ácidos biliares para que puedan usarse una y otra vez. ¿No es el cuerpo humano TAN eficiente? La diarrea por ácidos biliares ocurre cuando los ácidos biliares no se reabsorben en el íleon terminal y, en cambio, continúan hacia el colon, causando irritación y secreciones excesivas de agua que conducen a heces blandas. Esto puede suceder por una variedad de razones.
Para algunos pacientes con BAD, en realidad producen demasiada bilis para que su cuerpo la absorba de una vez, lo que significa que el exceso de ácidos biliares pasa al colon y causa BAD.
Para otros, la absorción de bilis en el íleon terminal no es eficiente. A menudo, esto es secundario a otra afección que ha causado daño previo al intestino delgado, como enfermedad inflamatoria intestinal, cirugías intestinales previas, enfermedad celíaca o crecimiento excesivo de bacterias en el intestino delgado (SIBO). Sin embargo, para ciertos pacientes, la BAD también puede ocurrir sin una causa conocida; esto se denomina "diarrea idiopática de ácidos biliares".
Otra clasificación utilizada para la diarrea por ácidos biliares es la de tipos. Hay 3 tipos de diarrea por ácidos biliares.
Tipo 1 – es estructural, lo que significa que algo ha cambiado estructuralmente y ha impedido la reabsorción de ácidos biliares.
Tipo 2 – es idiopático. Esto puede deberse a una sobreproducción de ácidos biliares.
Tipo 3 – es una absorción alterada debido a otros diagnósticos. Esto incluye cosas como colitis microscópica, colecistectomía o afecciones que provocan motilidad o movimiento rápido del intestino

Como era de esperar, el síntoma más común de la diarrea por ácidos biliares es la diarrea . Está justo ahí en el título. Sin embargo, generalmente hay más que eso.
Tanto el BAD como el SII con diarrea dominante (SII-D) tienen síntomas muy similares y superpuestos, lo que dificulta el diagnóstico de la causa de la diarrea en muchos pacientes. También se cree que muchos pacientes con SII-D en realidad pueden tener ambos diagnósticos. De hecho, algunos estudios informan que hasta la mitad de las personas con SII-D o diarrea funcional tienen diarrea por ácidos biliares.
En Ignite Nutrition, trabajamos con muchos pacientes que han sido diagnosticados con SII-D. Al hacerlo, a veces vemos pacientes que también muestran signos de TAB que pueden haberse pasado por alto durante el proceso de diagnóstico. No hay duda de que estas dos condiciones pueden ser MUY difíciles de separar durante la evaluación; entonces, ¿cómo se diagnostica la MAL?
Cuando un individuo presenta diarrea crónica y urgencia, su médico de cabecera lo remitirá a un gastroenterólogo que realizará una serie de pruebas para descartar trastornos intestinales específicos. Si hay factores de riesgo y según corresponda, un gastroenterólogo realizará una colonoscopia para identificar si esa persona tiene enfermedad inflamatoria intestinal, enfermedad celíaca o cáncer de colon; sin embargo, muchas veces las condiciones se pueden descartar con análisis de sangre y evaluación.
Si los resultados de su prueba son claros, pero tiene diarrea y dolor abdominal, el diagnóstico más común es el síndrome del intestino irritable, lo cual tiene sentido dados los síntomas y se puede controlar con una intervención nutricional. Pero, ¿qué sucede cuando las intervenciones nutricionales, como la dieta baja en FODMAP, no funcionan?
A menudo vemos pacientes diagnosticados con SII-D que trabajan con nosotros en el manejo de la nutrición del SII, y TODAVÍA tienen diarrea significativa, incluso a pesar de ser disciplinados con la dieta baja en FODMAP y controlar su estrés. A medida que revisamos sus diarios de alimentos y síntomas, podemos ver un patrón correlativo con alimentos ricos en grasas y empeoramiento de la diarrea. ¡Esta es una señal común de que puede haber algo más!
Para diagnosticar científicamente la diarrea por ácidos biliares, existen algunas pruebas diferentes. Uno incluye una muestra fecal que se puede tomar y analizar para medir la cantidad de ácidos biliares en las heces de una persona. Otra es una investigación de medicina nuclear y la otra es un análisis de sangre que aún no está completamente validado. Estos procedimientos a menudo no están disponibles fuera de las instalaciones de investigación. En cambio, el TAB se diagnostica terapéuticamente con mayor frecuencia mediante la administración de un fármaco secuestrante de ácidos biliares y el control de cómo responde un individuo a la terapia. Si los síntomas de un paciente mejoran con la terapia farmacológica, podemos decir observacionalmente que tiene diarrea por ácidos biliares.
Como se mencionó anteriormente, la terapia más confiable para el TAB es un tipo de medicamento llamado fármacos secuestrantes de ácidos biliares. El más común de estos en Canadá se llama colestiramina, que es un medicamento en polvo que se une a los ácidos biliares no absorbidos en el colon. Al hacerlo, los vuelve osmóticamente inactivos, lo que significa que ya no pueden arrastrar el exceso de agua a los intestinos y causar diarrea. Como beneficio adicional, la colestiramina también puede ayudar a reducir el colesterol en la sangre a través de los mismos mecanismos:¡uniendo moléculas de grasa y colesterol que generalmente se reabsorben y reciclan!
Es importante trabajar en estrecha colaboración con su equipo médico para determinar la dosis adecuada de colestiramina para usted, ya que la cantidad necesaria puede variar según la persona, la gravedad de sus síntomas e incluso lo que come.
Para que los pacientes vayan en la dirección correcta, hemos creado un plan de menú de 1 semana y un taller de 1 hora para ayudarlo a comprender qué es la diarrea por ácidos biliares, diferentes estrategias de nutrición para probar y los próximos pasos a seguir para controlar su diarrea por ácidos biliares. Impartido por Andrea Hardy, dietista de salud intestinal de Canadá, ¡aprenderá los conceptos básicos de nutrición para controlar el MAL!

Los medicamentos secuestrantes de ácidos biliares son el tratamiento principal para el TAB, pero los cambios en la dieta y el estilo de vida también pueden reducir en gran medida la incidencia de diarrea por ácidos biliares. ¡Al final del día, las mejores estrategias de manejo para BAD incluyen una combinación de AMBAS terapia médica y terapia nutricional!
Consumir alimentos ricos en fibra soluble y/o suplementos de fibra soluble como la cáscara de psyllium – Los suplementos de fibra actúan como un aglutinante natural de ácidos biliares, lo que ayuda a reducir la cantidad de agua que ingresa al intestino.
Consumir una dieta baja en carbohidratos de baja absorción y altamente fermentables – Muchos de nuestros pacientes tienen IBS-D superpuesto con su BAD, y ven un gran éxito después de una dieta baja en FODMAP o baja en FODMAP modificada para reducir el exceso de gas y líquido en el intestino. Es probable que esto tenga que ver con algunos FODMAP que aceleran la digestión, lo que reduce la posibilidad de que los ácidos biliares se absorban, lo que empeora los síntomas.
Reducir las grasas en la dieta – Cuando consumimos menos grasa, no liberamos tantos ácidos biliares para absorber y descomponer esa grasa. A su vez, el resultado son menos síntomas asociados con una mala reabsorción de ácidos biliares.
Comer comidas pequeñas y frecuentes en lugar de comidas copiosas – Las porciones más pequeñas también requieren menos ácidos biliares y, por lo tanto, causan menos episodios de diarrea.
Hemos creado un plan de menú para la diarrea por ácidos biliares de 1 semana que se incorpora a una dieta baja en grasas con un intervalo adecuado entre comidas y una cantidad adecuada de fibra. ¡Regístrese aquí para obtener el plan de menú y el video de 1 hora para enseñarle sobre su condición!

Si tiene diarrea recurrente y urgencia, discútalo con su médico de familia y asegúrese de que le hagan un examen de detección adecuado para detectar trastornos intestinales que puedan estar contribuyendo a sus síntomas. Si no ha trabajado con un gastroenterólogo, considere hablar con su médico de familia para que lo remita.
Además, hable con un dietista sobre cómo puede comenzar a mejorar su diarrea crónica a través de estrategias dietéticas. Un dietista capacitado en salud intestinal también puede ayudar a identificar signos de diarrea por ácidos biliares si cree que esto podría ser parte de su historia. Trabaje hoy con uno de nuestros dietistas registrados de Calgary.

Tome el control de su salud intestinal
 Los mensajeros de proteínas del microbioma humano arrojan luz sobre la salud humana
Los mensajeros de proteínas del microbioma humano arrojan luz sobre la salud humana
 ¿Es posible que la deficiencia de zinc le esté robando el gusto y el olfato?
¿Es posible que la deficiencia de zinc le esté robando el gusto y el olfato?
 El enjuague bucal afecta los efectos del ejercicio
El enjuague bucal afecta los efectos del ejercicio
 ¿Objetivo fallido =pérdida de tiempo?
¿Objetivo fallido =pérdida de tiempo?
 Los 10 principales blogs de IBS y FODMAP
Los 10 principales blogs de IBS y FODMAP
 Es el día de su colonoscopia:¡no se preocupe!
Es el día de su colonoscopia:¡no se preocupe!
 Cáncer de colon:síntomas, factores de riesgo, tratamiento y prevención
Para los no fumadores, el cáncer de colon es la principal causa de muerte relacionada con el cáncer. Es la tercera causa principal de muerte tanto para hombres como para mujeres, y cada año en los EE.
Cáncer de colon:síntomas, factores de riesgo, tratamiento y prevención
Para los no fumadores, el cáncer de colon es la principal causa de muerte relacionada con el cáncer. Es la tercera causa principal de muerte tanto para hombres como para mujeres, y cada año en los EE.
 Qué hacer si tiene un accidente en el baño
Tener un accidente en el baño puede ser humillante, especialmente si ocurre frente a otras personas. La evacuación involuntaria de heces, ya sean líquidas o sólidas, es una afección médica reconocida
Qué hacer si tiene un accidente en el baño
Tener un accidente en el baño puede ser humillante, especialmente si ocurre frente a otras personas. La evacuación involuntaria de heces, ya sean líquidas o sólidas, es una afección médica reconocida
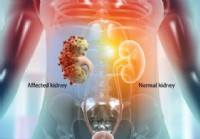 Enfermedad renal poliquística (PKD), ARPKD y ADPKD
Datos sobre la enfermedad renal poliquística (PKD) Imagen de un riñón sano y múltiples quistes en un riñón. *Datos sobre la enfermedad renal poliquística editados médicamente por:Charles Patrick Dav
Enfermedad renal poliquística (PKD), ARPKD y ADPKD
Datos sobre la enfermedad renal poliquística (PKD) Imagen de un riñón sano y múltiples quistes en un riñón. *Datos sobre la enfermedad renal poliquística editados médicamente por:Charles Patrick Dav