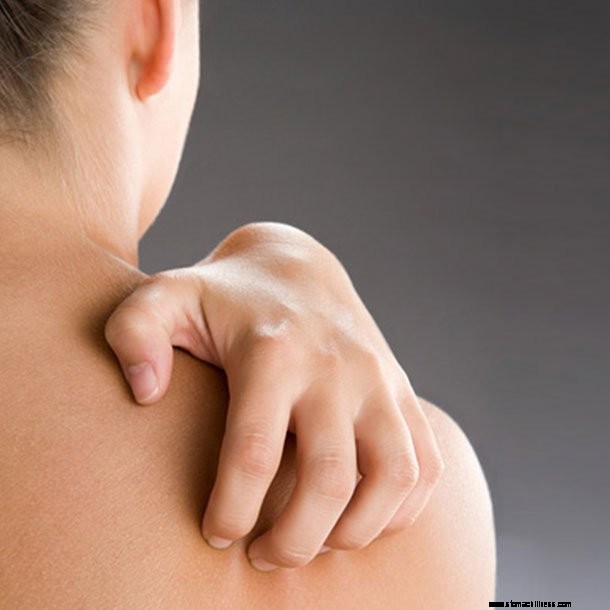
 La enfermedad de GVHD aguda generalmente involucra un conjunto distinto de síntomas y signos clínicos que incluyen dermatitis o inflamación de la piel, se caracteriza por un sarpullido con picazón, rojo y posiblemente doloroso.
La enfermedad de GVHD aguda generalmente involucra un conjunto distinto de síntomas y signos clínicos que incluyen dermatitis o inflamación de la piel, se caracteriza por un sarpullido con picazón, rojo y posiblemente doloroso.
La enfermedad de injerto contra huésped (GVHD, por sus siglas en inglés) es una afección inmunitaria que ocurre después de los procedimientos de trasplante cuando las células inmunitarias del donante (conocidas como injerto o células de injerto) atacan los tejidos del huésped del paciente receptor; la enfermedad es un efecto secundario común después de un trasplante alogénico de médula ósea (trasplante de células madre). Un alotrasplante es aquel en el que un paciente recibe tejido o células de la médula ósea de un donante. El trasplante de células madre es un tratamiento común para muchos tipos de cáncer (neoplasias malignas), incluidos los cánceres que afectan la sangre y los ganglios linfáticos, así como algunas otras afecciones (no cancerosas) que afectan la sangre o el sistema inmunitario. A veces, se realiza un trasplante de células madre después de una recaída de leucemia o linfoma que ocurre después del tratamiento inicial. Además de los procedimientos de trasplante de médula ósea, la GVHD también puede ocurrir después del trasplante de órganos sólidos que pueden contener células del sistema inmunitario, como los glóbulos blancos.
Los tejidos de donantes sanos se examinan antes del trasplante de médula ósea para ver qué tan compatibles son con las propias células del huésped. Cuando hay una coincidencia cercana en ciertos marcadores genéticos, el riesgo de la enfermedad es menor. La enfermedad puede variar de leve a potencialmente mortal en gravedad. Hay dos tipos de EICH:EICH aguda y EICH crónica.
La probabilidad de desarrollar GVHD es de alrededor del 30 % al 40 % cuando el donante y el receptor están relacionados y alrededor del 60 % al 80 % cuando el donante y el receptor no están relacionados. La enfermedad puede afectar a muchos órganos diferentes del cuerpo.
La picazón es una irritación en la piel que provoca la necesidad de rascarse. Los picores son un problema que todos experimentan y pueden ser localizados (limitados a un área del cuerpo) o generalizados (que ocurren en todo el cuerpo o en varias áreas diferentes). A veces, dependiendo de la causa subyacente, la picazón puede empeorar por la noche. En terminología médica, el picor se conoce como prurito.
Lea más sobre la picazón, un síntoma de la EICH »
La fisiopatología de la enfermedad de injerto contra huésped es compleja. La EICH es el resultado de una serie de interacciones complejas entre las células inmunitarias del donante (el injerto) y los tejidos del huésped; es más probable que la enfermedad ocurra después de un procedimiento de trasplante cuando los tejidos del donante y del receptor no son genéticamente similares. Se cree que varias citocinas y otros compuestos de señalización inmunitaria son importantes en el desarrollo de la afección.
Los pacientes que se someten a un trasplante de médula ósea (trasplante de células madre) de un donante tienen un mayor riesgo de EICH. La investigación médica también ha demostrado que la probabilidad de desarrollar GVHD aumenta con ciertos estados de enfermedad subyacentes. La enfermedad también es más probable que ocurra en personas mayores. El riesgo es ligeramente elevado cuando el donante y el paciente son de diferente género. Antes de que las células trasplantadas se administren al paciente, se administra un régimen de pretratamiento con medicamentos para inhibir el sistema inmunitario y ayudar a prevenir la GVHD. Otros factores de riesgo para la enfermedad incluyen tener un donante de tejido que haya estado embarazada y la edad avanzada del donante o del receptor.
Hay dos tipos principales de EICH:EICH aguda y EICH crónica.
EICH aguda generalmente ocurre dentro de los 100 días posteriores al trasplante de células madre. "Agudo" es un término médico que significa que una condición aparece de manera temprana o repentina, mientras que "crónico" se refiere a una condición que se desarrolla con el tiempo. La enfermedad aguda de injerto contra huésped generalmente implica un conjunto distinto de síntomas y signos clínicos que incluyen lo siguiente:
EICH crónica generalmente comienza después de los primeros 100 días después de un trasplante. La enfermedad crónica de injerto contra huésped es más probable que ocurra en pacientes que experimentaron la forma aguda de la enfermedad, pero también puede desarrollarse por sí sola en alguien que nunca antes ha tenido EICH.
Los síntomas de la GVHD aguda y crónica pueden clasificarse como leves, moderados o lo suficientemente graves como para poner en peligro la vida. Algunos pacientes pueden desarrollar otros tipos de EICH:
Los pacientes con EICH son tratados por el equipo de médicos especialistas que gestionan el proceso de trasplante. Los hematólogos-oncólogos (médicos que se especializan en el tratamiento de tumores cancerosos y enfermedades de la sangre) que son especialistas en trasplantes suelen liderar estos equipos y coordinar la atención del paciente.
Una biopsia de tejido (una pequeña muestra de tejido extraída para que un médico patólogo la examine al microscopio) es una prueba común que se usa para diagnosticar la EICH cuando los signos y síntomas clínicos del paciente sugieren la presencia de EICH. A veces, se realizan biopsias de otros sitios del cuerpo en lugar o además de la biopsia de piel.
Los análisis de sangre que pueden ser útiles en el manejo del paciente con GVHD incluyen recuentos de células sanguíneas y perfiles de química sanguínea. Los análisis de sangre que evalúan la función hepática también se realizan comúnmente cuando se sospecha o se diagnostica la EICH.
Los medicamentos inmunosupresores son el sello distintivo del tratamiento para la GVHD. Estos incluyen tanto medicamentos con corticosteroides (como prednisolona o metilprednisolona) como medicamentos y técnicas más avanzados que reducen la respuesta inmunitaria. Los corticosteroides son el pilar de la terapia para la GVHD, pero se pueden agregar o administrar otros medicamentos cuando la GVHD no responde bien al tratamiento con esteroides. Hay varios medicamentos diferentes y combinaciones de medicamentos disponibles para tratar la EICH, y se están realizando ensayos clínicos para examinar nuevos tratamientos, así como tratamientos para la EICH que no responden al tratamiento con esteroides.
Algunos medicamentos y tratamientos inmunosupresores no esteroideos que se han usado para tratar la GVHD incluyen los siguientes:
Un mayor riesgo de infecciones, incluidas infecciones bacterianas y fúngicas, es el principal riesgo para la salud y el efecto secundario del tratamiento con medicamentos inmunosupresores.
La fotoforesis extracorpórea (ECP) es un tratamiento que implica una combinación de leucoféresis y terapia fotodinámica, en la que la sangre del paciente se expone a un agente sensibilizante seguido de radiación ultravioleta A y se reinfunde al paciente.


¿Qué es la policitemia vera?
Obtenga más información sobre
El pronóstico o resultado de la EICH depende tanto de la gravedad y la extensión de los síntomas como de la eficacia del tratamiento. La GVHD es muy variable, con síntomas que pueden variar de leves a potencialmente mortales. Los signos y síntomas de la EICH crónica pueden durar años o ser permanentes en algunas personas.
Los avances en las técnicas de trasplante médico han ayudado a reducir el riesgo de desarrollar EICH aguda, incluidas técnicas más precisas para determinar si las células del donante son compatibles con el receptor y el procesamiento de las células del donante para eliminar las células T o los linfocitos T; una célula T es un tipo de célula inmunitaria que media la reacción en la GVHD. El uso de la sangre del cordón umbilical como fuente de células de donantes también puede reducir la probabilidad de desarrollar GVHD. Finalmente, los pacientes que se someten a trasplantes de células madre reciben un régimen de medicamentos inmunosupresores como ciclosporina, metotrexato, tacrolimus (Prograf), micofenolato mofetilo (Cellcept) o sirolimus (Rapamune) para disminuir la probabilidad de desarrollar la afección. Incluso con el avance de la tecnología, no siempre es posible prevenir la GVHD.
 Enfermedad de las encías y riesgo de cáncer de esófago y estómago
Investigadores estadounidenses han publicado sus nuevos hallazgos sobre la enfermedad de las encías en una carta de investigación en el último número de la revista. Intestino noble, Enfermedad perio
Enfermedad de las encías y riesgo de cáncer de esófago y estómago
Investigadores estadounidenses han publicado sus nuevos hallazgos sobre la enfermedad de las encías en una carta de investigación en el último número de la revista. Intestino noble, Enfermedad perio
 Receta de kedgeree de desayuno picante
Rebecca sintió este Kedgeree de desayuno picante receta tenía que estar en sus Favoritos de la familia SIBO, ya que es uno de los desayunos ir a de su familia para cuando todos están juntos alrededor
Receta de kedgeree de desayuno picante
Rebecca sintió este Kedgeree de desayuno picante receta tenía que estar en sus Favoritos de la familia SIBO, ya que es uno de los desayunos ir a de su familia para cuando todos están juntos alrededor
 ¿Cómo se contrae una hernia de hiato?
¿Qué es una hernia de hiato? Una hernia hiatal es una condición que ocurre cuando una parte del estómago empuja a través de una abertura en el diafragma. Los factores de riesgo y las condiciones mé
¿Cómo se contrae una hernia de hiato?
¿Qué es una hernia de hiato? Una hernia hiatal es una condición que ocurre cuando una parte del estómago empuja a través de una abertura en el diafragma. Los factores de riesgo y las condiciones mé