Ledet av forskere ved NYU Grossman School of Medicine, studien fant at et immunsignalprotein, interleukin-1β (IL-1β), er laget og frigitt av kreft i bukspyttkjertelen. Dette ble vist å redusere immunrespons mot kreft, som fremmet veksten av bukspyttkjertel duktalt adenokarsinom eller PDA, en kreftform som vanligvis er dødelig innen to år.
Publisert online i Kreftforskning , et tidsskrift fra American Association for Cancer Research, 8. januar, studien fant at blokkering av virkningen av IL-1β hos mus med immunproteiner kalt antistoffer forårsaket en 32 prosent reduksjon i PDA-tumorvekst.
Andre eksperimenter kombinerte anti-IL-1β-antistoffet, som gløder på og nøytraliserer målet, med en allerede godkjent antistoffbehandling som slår av proteinets "kontrollpunkt" kalt PD1. For å spare normale celler for immunangrep, immunsystemet bruker "sjekkpunkter" på immunceller som slår dem av når de mottar riktig signal. Kreftceller kaprer sjekkpunkter for å slå av systemet, som fører til immunundertrykkelse av CD8+ T -celler som ellers ville drepe kreftceller. Terapier som kalles sjekkpunktshemmere motvirker denne effekten.
Selv om det er effektivt mot mange kreftformer, sjekkpunktshemmere har mislyktes i PDA, med svarsfrekvensen i svulster så lave som omtrent tre prosent i noen forsøk, og begrensningene som tilskrives dårlig CD8+ T -celleinfiltrasjon og immunsuppresjon. I den nåværende studien, tilsetning av anti-IL-1β-antistoffer til behandling av anti-PD-1-antistoff doblet infiltrasjonen av slike T-celler til PDA-svulster og økte antitumoraktiviteten til PD-1-blokade med 40 prosent.
Ved å konstruere mus med versjoner av PDA som mangler IL-1β-genet, vi fant for første gang at kreftceller i bukspyttkjertelen produserer IL-1β, og at det er avgjørende for fortsatt vekst av PDA -svulster. Blokkering av IL-1β med en antistoffbehandling kan representere en annen måte å gjøre bukspyttkjertelsvulster sårbare for immunsystemet, med potensial til å øke effektiviteten til sjekkpunktshemmere betydelig hvis de kombineres. "
Dafna Bar-Sagi, PhD, studere seniorforfatter, Visedekan for vitenskap og vitenskapsdirektør for NYU Langone Health
Det nye funnet er i tråd med tidligere arbeid i andre laboratorier som hadde beskrevet mikrobiomet, blandingen av bakteriearter i bukspyttkjertelen, som endret i nærvær av PDA, og en faktor for kreftvekst. Feltet hadde tradisjonelt tildelt produksjon av IL-1β til immunceller, men det nye verket finner ut at kreft i kreft i bukspyttkjertelen også kan gjøre det som svar på proteiner som avgis av visse bakterier.
Det ble funnet at bakterielle produkter aktiverer proteiner på kreftcelleoverflatene som kalles tolllignende reseptorer, som utløste kjedereaksjoner som var nødvendige for IL-1β-produksjon i kreftceller.
Forskerteamet fant også at høyere IL-1β-produksjon forårsaket at bukspyttkjertelcellene i nærheten økte produksjonen av tette, strukturelle proteiner som kollagen. Desmoplasia er overvekst av slikt fibrøst vev som ofte oppstår i nærheten av bukspyttkjerteltumorer, og som har vært knyttet til behandlingsresistens.
Aktive stjerneceller ble også funnet å utløse produksjon av signalproteinene som tiltrekker immunceller som kalles makrofager inn i svulster og programmerer dem til å bli typen (M2) som undertrykker immunreaksjoner. Eksperimenter bekreftet også at høyere makrofagnivåer av IL-1β og M2, sammen med fibroblast-drevet desmoplasi, redusert muligheten for kreft-celledrepende CD8+ T-celler til å komme inn i svulster.
"Dette arbeidet gir sterke bevis på at blokkering av virkningen av IL-1β gjør at T-celler bedre kan trenge gjennom svulster og drepe kreftceller, mekanismer med potensial til å overvinne begrensningen av for tiden tilgjengelige immunterapier ved behandling av kreft i bukspyttkjertelen, "sier første forfatter Shipra Das, som var medlem av Bar-Sagis laboratorium da studien ble utført.
 Mikrobiom kan hjelpe til med å identifisere risiko før kreft hos kvinner med HPV
Mikrobiom kan hjelpe til med å identifisere risiko før kreft hos kvinner med HPV
 Perfectus Biomed skal stille ut på IPS -konferansen i Liverpool
Perfectus Biomed skal stille ut på IPS -konferansen i Liverpool
 Hvite blodlegemer og deres rolle i hjernen
Hvite blodlegemer og deres rolle i hjernen
 IBD langt mer vanlig enn forventet,
IBD langt mer vanlig enn forventet,
 Oral sex kan utløse bakteriell vaginose
Oral sex kan utløse bakteriell vaginose
 Kronisk hoste kan lindres med nytt stoff
Kronisk hoste kan lindres med nytt stoff
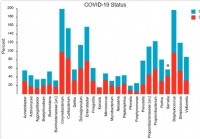 Sammensetning og struktur av nasofaryngeal mikrobiom er relatert til alvorlighetsgraden av COVID-19 sykdom
Virusinfeksjoner er forbundet med endringer i øvre luftveier/nasofaryngeal (NP) mikrobiom. I tillegg, mange studier hypotetiserer mulighetene for superinfeksjoner på grunn av undertrykt immunitet unde
Sammensetning og struktur av nasofaryngeal mikrobiom er relatert til alvorlighetsgraden av COVID-19 sykdom
Virusinfeksjoner er forbundet med endringer i øvre luftveier/nasofaryngeal (NP) mikrobiom. I tillegg, mange studier hypotetiserer mulighetene for superinfeksjoner på grunn av undertrykt immunitet unde
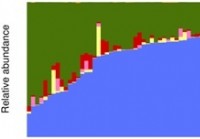 Studien beskriver den opprinnelige baseline sunne tarmmikrobiomdatabasen og overflodsprofil
En innledende baseline sunn tarmmikrobiomdatabase og overflodsprofil er beskrevet i en studie publisert 11. september, 2019 i open access journal PLOS ONE av Charles Hadley King fra George Washington
Studien beskriver den opprinnelige baseline sunne tarmmikrobiomdatabasen og overflodsprofil
En innledende baseline sunn tarmmikrobiomdatabase og overflodsprofil er beskrevet i en studie publisert 11. september, 2019 i open access journal PLOS ONE av Charles Hadley King fra George Washington
 Ny beregningsmodell forutsier hvordan tarmmikrober endrer seg over tid
En ny beregningsmodelleringsmetode bruker øyeblikksbilder av hvilke typer mikrober som finnes i en persons tarm for å forutsi hvordan det mikrobielle samfunnet vil endre seg over tid. Verktøyet, utvik
Ny beregningsmodell forutsier hvordan tarmmikrober endrer seg over tid
En ny beregningsmodelleringsmetode bruker øyeblikksbilder av hvilke typer mikrober som finnes i en persons tarm for å forutsi hvordan det mikrobielle samfunnet vil endre seg over tid. Verktøyet, utvik