Hos NSCLC -pasienter der kreften har spredt seg til en eller flere lymfeknuter nær lungen, en tilstand kjent som patologisk N1 (pN1) sykdom, gjeldende retningslinjer anbefaler en todelt protokoll:kirurgisk fjerning av kreftvevet (reseksjon) etterfulgt av en cellegiftbehandling som inneholder en cocktail av kreftbekjempende legemidler.
Derimot, ikke alle pN1 -pasienter mottar den andre delen av protokollen.
I en Keck Medicine of USC retrospektiv studie av National Cancer Database publisert i The Annals of Thoracic Surgery, av nesten 15, 000 pasienter som gjennomgikk reseksjon for pN1 sykdom, bare litt over halvparten (54,1%) fikk cellegift. Pasienter var mindre sannsynlig å få cellegift hvis de bodde i landlige områder eller var på Medicaid eller uforsikret.
Denne studien viser at det er ulikheter når det gjelder å få det høyeste omsorgsnivået. Tidligere studier har fastslått at sosioøkonomisk status spiller en rolle i kirurgisk behandling av pasienter med lungekreft, men vi er de første som undersøker forholdet mellom sosioøkonomisk status og tilgang til cellegift hos pasienter med pN1 -sykdom. "
Elizabeth A.David MD, MAS, en kardiotorakskirurg med Keck Medicine og studiens hovedforfatter
Studien avslørte også at fordelen med å motta kjemoterapi i denne pasientpopulasjonen er høyere enn man vanligvis tror. Tidligere forskning har vist at pasienter med pN1-sykdom behandlet med både kirurgi og kjemoterapi øker sin femårige kreftoverlevelse med 5,4% i forhold til de som bare får kirurgi. David og hennes kolleger fant ut at overlevelsesraten faktisk øker med 14% - nesten tredoblet det aksepterte tallet.
"Selv om dette er et betydelig større antall enn historisk rapportert, på grunn av bredden i studien vår, vi tror denne nye statistikken er korrekt, og vi har andre studier pågående for å gi mer validering, "sier David, som også er førsteamanuensis i klinisk kirurgi ved Keck School of Medicine of USC.
Forskere samlet data om NSCLC -pasienter med pN1 -sykdom fra National Cancer Database, et sykehusbasert onkologi-register sponset av American College of Surgeons og American Cancer Society som fanger omtrent 70% av alle pasienter med nydiagnostisert kreft i USA.
Studieforfatterne undersøkte flere sosioøkonomiske statusvariabler for pasientene - rase/etnisitet, median husholdningsinntekt, Utdanningsnivå, urbane/landlige bostedsområder og forsikringsstatus - for å nå sin konklusjon om en forskjell i behandling blant de i landlige områder eller uten forsikring eller på Medicaid. De andre sosioøkonomiske kategoriene spilte ikke en rolle i mottatt behandling.
Selv om det var utenfor omfanget av studien å avgjøre hvorfor pasienter ikke får cellegift, David tror at pasienter kan bli tilbudt behandlingen, men avslå det. De på landsbygda må kanskje reise til et byområde langt hjemmefra for å få operasjon og har kanskje ikke ressurser, som transport, å forplikte seg til oppfølging av cellegiftbehandlinger. For de uten forsikring eller på Medicaid, kostnaden for cellegift kan være en barriere for oppfølgingsbehandling.
"Det er klart at som medisinsk fagpersonell, vi må finne kreative løsninger for å hjelpe risikopopulasjoner med å motta veiledning anbefalt omsorg, "Sier David." Overlevelse av lungekreft forbedres og alle pasienter, uavhengig av hvor de bor eller økonomisk status, skal kunne dra nytte av behandlingen som vil gi dem den beste muligheten for utvinning og overlevelse. "
 Land med eldre befolkninger har høyere SARS-CoV-2 infeksjoner og dødsfall,
Land med eldre befolkninger har høyere SARS-CoV-2 infeksjoner og dødsfall,
 Leverfunksjon kan være viktig for Alzheimers sykdom
Leverfunksjon kan være viktig for Alzheimers sykdom
 Forskning kobler SARS-CoV-2 prevalens,
Forskning kobler SARS-CoV-2 prevalens,
 Edderkoppespeptid kan hjelpe til med å stoppe smerter ved irritabel tarm
Edderkoppespeptid kan hjelpe til med å stoppe smerter ved irritabel tarm
 Allergi knyttet til høyere søppelmatforbruk,
Allergi knyttet til høyere søppelmatforbruk,
 Tarmmikrobiota kan forutsi alvorlighetsgraden av COVID-19
Tarmmikrobiota kan forutsi alvorlighetsgraden av COVID-19
 Husholdningsdesinfeksjonsmidler kan bidra til fedme hos barn
Kanadiske forskere har vist at vanlige husholdningsrengjøringsprodukter kan gjøre barn overvektige ved å forårsake endringer i tarmmikrofloraen. Sergey Mironov | Shutterstock Forskerne s
Husholdningsdesinfeksjonsmidler kan bidra til fedme hos barn
Kanadiske forskere har vist at vanlige husholdningsrengjøringsprodukter kan gjøre barn overvektige ved å forårsake endringer i tarmmikrofloraen. Sergey Mironov | Shutterstock Forskerne s
 SARS-CoV-2-infeksjon forlenger viral shedding og lymfocyttap hos pasienter med kreft
Pasienter med kreft har en mer utfordrende tid med infeksjoner under behandling-og plasserer dem som høy risiko for alvorlig COVID-19 sykdom og død. Derimot, hvordan det alvorlige akutte respiratorisk
SARS-CoV-2-infeksjon forlenger viral shedding og lymfocyttap hos pasienter med kreft
Pasienter med kreft har en mer utfordrende tid med infeksjoner under behandling-og plasserer dem som høy risiko for alvorlig COVID-19 sykdom og død. Derimot, hvordan det alvorlige akutte respiratorisk
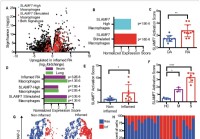 Ny superaktiverende makrofagreseptor kan forklare hyperinflammasjon ved alvorlig COVID-19
Immunitet er en merkelig ting. Selv om det er avgjørende for å beskytte kroppen mot invaderende patogener og fremmede antigener, det kan også snu mot kroppen og utløse destruktive immunologiske proses
Ny superaktiverende makrofagreseptor kan forklare hyperinflammasjon ved alvorlig COVID-19
Immunitet er en merkelig ting. Selv om det er avgjørende for å beskytte kroppen mot invaderende patogener og fremmede antigener, det kan også snu mot kroppen og utløse destruktive immunologiske proses