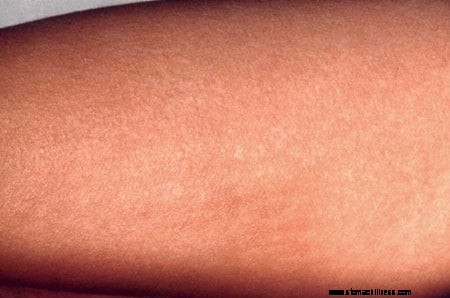
 Image d'une éruption cutanée sur le bras due à la scarlatine. Source :CDC
Image d'une éruption cutanée sur le bras due à la scarlatine. Source :CDCLa scarlatine, également connue sous le nom de scarlatine, commence généralement par un streptocoque infection dans la gorge. Les symptômes et les signes de cette infection comprennent
Des nausées, des vomissements et des douleurs abdominales peuvent accompagner ces symptômes. La langue peut être enflée et avoir une apparence rouge et bosselée, parfois appelée langue « fraise ». Une éruption cutanée est également caractéristique de la scarlatine. Il commence généralement par de petites zones rouges plates sur la peau et peut se développer en petites zones rouges bosselées. Il commence généralement sur la poitrine et le tronc et s'étend aux bras et aux jambes, mais les paumes et la plante des pieds sont généralement épargnées. L'éruption a été décrite comme se sentant comme du papier de verre. Les plis cutanés (aine, coudes, aisselles) peuvent apparaître plus rouges. La peau peut commencer à peler à mesure que l'éruption s'estompe.
En savoir plus sur la cause, les signes et les symptômes de la scarlatine »
La scarlatine est une infection bactérienne causée par le groupe A Streptococcus bactéries. Cette maladie survient généralement chez quelques personnes (environ 10 %) qui ont une angine streptococcique (pharyngite streptococcique) et parfois des infections cutanées streptococciques ou même des infections de plaies. La scarlatine est également connue sous le nom de scarlatine dans les articles plus anciens; groupe A Streptocoque (par exemple, Streptococcus pyogenes ) est souvent abrégé en « streptocoque du groupe A » ou streptocoques bêta-hémolytiques du groupe A (GABHS). La scarlatine est principalement connue pour son éruption cutanée semblable à du papier de verre couleur peau brûlée par le soleil, associée à la fièvre.
Des épidémies se produisent. L'Angleterre a signalé un nombre record de 50 ans de personnes diagnostiquées avec la maladie (plus de 19 206) en 2016.
Les bactéries streptocoques bêta-hémolytiques du groupe A (GABHS) sont la cause de la scarlatine. Ces organismes gram-positifs en forme de coccus (de forme elliptique), tout en infectant un site du corps, peuvent produire une toxine érythrogénique (produisant une toxine de couleur rouge). Cette toxine est responsable de l'éruption cutanée de couleur rouge ressemblant à du papier de verre. Des chercheurs ont montré qu'environ 80 % des enfants qui atteignent l'âge de 10 ans ont développé des anticorps protecteurs à vie contre le streptocoque exotoxine. Ces bactéries peuvent provoquer d'autres symptômes et/ou maladies comme l'impétigo, la desquamation cutanée, la myosite, le rhumatisme articulaire aigu et la fasciite nécrosante.
La période d'incubation de la scarlatine est assez large, d'environ 12 heures à sept jours. Les individus sont contagieux pendant cette première période subclinique ou d'incubation et pendant la maladie aiguë. L'infection streptococcique primaire est l'aspect contagieux. L'éruption elle-même n'est pas contagieuse.
Les facteurs de risque de la scarlatine sont les conditions de surpeuplement (écoles, dortoirs, milieux institutionnels). Les enfants de 5 à 15 ans sont la population qui est généralement observée avec la scarlatine, bien qu'elle puisse survenir chez certains enfants plus âgés et adultes. La scarlatine est rare chez les enfants de moins de 2 ans en raison des anticorps maternels.
Comme indiqué précédemment, la période contagieuse de la scarlatine survient à la fois pendant la phase subclinique initiale (avant le développement des symptômes), environ 12 heures à sept jours après le contact initial avec la bactérie, et pendant la phase aiguë lorsque la personne a l'éruption cutanée et la fièvre. .
Les symptômes et les signes de la scarlatine peuvent inclure un mal de gorge rougeâtre, une fièvre (101 F ou plus) et une éruption cutanée rouge généralisée (exanthème) avec une texture semblable à du papier de verre et une langue qui ressemble à une fraise (rouge avec de petites bosses également appelées langue de fraise). Certains patients auront un enduit blanchâtre sur la langue ou la gorge et peuvent avoir des ganglions lymphatiques enflés, des maux de tête, des douleurs abdominales ou une gêne entraînant des nausées et des vomissements et/ou des courbatures. La description classique de l'éruption de la scarlatine a été décrite comme "la chair de poule (papule) sur une peau brûlée par le soleil" ou une peau de "homard bouilli".
Dans la plupart des cas, les antécédents et l'examen physique du patient aboutiront à un diagnostic présomptif de scarlatine. Par exemple, l'examen physique peut révéler des signes de Pastia ou des signes de Thompson où des lignes roses ou rouges se forment dans les plis cutanés des aisselles et de l'aine. Les lignes peuvent se former avant que l'éruption ne se développe et peuvent rester sous forme de lignes pigmentées après la desquamation (la peau se décolle). Cependant, un professionnel de la santé peut obtenir une culture de gorge ou un écouvillon (ou rarement, des écouvillons d'une plaie ou d'autres sites d'infection) pour déterminer si le GABHS est présent. Malheureusement, il existe de nombreuses autres infections, comme la rougeole, qui peuvent provoquer à la fois une éruption cutanée et de la fièvre. L'isolement du GABHS suffit généralement à confirmer le diagnostic de scarlatine. Un spécialiste des maladies infectieuses peut être consulté si des complications se développent. Si GABHS n'est pas identifié, les symptômes et les signes sont probablement dus à un autre problème sous-jacent.
Le traitement de la scarlatine consiste en des antibiotiques efficaces contre le GABHS. Habituellement, environ 10 jours d'un médicament à base de pénicilline par voie orale (par exemple, l'amoxicilline) constituent un traitement précoce efficace. Rarement, certains patients peuvent avoir besoin d'être traités avec une seule injection de pénicilline G benzathine (Bicillin L-A). Ceci est le plus souvent indiqué pour un patient incapable de conserver des antibiotiques oraux. D'autres antibiotiques efficaces appartiennent à la famille des céphalosporines (par exemple, la céphalexine [Keflex]). Une récente épidémie en Chine a montré une résistance du GABHS aux antibiotiques couramment utilisés pour traiter la scarlatine. Les antibiotiques peuvent prévenir les complications de la scarlatine telles que le rhumatisme articulaire aigu.
Les complications de la scarlatine peuvent inclure une maladie rénale (appelée glomérulonéphrite post-streptococcique) et un rhumatisme articulaire aigu (une maladie inflammatoire causée par une réactivité croisée des anticorps qui affecte le cœur, les articulations, la peau et le cerveau). Les complications rhumatismales peuvent commencer environ deux à trois semaines après l'infection initiale; les enfants âgés de 6 à 15 ans sont les plus susceptibles de développer un rhumatisme articulaire aigu. Les complications glomérulaires peuvent commencer environ une à deux semaines après une infection de la gorge ou environ trois à six semaines après une infection cutanée et causent généralement plus de problèmes chez les adultes que chez les enfants.
Le pronostic de la scarlatine, lorsqu'il est traité de manière appropriée avec des antibiotiques, est généralement excellent. Les patients récupèrent complètement et les symptômes cutanés diminuent progressivement sur plusieurs semaines. La scarlatine non traitée a un pire pronostic et avant l'utilisation d'antibiotiques, la scarlatine avait un taux de mortalité (décès) d'environ 15% à 20%. Actuellement, le taux de mortalité est inférieur à 1 % en raison d'une détection précoce et d'un traitement précoce avec des antibiotiques. En général, la scarlatine correctement diagnostiquée et traitée entraîne peu ou pas d'effets à long terme. Cependant, si des complications se développent pour une raison quelconque, des problèmes tels que des lésions rénales, une hépatite, une vascularite, une septicémie, une insuffisance cardiaque congestive et même la mort peuvent survenir.
La meilleure façon de prévenir ou de réduire le risque de contracter la scarlatine est de se laver les mains. De plus, il faut éviter d'utiliser en commun des ustensiles, des serviettes ou d'autres objets personnels. La transmission de la maladie se fait de personne à personne, généralement par des gouttelettes, il faut donc éviter tout contact direct avec des personnes infectées. Les patients qui sont traités avec des antibiotiques et qui n'ont pas eu de fièvre pendant environ 24 heures sont considérés comme non contagieux. Aucun vaccin n'est disponible pour les humains pour prévenir la scarlatine.
 Conseil de santé :Surveillez le syndrome du côlon irritable
Conseil de santé :Surveillez le syndrome du côlon irritable
 Cause de l'intolérance au gluten ? Sans gluten.
Cause de l'intolérance au gluten ? Sans gluten.
 Leaky gut et vol spatial – le mécanisme révélé
Leaky gut et vol spatial – le mécanisme révélé
 Comment définir des résolutions SIBO réussies pour le nouvel an
Comment définir des résolutions SIBO réussies pour le nouvel an
 Quels sont les symptômes du RGO chez les adultes ?
Quels sont les symptômes du RGO chez les adultes ?
 Approbation Gleevec élargie pour inclure les cancers rares
Approbation Gleevec élargie pour inclure les cancers rares
 Qu'est-ce qu'une chromoendoscopie ?
Que signifie une chromoendoscopie ? Cette chromoendoscopie aide à visualiser la surface interne de lintestin (épithélium) pendant lendoscopie. Une chromoendoscopie est une procédure de diagnosti
Qu'est-ce qu'une chromoendoscopie ?
Que signifie une chromoendoscopie ? Cette chromoendoscopie aide à visualiser la surface interne de lintestin (épithélium) pendant lendoscopie. Une chromoendoscopie est une procédure de diagnosti
 Santé digestive chez les hommes âgés
Problèmes de santé des hommes âgés La santé digestive des hommes plus âgés (ceux de 50 ans et plus) est plus à risque que quelque chose se passe mal dans le système digestif . Il existe un certain no
Santé digestive chez les hommes âgés
Problèmes de santé des hommes âgés La santé digestive des hommes plus âgés (ceux de 50 ans et plus) est plus à risque que quelque chose se passe mal dans le système digestif . Il existe un certain no
 Cancer du foie :signes et symptômes
Octobre est le mois de la sensibilisation au cancer du foie, ce qui en fait un bon moment pour parler des symptômes et des facteurs de risque associés au cancer du foie. Lincidence du cancer du foie a
Cancer du foie :signes et symptômes
Octobre est le mois de la sensibilisation au cancer du foie, ce qui en fait un bon moment pour parler des symptômes et des facteurs de risque associés au cancer du foie. Lincidence du cancer du foie a