Sammenligning af argon plasma koagulation i ledelse af øvre gastrointestinal angiodysplasi og gastrisk antral vaskulær ectasia blødning
Abstract
Baggrund
Vaskulære ectasias, herunder gastrisk antral vaskulær ectasia (GAV) og angiodysplasi, anerkendes i stigende grad som vigtige kilder til gastrointestinal blødning. Denne undersøgelse undersøgt og sammenlignet de effektiviteter og resultater af behandling af øvre gastrointestinal (UGI) angiodysplasi og gav blødning ved endoskopisk argon plasma koagulation (APC).
Metoder
Fra januar 2006 til december 2009 46 patienter diagnosticeret med øvre GI blødning forårsaget af angiodysplasi eller GAV på et tertiært hospital blev rekrutteret i denne undersøgelse. De omfattede 26 mænd og 20 kvinder med en gennemsnitsalder på 65,6 år (interval, 45-90 år). Alle patienter gennemgik APC for hæmostase under en endoskopisk procedure. Parametre som underliggende co-morbiditet, antal endoskopiske behandlinger, tilbagevendende blødning og kliniske resultater under opfølgning blev analyseret.
Resultater
De 46 patienter med UGI vaskulær ectasia blødning omfattede 27 patienter med angiodysplasi og 19 med GAV. Patienterne med angiodysplasi var ældre end dem med GAV (71,6 ± 10,2 år versus 61,8 ± 11,9 år, P
= 0,005). Mere GAV patienter end angiodysplasi patienter havde co-eksisterende skrumpelever (63,2% versus 25,9%, P
= 0,012). Patienterne med Gav havde en højere rate af recidiverende blødning (78,9% versus 7,4%, P
< 0,001) og krævede flere behandlinger for at opnå fuldstændig hæmostase (2,4 ± 1,4 versus 1,1 ± 0,1, P
< 0,001) end dem med angiodysplasi. Univariate analyse viste, at alder mere end 60 år (odds ratio (OR) = 8,929, P
= 0,003), GAV (OR = 0,021, P
< 0,001), og tidligere strålebehandling (OR = 11,667, P
= 0,032) var forbundet med højere satser for tilbagevendende blødning. Yderligere multivariat analyse afslørede, at GAV var den eneste uafhængig risikofaktor for tilbagevendende blødning efter APC behandling (OR = 0,027, P
< 0,001).
Konklusion
Endoskopisk hæmostase med APC er en sikker behandling modalitet for både angiodysplasi og vaskulær ectasia blødning. Effekten af APC behandling er større for angiodysplasi end for vaskulær ectasia blødning. patienter GAV har en højere tilbagevendende blødning sats og kan kræve flere behandlinger for vedvarende hæmostase.
Nøgleord
Endoskopisk argon plasma koagulation angiodysplasi Gastrisk antral vaskulær ectasia Baggrund
Gastrointestinal vaskulær ectasia omfatter angiodysplasi, gastrisk antral vaskulær ectasia (GAV ), og andre former for telangiectasia relateret til multisystemisk sygdom, såsom arvelig hæmorrhagisk telangiectasia, men ikke vaskulære tumorer og Dieulafoy s læsion [1, 2]. Angiodysplasi er typisk diskrete, flad eller lidt hævet, lyse-røde læsioner 2 til 10 mm i størrelse. Gav kaldes også "vandmelon maven" på grund af de karakteristiske endoskopiske fund af lineære sprøde, røde striber udstråler fra pylorus. GAV og angiodysplasi er de mest almindelige former for øvre gastrointestinal (UGI) vaskulær ectasia. Begge anerkendes i stigende grad som vigtige kilder til gastrointestinal blødning, der tegner sig for op til 4% og 3% af tilfældene af øvre og nedre gastrointestinal blødning henholdsvis [1-4]. Den kliniske præsentation spænder fra kronisk gastrointestinalt blodtab, der fører til kronisk blodmangel alvorlige gastrointestinale hændelser såsom melena eller hematemesis, som forekommer især hos patienter med underliggende tilstande, der fører til blødningstendens, såsom skrumpelever, eller uræmi.
Various termisk modaliteter anvendes til behandling af GI vaskulær ectasia, herunder neodym: yttrium aluminium granat (Nd: YAG) laser, multipolær elektrokoagulation, og argon plasma koagulation (APC). APC blev rapporteret at være så effektiv som laser fotokoagulation og multipolær elektrokoagulation og få fordele frem for andre ikke-kontakt behandlinger til brug i vanskelige at adgang områder [5]. Imidlertid har få studier evalueret resultaterne og prognoser for patienter med øvre GI vaskulære ectasia blødning behandlet med APC. Der er også lidt information om effektiviteten af APC til behandling forskellige typer UGI vaskulær ectasia blødning. I den aktuelle undersøgelse, vi havde til formål at undersøge og sammenligne de effektiviteter af endoskopisk APC behandling af patienter med forskellige former for UGI vaskulær ectasia blødning og deres behandlingsresultater.
Metoder
Fra januar 2006 til december 2009 vi efterfølgende revideret den medicinske optegnelser over 46 på hinanden følgende patienter diagnosticeret med øvre GI blødning forårsaget af angiodysplasi eller GAV på et universitet-tilknyttede tertiære plejecenter. Patienterne omfattede 26 mænd og 20 kvinder med en gennemsnitsalder på 65,6 år (interval, 45-90 år). Alle patienter gennemgik APC for hæmostase under en endoskopisk procedure. UGI blødning blev diagnosticeret ved (1) kliniske tegn, såsom hematemesis, kaffe jorden opkast, hematochezia eller melæna eller (2) endoskopisk visualisering af aktiv blødning, adhærente blodpropper, eller kaffe-formalede materiale i maven. Patienter med (1) mulige andre end vaskulær ectasia visualiseret ved endoskopi, (2) behandling af andre end APC hæmostatiske modaliteter blødende læsioner, eller (3) en manglende evne til at give informeret samtykke blev udelukket. Undersøgelsen fået godkendelse (nr 99-3027B) fra den etiske komité i vores institution og var i overensstemmelse med retningslinjerne.
Endoskopisk behandling
Medmindre kontraindiceret, intramuskulær hyoscin butylbromid (20 mg) blev administreret som en antispasmodic agent ca. 5 minutter før starten af proceduren. Med samtykke fra hver patient, blev APC udført igennem arbejdskanalen af endoskopet under direkte visualisering ved anvendelse af en elektrokirurgisk generator (PSD 60; Olympus, Tokyo, Japan) og en 2,3-mm-probe (argon gasstrøm, 1,0-2,0 L /min; power 40 W). Alle læsioner blev behandlet, indtil slimhinden blev hvide udseende efter elektrokoaguleret. Procedurerne blev gentaget for øvre GI vaskulære ectasias hvis der var tilbagevendende GI blødning (som det fremgår af hematemesis eller melaena) eller et behov for yderligere transfusion. Genblødning blev defineret som en ny debut af hematemesis, kaffe-jord opkast, hematochezia eller melæna efter 24 timer om stabile vitale tegn og hæmatokrit efter endoskopisk behandling. Efter endoskopisk behandling blev patienterne behandlet med en protonpumpehæmmer som følger: en 80-mg pantoprazol bolus blev indgivet intravenøst, efterfulgt af intravenøs pantoprazol ved 80 mg per dag, indtil alimentation var muligt og mundtlige pantoprazol ved 40 mg dagligt derefter. Patienten indsamlede data inkluderet underliggende co-morbiditet, forbehandling hæmoglobin, trombocyttal, protrombin og aktiverede partielle thrombin gange, endoskopiske fund, antal endoskopiske behandlinger, tegn på tilbagevendende blødning, og klinisk resultat (er) under opfølgning.
Statistisk analyse
kontinuerlige variabler er udtrykt som middelværdi og standardafvigelse (SD). De kontinuerlige variabler blev analyseret ved anvendelse af Mann-Whitney U test. Kategoriske variable udtrykkes som totaler og i pct og blev analyseret ved anvendelse af chi-square test eller Fishers eksakte test. Univariate og multivariat logistisk regression blev anvendt til at analysere de faktorer relateret til tilbagevendende blødning efter APC behandling. En P Drømmeholdet værdi mindre end 0,05 blev betragtet som statistisk signifikant. Alle statistiske analyser blev udført ved hjælp af SPSS 17,0 (SPSS, Inc., Chicago, IL, USA).
Resultater
Diagnosen var angiodysplasi i 27 patienter og gav i 19. Syv (25,9%) patienter med angiodysplasi havde leveren skrumpelever, 6 (22,2%) lidt af slutstadiet nyresygdom, og 1 (3,7%) havde hereditær teleangiektasi. Fem af 7 cirrhosepatienter havde hepatoma; 2 blev behandlet ved transarterial embolisering via den hepatiske arterie, 1 af strålebehandling, og 2 ved understøttende behandling. Toogtyve af patienterne med angiodysplasi havde læsioner placeret i maven, inklusive 2 med læsioner i fundus, 10 med læsioner i kroppen, 7 med læsioner i antrum, og 3 med læsioner på flere steder, mens de resterende 5 patienter havde læsioner i duodenum. Samtidig gastrisk og colon angiodysplasi blev fundet i en patient, og begge steder blev med held behandlet med APC. Af de 19 GAV patienterne, 12 (63,2%) havde levercirrose, mens kun 2 havde nyresvigt sygdomme. Syv (36,8%) patienter havde hepatomer; 6 blev behandlet ved transarterial embolisering via den hepatiske arterie og 5 ved strålebehandling. Alle disse 5 patienter fik ekstern strålebehandling efter transarterial embolisering. Samtidig portal hypertensiv gastropathy (PHG) blev observeret i fem GAV patienter. Under endoskopisk undersøgelse, var aktiv blødning fundet i 70,4% af patienterne med angiodysplasi og 89,5% af GAV patienterne. Mønsteret af aktiv blødning i alle disse tilfælde blev oser. De kliniske karakteristika, blod testdata endoskopiske resultater og sameksisterende sygdomme i 2 sygdomsgrupper er vist i tabel 1. Ingen af vore patienter var under anvendelse af anti-blodplade- eller anti-inflammatoriske lægemidler, men 1 af patienterne med angiodysplasi havde en tradition for at anvende aspirin. Der var imidlertid ingen genblødning observeret efter APC behandling til denne patientgruppe. Patienterne med angiodysplasi var ældre end dem med GAV (71,6 ± 10,2 år versus 61,8 ± 11,9 år, P =
0,005). En større andel af Gave patienter end de angiodysplasi patienterne havde samtidig eksisterende skrumpelever (63,2% versus 25,9%, P
= 0,012). Større andele af Gave patienter end de angiodysplasi patienter havde historier om tidligere transarterial embolisering (31,6% versus 7,4%, P
= 0,051) og strålebehandling (26,3% versus 3,7%, P
= 0,068), selv om hverken af disse forskelle nåede significance.Table 1 Kliniske karakteristika, blod-test data, og co-eksisterende sygdomme hos patienter med angiodysplasi og gastrisk antral vaskulær ectasia (GAV)
angiodysplasi
N = 27
GAV
N = 19
P Drømmeholdet værdi
Alder, år, gennemsnit ± SD *
71,6 ± 10,2
61,8 ± 11,9
0,005
Gender, M /F
15/12
11/8
0,875
Hæmoglobin-niveau (g /l), gennemsnit ± SD *
84,0 ± 32,0
82,0 ± 21,0
0,971
Blodbladetal (× 109 /l), gennemsnit ± SD *
162,3 ± 84,2
142,1 ± 111,4
0,192
Protrombintid (sek), gennemsnit ± SD *
11,1 ± 1,5
11,1 ± 3,3
0,551
Aktiveret partiel tromboplastintid (sek), gennemsnit ± SD *
30,1 ± 5,1
27,0 ± 2,8
0,095
Aktiv blod siver på endoskopi, n (%)
19 (70,4)
17 (89,5)
0.160
levercirrose, n (%)
7 (25,9)
12 ( 63.2)
0,012
slutstadiet nyresygdom, n (%)
6 (22,2)
2 (10.5)
0.440
Hepatom, n (%)
5 (18.5)
7 (36,8)
0,19
§Transarterial embolisering, n (%)
2 (7,4)
6 (31,6)
0,051
§Radiation terapi, n (%)
1 (3.7)
5 (26,3)
0,068
* SD: 1 standardafvigelse
§ som tidligere behandling for hepatoma
Initial hæmostase blev opnået ved APC under endoskopi i alle tilfælde. Tilbagevendende blødning forekom hos 36,9% af disse patienter (17/46), herunder 7,4% (2/27) af dem med angiodysplasi og 78,9% (15/19) af de med GAV; den genblødning var fra den tidligere behandlingsstedet i alle tilfælde. Den gennemsnitlige varighed af gentagne blødninger efter APC behandling var 14 dage (7 til 21 dage) i patienter med angiodysplasi og 23 dage (7 til 116 dage) i dem med GAV. Der var ingen komplikationer relateret til endoskopisk behandling af patienter med enten tilstand. Der var også nogen dødelighed relateret til GI blødning i angiodysplasi patienter, men 3 patienter GAV døde af tilbagevendende gastrointestinal blødning. Alle disse 3 patienter led af co-morbiditet, såsom samtidig levercirrose og hepatocellulært carcinom, sepsis, eller respirationssvigt. Som vist i tabel 2, APC var mere effektiv til at opnå fuldstændig hæmostase og hospitalet i patienter med angiodysplasi end hos dem med GAV (100% versus. 78,9%, P
= 0,024). Patienter med Gav haft en højere genblødning (78,9% versus 7,4%, P
< 0,001) og krævede et større antal behandlinger for at opnå hæmostase (2,4 ± 1,4 versus 1,1 ± 0,1, P
< 0,001) end dem med angiodysplasi. Blødning dødelighed var også højere, men ikke signifikant fald i GAV patienter end hos dem med angiodysplasi (15,8% versus 0%, P
= 0,064). Tilstedeværelsen af aktiv oser var ikke signifikant associeret med en højere dødelighed (8,3% versus 0%, P
= 1,0) eller genblødning (41,7% versus 20%, P
= 0,282) efter APC behandling. Resultaterne af univariate og multivariate analyser af tilbagevendende blødning under anvendelse af en logistisk regressionsmodel er vist i tabel 3. univariat analyse viste, at alder over 60 år (odds ratio (OR) = 8,929, P =
0,003) gav (OR = 0,021, P
< blev 0,001), og tidligere strålebehandling (OR = 11,667, P
= 0,032) forbundet med højere satser for tilbagevendende blødning. Yderligere multivariat analyse viste, at kun GAV var en uafhængig risikofaktor for tilbagevendende blødning efter APC behandling (OR = 0,027, P
< 0,001) .table 2 Sammenligning af svarene fra angiodysplasi og gav behandling med endoskopisk argon plasma koagulation
angiodysplasi
N = 27
GAV
N = 19
P Drømmeholdet værdi
Behandling sessioner, gennemsnit ± SD *
1,1 ± 0,1
2,4 ± 1,4
< 0,001
tilbagevendende blødning, n (%)
2 (7,4)
15 (78,9)
< 0,001
Komplet hæmostase og hospitalet, n (%)
27 (100%)
15 (78,9)
0,024
Dødelighed relateret til blødning, n (%)
0 (0)
3 (15,8)
0,064
* SD: 1 standardafvigelse
tabel 3 univariate og multivariate analyser af sammenslutninger af enkelte parametre med recidiverende blødning hos patienter med blødende vaskulær ectasia
Parameter *
univariate
Multivariate
ELLER
95% CI
P
OR
95% CI
P
Age
8.929
2.135–37.337
0.003
6.796
0.564–70.649
0.109
Gender
1.259
0.377–4.204
0.708
_
_
_
Type af vaskulær ectasia
0,021
0,003-0,131
< 0,001
0,027
0,003-,247
< 0,001
Akut blod siver
2,857
0.529- 15,384
0,222
2,639
,087-80,114
0,557
Lever cirrhosis
3.175
0.913–11.033
0.069
1.562
0.118–20.610
0.775
ESRD
1.029
0.213–4.973
0.972
_
_
_
Hepatoma
2.091
0.547–7.989
0.281
2.214
0.023–211.953
0.733
Transarterial embolisering
3,611
,739-17,644
0,113
1,602
,007-361,954
0,865
Strålebehandling
11,667
1,228-110,803
0,032
11,627
,276-500
0,198
* Cut-offs: Alder: ≥60 eller < 60 år, køn: mand eller kvinde, type vaskulær ectasia: angiodysplasi eller gav aktiv blod oser på endoskopi : ja eller nej, skrumpelever: ja eller nej, ESRD (end-stage renal sygdom): ja eller nej, hepatoma: ja eller nej, tidligere transarterial embolisering: ja eller nej
diskussion
angiodysplasi i mave-tarmkanalen er en vaskulær læsion den egentlige årsag til, som forbliver ukendt. Mange hypoteser er blevet fremført i litteraturen, men de fleste af disse forklaringer er uklar. GI angiodysplasi er blevet rapporteret at være forbundet med andre systemiske sygdomme, såsom aorta valvulær sygdomme, systemisk sklerose, arvelig hæmoragisk Karsprængning, og end-stage renal sygdom [6, 7]. Nogle mener, at det kan være resultatet af kronisk lav kvalitet venøs obstruktion sekundært til øget intramuralt tryk [8] eller lokal mucosal hypoxi [9]. Markwick og kolleger [6] rapporterede, at læsionerne var for det meste flere og placeret i den proximale del af maven, mens Weaver og kolleger [10] fandt angiodysplasi oftest placeret i knudepunktet mellem midten til den distale tredjedel af maven, ligeledes til den aktuelle undersøgelse. Ligeledes patogenesen af GAV er også ukendt, men synes at være relateret til levercirrose i de fleste tilfælde. Andre lidelser er også forbundet med GAV, herunder kronisk nyresvigt [11], kronisk valvulær, iskæmisk eller hypertensiv hjertesygdom [12], og en række autoimmune sygdomme [13]. Den endoskopiske udseende GAV er ulig den af angiodysplasi, og Novitsky et al. beskrevne 4 forskellige mønstre [7]. Den mest almindelige af disse er antral sygdom med klassiske hævet indviklede kamme omfattet af ectatic karvæv udstrålende ud fra pylorus. Andre funktioner omfatter udstrålende flade striber, spredt flere slimhindeaffektioner, og læsioner af blandet type. Generelt er lineære læsioner i antrum observeret i ikke-cirrosepatienter og diffuse læsioner hos patienter med cirrose [14, 15]. Uanset mønster, blødning af GAV læsioner begynder med skade ved enten mavesyre eller intraluminal mad til slimhindeepitelet overliggende de engorged skibe. Sværhedsgraden af blødning spænder fra mindre, men kronisk øvre GI blodtab til svær melena og hæmatemese, der fører til blodmangel og kræver blodtransfusion. I vores tilfælde serie, patienter med angiodysplasi var ældre end dem med GAV, selvom begge grupper gennemsnit over 60 år og var sammensat af ældre individer. Den yngre alder GAV patienter kan være relateret til den højere prævalens af levercirrhose i denne gruppe, som igen kan forklares med de høje prævalens på Hepatitis B (10-15%) og Hepatitis C (1-3%) infektion i Taiwan [16-19]. Skrumpelever blev fundet i 30% til 70% af patienter med GAV [7, 20, 21]. Derfor PHG er normalt til stede samtidig med og kræver omhyggelig differentiering fra vaskulær ectasia. I modsætning til GAV, hvilket som regel medfører den gastriske antrum, PHG generelt påvirker fundus og corpus af maven. Men GAV og PHG anses for at være separate kliniske enheder på grund af den hyppige forekomst af GAV i fravær af portal hypertension [21]. PHG findes sjældent som den eneste årsag til betydelig UGI blødning hos patienter med portal hypertension [22]. Tolv af Gave patienterne i den aktuelle undersøgelse havde skrumpelever. Af disse 5 havde samtidig PHG, og ingen blev fundet at være blødning fra PHG under endoskopisk undersøgelse.
Mange endoskopiske teknikker anvendes til behandling Ugi vaskulære ectasias, herunder sclerotherapy, multipolær elektrokoagulation, argon og laserfotokoagulation, og APC [1 ]. Tidlige publikationer anvendes oftest Nd: YAG laser koagulation, som producerede acceptable resultater, men var relativt dyre [23-26]. I det sidste årti har APC vist sig at være mindst lige så effektive. [5] I offentliggjorte serier af behandling af GAV blødning; antallet af sessioner, der kræves for at opnå hæmostase var lavere, når APC blev anvendt, end når laser eller bipolære teknikker blev anvendt [25-27]. Den aktuelle undersøgelse viste, at brugen af APC at behandle både UGI vaskulær ectasia og gav opnået resultater sammenlignes med andre undersøgelser, med succesrater for nær 80% for GAV [28, 29], og 100% for UGI angiodysplasi [30, 31 ].
APC behandling er karakteriseret ved berøringsfri koagulation, hvilket tillader tangentiel anvendelse og således behandling af målområdet på en ensartet måde til en dybde på ca. 1 til 3 mm, hvilket er tilstrækkeligt til at koagulere de overfladiske blodkar [32] . Vellykket APC terapi fører til hvidlig koagulering af slimhinden og forsvinden af de underliggende vaskulære strukturer. Koagulering dybde APC afhænger af strømgenerator indstilling, afstanden fra målvævet, og varigheden af anvendelsen [33]. Histologisk de snørklede ectatic fartøjer vaskulær ectasia strækker overfladisk over submukøse lag [34]. Af denne grund har indstillinger variable magt (30-100 W) og strømningshastigheder af argongas (0,8-2 liter /min) blevet rapporteret at være sikker og effektiv for hæmostase af blødende kar ectasia [1, 5, 27-29, 32]. Til vores viden, er der ingen publikationer, der sammenligner forskellige magt indstillinger og strømningshastigheder for sikkerhed og effekt for denne ansøgning. En erfaren gastroenterolog kan justere afstanden mellem APC sonde og målet læsion og varigheden af ansøgning for at opnå en tilfredsstillende effekt på en række forskellige indstillinger. Derfor operatørens erfaring og teknik er ganske afgørende faktor for vellykket APC behandling.
Vi observerede, at patienterne med gav havde en højere genblødning sats end dem med angiodysplasi trods nogen signifikante forskelle i antallet af blodplader, protrombintid, aktiveret partiel thromboplastintid, eller satser for slutstadiet nyresygdom og hepatocellulært carcinom mellem disse 2 grupper. På den ene side, at forekomsten af skrumpelever (62,3%) i Gave patienter i den aktuelle undersøgelse, mens overensstemmelse med de rapporterede prævalens på 30% til 70% i publiceret serie [7, 20, 27, 28], var højere end i angiodysplasi patienter. Den blødningstendens forbundet med levercirrose kan have været ansvarlig for højere genblødning sats, og selv den højere dødelighed, i GAV gruppe. På den anden side, det endoskopiske udseende angiodysplasi er enkelte eller multiple diskrete røde læsioner 2 til 10 mm i størrelse, hvorimod gav kendetegnes først og fremmest ved erytematøse striber udstrålende i en eger-lignende måde fra pylorus til antrum, efterligner en "vandmelon "udseende. Derfor er området med potentiale for blødning er naturligvis større gav patienter end hos dem med angiodysplasi. Den højere genblødning sats Gave patienter trods omhyggelig og grundig behandling af APC er en derfor en forudsigeligt resultat. Men på trods af den relativt lille størrelse af læsioner, genblødning på angiodysplasi efter endoskopisk behandling er ikke ubetydelig i nogle rapporter; [33] Det kan også være højere hos uræmiske patienter [32, 33, 35, 36]. Derfor kan denne rapport har undervurderet genblødning på angiodysplasi læsioner på grund af det lille antal sager.
Både Wien og Asien-Stillehavsområdet konsensus anbefales intravenøs højdosis protonpumpehæmmer (PPI) behandling efter vellykket endoskopisk hæmostase af højrisiko blødende sår [37, 38]. Ikke desto mindre har mange undersøgelser vist, at højdosis PPI behandling ikke yderligere at reducere antallet af gentagne blødninger sammenlignet med ikke-højdosis PPI behandling [39-41]. Den optimale dosering af PPI i disse patienter er fortsat kontroversiel. Men at bibeholde en intragastrisk pH på > 6.0 tillader stabilisering af koagel, som stopper mavesår blødning og forhindrer genblødning [42-44]. I tilfælde af vaskulær ectasia blødning, kan anvendelsen af PPI forhindre gentagen blødning efter APC hæmostase og forbedre procedure-induceret ulcus helbredelse. I denne undersøgelse anvendte vi ikke-højdosis PPI behandling og observeret en samlet genblødning på 36,9%, herunder 7,4% af angiodysplasi patienter og 78,9% for Gave patienter. Men beviserne på den optimale dosering af PPI efter APC behandling af blødninger vaskulær ectasia er begrænset og ingen undersøgelse gav detaljerede oplysninger om dosis af PPI ordineret [27-29]. Derfor er der behov for yderligere undersøgelse for at afklare dette spørgsmål.
Der var ingen komplikationer relateret til APC under endoskopi eller efter behandling i de 74 behandlinger af 46 patienter i denne undersøgelse. APC er en berøringsfri termisk metode til hæmostase, der bruger argon plasma til at overføre elektrisk energi til målvævet. Dens egenskaber omfatter hurtig behandling af flere eller omfattende læsioner og nedsat indtrængningsdybde. Men alle de komplikationer, der er blevet rapporteret med andre termiske hæmostase teknikker, såsom submucosa emfysem, overfladisk sårdannelse, fibrotisk kontraktur, striktur, og perforering, kan stadig forekomme [45]. Perforeringen sats er blevet rapporteret at ligge i området fra 0% til 8% og forekommer hyppigst, når APC anvendes til ablation af Barretts øsofagus og palliativ ablation for malignt stenose [32, 45]. Indtrængningsdybde energi er afgørende for forekomst af perforering efter termisk hæmostase. Den relativt overfladiske koagulation kræves for behandling af UGI vaskulær ectasia bør i høj grad undgå denne alvorlige komplikation, hvilket gør berøringsfri APC en sikker og effektiv løsning
Tre GAV patienter i den aktuelle undersøgelse døde af tilbagevendende gastrointestinal blødning, og alle af dem lidt fra andre co-morbiditet, såsom samtidig levercirrose og hepatocellulært carcinom, sepsis, eller respirationssvigt. Kirurgisk indgreb, hovedsageligt antrektomi, er blevet rapporteret for behandling af recidiverende blødning af GAV læsioner [21]. Dog er kirurgi normalt forbeholdt patienter, der ikke endoskopiske behandlinger og desuden ofte er ældre med store komorbide sygdomme. Den postoperative morbiditet hos disse patienter blev rapporteret at være op til 23% med en dødelighed på ca. 2,5% [46, 47]. Derfor, i betragtning af den terminale sygdom status for disse 3 patienter, kirurgi blev ikke anset.
Konklusion
Endoskopisk hæmostase med APC er en sikker modalitet til behandling af både angiodysplasi og vaskulær ectasia blødning. APC er mere effektiv til behandling angiodysplasi end ved behandling vaskulær ectasia blødning. Gav er forbundet med en højere genblødning sats og kan kræve flere sessioner for at opnå vedvarende hæmostase
Forkortelser
APC:.
Argon plasma koagulation
UGI:
Øvre gastrointestinal
GAV:
Gastric antral vaskulær ectasia
PHG:
Portal hypertensive gastropathy
PPI:
protonpumpehæmmer
erklæringer
tak
forfatterne ønsker at takke Ms Rong-Ting Lin, støttet af NSC tilskud.`-2314-B-182A-063, for hendes hjælp med den kliniske opfølgning og dataindsamling.
forfattere oprindelig indsendt filer til Images of Nedenfor er links til forfatternes oprindelige indsendte filer til billeder . 12876_2011_745_MOESM1_ESM.jpeg Forfatternes oprindelige fil til figur 1 12876_2011_745_MOESM2_ESM.jpeg Forfatternes oprindelige fil til figur 2 12876_2011_745_MOESM3_ESM.jpeg Forfatternes oprindelige fil til figur 3 12876_2011_745_MOESM4_ESM.jpeg Forfatternes oprindelige fil til figur 4 konkurrerende interesser
Forfatterne erklærer, at de har ingen konkurrerende interesser.
Forfattere bidrag
Yi-Chun Chiu udførte undersøgelsen og udarbejdet manuskriptet. Lunge-Sheng Lu, Keng-Liang Wu, Ming-Luen Hu, og Wei-Chen Tai indsamlet de tilfælde og udførte klinisk opfølgning. William Tam revideret og korrigeret engelsk af manuskriptet. Konge-Wah Chiu kritisk reviderede manuskriptet til vigtige intellektuelle indhold. Seng-Kee Chuah (svarende forfatter) udtænkt og designet undersøgelsen og gav endelige godkendelse af manuskriptet. Alle forfattere læst og godkendt den endelige manuskript.
 Almindelig svamp, der findes på huden, kan forårsage inflammatorisk tarmsygdom
Almindelig svamp, der findes på huden, kan forårsage inflammatorisk tarmsygdom
 Tarmmikrobiota kunne forudsige sværhedsgraden af COVID-19
Tarmmikrobiota kunne forudsige sværhedsgraden af COVID-19
 Nyt værktøj til at tyde tarmmikrobiomet
Nyt værktøj til at tyde tarmmikrobiomet
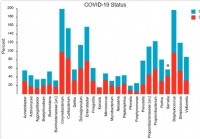 Sammensætning og struktur af nasopharyngeal mikrobiom vedrører sværhedsgraden af COVID-19 sygdom
Sammensætning og struktur af nasopharyngeal mikrobiom vedrører sværhedsgraden af COVID-19 sygdom
 Stor undersøgelse viser, at SARS-CoV-2-viral belastning er lavest hos børn
Stor undersøgelse viser, at SARS-CoV-2-viral belastning er lavest hos børn
 Vægttabslægemiddel Wegovy godkendt af FDA
Vægttabslægemiddel Wegovy godkendt af FDA
 Infliximab kan hindre effektiviteten af nogle COVID-19-vacciner
Da mange lande bliver hårdt ramt af gentagne bølger af alvorlig akut respiratorisk syndrom coronavirus 2 (SARS-CoV-2) infektion, med tilhørende høje symptomer på coronavirus-sygdom 2019 (COVID-19), fr
Infliximab kan hindre effektiviteten af nogle COVID-19-vacciner
Da mange lande bliver hårdt ramt af gentagne bølger af alvorlig akut respiratorisk syndrom coronavirus 2 (SARS-CoV-2) infektion, med tilhørende høje symptomer på coronavirus-sygdom 2019 (COVID-19), fr
 Diagnose af virusinfektioner ved hjælp af mikro- og nanoskala -teknologier
Behovet for befolkningsdækkende, hurtig, følsom, og omkostningseffektive diagnostiske test er steget betydeligt som følge af det alvorlige akutte respiratoriske syndrom coronavirus 2 (SARS-CoV-2), for
Diagnose af virusinfektioner ved hjælp af mikro- og nanoskala -teknologier
Behovet for befolkningsdækkende, hurtig, følsom, og omkostningseffektive diagnostiske test er steget betydeligt som følge af det alvorlige akutte respiratoriske syndrom coronavirus 2 (SARS-CoV-2), for
 PENTAX Medical hæver $ 125,
000 til World Cancer Research Fund gennem sin MILES FOR HEALTH -kampagne PENTAX Medical, en førende leverandør af endo-billeddannelsesløsninger, fejrer 100 th årsdagen for grundlæggelsen af Asahi
PENTAX Medical hæver $ 125,
000 til World Cancer Research Fund gennem sin MILES FOR HEALTH -kampagne PENTAX Medical, en førende leverandør af endo-billeddannelsesløsninger, fejrer 100 th årsdagen for grundlæggelsen af Asahi