Optimálny režim trastuzumabu v kombinácii s oxaliplatinou /kapecitabínom v prvej línii liečby HER2-pozitívnym pokročilým karcinómom žalúdka (CGOG1001): multicentrickej štúdii fázy II,
abstraktné
pozadia
tógu štúdie ukázali, že trastuzumab navyše chemoterapie s predĺženým medián prežitia u pacientov s ľudský receptor epidermálneho rastového faktora 2 (HER2) pozitívna pokročilého karcinómu žalúdka. Medzi možnosti chemoterapie, oxaliplatina môže byť rovnako účinné ako cisplatina, ale ukázala, že je znesiteľnejšie. Pre ďalšie zlepšenie možností liečby u pacientov s pokročilou rakovinou žalúdka, sme zahájili štúdie s cieľom vyhodnotiť účinnosť a bezpečnosť trastuzumabu navyše oxaliplatiny /kapecitabínu u pacientov s pokročilou rakovinou žalúdka HER2 pozitívne.
Metódy
CGOG1001 bola otvorená multicentrická, prospektívna štúdia fázy II. Pacienti s pokročilým karcinómom žalúdka chemoterapiou naivné HER2 pozitívne boli oprávnené. Trastuzumab bol podávaný v úvodnej dávkou 8 mg /kg nasledovaná dávkou 6 mg /kg infúzie každé 3 týždne (q3w). Oxaliplatina sa podával ako 130 mg /m
2 infúzie, q3w, po dobu až 6 cyklov. Kapecitabín 1000 mg /m 2 bol podávaný perorálne dvakrát denne v dňoch 1-14 s následnou 7-dňový pokojovej intervale. Trastuzumab a kapecitabín pokračovala až do progresie ochorenia alebo netolerovateľné toxicity. Primárnym cieľom bolo objektívne miera odpovede. Simon dvojstupňové prevedenie (H 0 = 40%, H 1 = 60%, alfa = 0,05, p = 0,2) v reakcii na hodnotiacich kritérií u solídnych nádorov sa použilo 1,0.
Výsledky
päťdesiat jedna pacientov bolo zaradených. Potvrdená odpoveď bola zaznamenaná u 46 pacientov. Jeden pacient dosiahne úplnú odpoveď a 33 pacientov dosiahlo čiastočnú odpoveď (liečebná odpoveď tridsať štyri päťdesiat jedenin [66,7%] v populácii intent-to-treat). Medián follow-up doba bola 28,6 mesiaca, medián prežívania bez progresie 9,2 mesiaca (95% interval spoľahlivosti [CI]: 6.5-11.6) a medián celkového prežívania (OS) 19,5 mesiacov (95% CI: 15.5- 26,0). Pacienti s pomerom HER2 /CEP17 vyšší ako päť dosiahnuté zlepšené OS (20,9 vs 19,5 mesiaca, p
= 0,001). Medzi najčastejšie nežiaduce účinky stupňa 3 alebo vyššej boli trombocytopénia (21,6%), neutropénia (13,7%), anémia (5,9%) a leukopénie (3,9%).
Záver
pridanie trastuzumabu oxaliplatiny /kapecitabín bol dobre znášaný a výsledky preukázali povzbudzujúci účinok.
registrácii Trial
ClinicalTrials.gov NCT01364493.
Kľúčové slová
pokročilej rakoviny žalúdka HER2-pozitívne Oxaliplatina Trastuzumab kapecitabín pozadí
hlavného pojednávania Toga bola fázy III, open-label, randomizovanej kontrolovanej štúdie, ktorá konštatovala, že pacienti s ľudský epidermálny rastový faktor receptor 2 (HER2) - pozitívne pokročilý žalúdka alebo rakovina gastroesophageal ktorí dostali trastuzumabom a kapecitabín (fluoropyrimidinovým) a cisplatiny mala lepšie výsledky v porovnaní s pacientmi, ktorí dostávali len chemoterapiu [1]. Medián prežívania bez progresie (PFS) vo trastuzumabom a chemoterapiou skupine bola 6,7 mesiaca v porovnaní s 5,5 mesiaca v chemoterapii iba skupiny. Medián celkového prežívania (OS) bol tiež zlepšila v skupine s trastuzumabom (13,8 vs 11,1 mesiaca v chemoterapie len pre skupiny). Prieskumný analýza pacientov, ktorých nádory mali vysoké hladiny proteínu HER2 preukázala strednej OS 16 mesiacov u pacientov liečených kombináciou trastuzumabu s chemoterapiou v porovnaní s 11,8 mesiacov u pacientov liečených len chemoterapiou.
V klinickej praxi je použitie cisplatiny vyžaduje hydratácie a ovplyvňuje obličky a gastrointestinálny trakt, robiť znášanlivosť veľmi náročné pre pacientov s rakovinou žalúdka. Štúdia preukázala, že REAL2 oxaliplatina má minimálne rovnako účinné a je lepšie tolerovaná ako cisplatinou u pokročilého karcinómu žalúdka [2]. Meta-analýza ML17032 a REAL2 štúdií preukázala, že liečba kapecitabín na báze mal vynikajúcu prínos OS v porovnaní s 5-FU kombináciou u pacientov s pokročilou rakovinou refluxnej [3, 4]. V štúdii Toga, väčšina pacientov dostávala kapecitabín, skôr ako 5-FU [1]. Ďalej, kapecitabín sa podáva perorálne, a tým, pohodlnejšie než intravenózna 5-FU. Podľa pokynov na zdroje vrstevnatý pre správu rakoviny žalúdka od summitu ázijských Oncology 2013, kapecitabín /oxaliplatina je prednostné liečba prvej línie u pokročilého karcinómu žalúdka v krajinách východnej Ázie [5]. Jing a kol. preukázali, že pridanie trastuzumabu oxaliplatiny zvyšuje protinádorový účinok in vitro
[6]. Avšak, nie sú tam žiadne zavedené pozitívne výsledky pre tento kabátca režimu v kombinácii s trastuzumabom u pokročilého karcinómu žalúdka. Preto by sa čínska gastrointestinálne Oncology Group (Cgogo) začala tento multicentrická fázy II, prospektívna štúdia (CGOG1001) vyhodnotiť účinnosť a bezpečnosť trastuzumabu navyše oxaliplatiny /kapecitabínu ako lieku prvej línie na liečbu pokročilého karcinómu žalúdka HER2 pozitívne.
Metódy
spôsobilosti pacienta
pacientov s doteraz neliečeným, HER2-pozitívna (imunohistochemických [IHC] 2 + /dual strieborné in situ hybridizácia
[DSISH] -pozitívne alebo IHC 3+, posúdi centrálne laboratóriá v Fudan University Shanghai Cancer Center), histologicky potvrdený adenokarcinóm žalúdka alebo gastroezofageálneho spojenia s metastatické /irresectable lézie (y) boli spôsobilí. Pacienti s merateľným ochorením podľa hodnotiacich kritérií odpovede u solídnych nádorov (riečiskom) 1.0, vek ≥ 18 rokov, Eastern Cooperative Oncology Group (ECOG) skóre 0-2, a boli zaradení adekvátne orgánové funkcie kostnej drene, pečeň a obličky. Zložka pacienti mali byť schopní prevziať perorálne lieky a musel byť plne zotavilo z každej operácie (s výnimkou diagnostické biopsia) vykonať počas 4 týždňov pred vstupom do štúdie. Pacienti boli vylúčení, ak sa im dostalo predchádzajúcej oxaliplatinu alebo predchádzajúcu systémovú liečbou u pokročilého ochorenia (okrem adjuvantnej /neoadjuvantnej chemoterapii bolo vykonané najmenej 6 mesiacov pred zaradením). Pacienti so srdcovým zlyhaním, ischemickou chorobou srdca a infarktu myokardu počas posledných 6 mesiacov (ejekčnú frakcia základnej left [LVEF] < 50% merané pomocou echokardiografia), iné predchádzajúce zhubný nádor do 5 rokov (s výnimkou nemelanómovej rakoviny kože) a mozog metastázy (známa alebo suspektná) boli tiež vylúčené.
Všetci pacienti dokončili formulár informovaného súhlasu pred vstupom do štúdie. Štúdia bola schválená etickými komisiami 11 centier (podrobnosti v zozname etických komisií), a všetky postupy boli v súlade s etickými štandardami zodpovedného výboru pre experimentovanie človeka (inštitucionálne a národné) a Helsinskej deklarácie z roku 1964 a novšie verzie.
Liečba
Trastuzumab (Herceptin®, Shanghai Roche Pharmaceuticals Limited) bol podávaný v úvodnej dávkou 8 mg /kg nasledovaná dávkou 6 mg /kg infúzie každé 3 týždne (q3w). Oxaliplatina (Eloxatin®, Sanofi Ltd.), bol podávaný ako 130 mg /m 2 infúzie, q3w až 6 cyklov. Kapecitabín 1000 mg /m 2 (Xeloda®, Shanghai Roche Pharmaceuticals Limited) bol podaný orálne dvakrát denne v dňoch 1-14 s následnou 7-dňový prestávkou. Trastuzumab a kapecitabín pokračovala až do progresie ochorenia alebo netolerovateľné toxicity. úprava dávky chemoterapie a trastuzumabu terapia prerušenie bolo dovolené riadiť toxicitu. Ak LVEF poklesla o 10 bodov od začiatku a na menej ako 50%, trastuzumab bola odopretá a vyšetrenie LVEF opakované približne do 3 týždňov. Ak LVEF nezlepšila alebo sa zhoršuje, alebo ak je klinicky významné srdcové zlyhanie vyvinutá, bol silne uvažovať o vysadení liečby trastuzumabom, pokiaľ prínos pre pacienta boli považované za prevažujú nad rizikami.
Sa hodnotiť ich
Tumor odpoveď bola hodnotená podľa na riečisku 1,0. Baseline Celkové hodnotenie nádorové boli vykonané počas 21 dní pred začatím liečby vhodným reprodukovateľné techniky (buď počítačová tomografia [CT] alebo magnetickou zobrazovacie [MRI] skenu rezonancia) pre všetkých pacientov. Následné hodnotenie nádorové boli vykonané v 6-týždňových intervaloch (± 7 dní) počas prvého roka. Interval bola predĺžená na 12 týždňov počas nasledujúcich rokov. CT alebo MRI sken hrudníka, brucha a panvy boli vykonané na začiatku a súčastí preverovanie pre metastatických lézií. Ak boli viditeľné žiadne lézie na hrudi, X-ray bol použitý namiesto CT ďalšej návšteve. CT /MRI bola použitá na brucho a panvu na začiatku štúdie a následných návštevách u všetkých pacientov. V prípade, že pacient ohlásil zhoršuje príznaky, posúdenie bol naplánovaný čo najskôr. Centrálne preskúmanie výsledkov CT a MRI bolo vykonané s cieľom zabezpečiť percento odpovede boli hodnotené presne.
National Cancer Institute Common terminologických kritérií pre nežiaduce účinky verzie 4.0 sa na ohodnotenie klinickú bezpečnosť liečby v tejto štúdii. Subjekty boli hodnotené z hľadiska nežiaducich účinkov u každej návšteve kliniky a ešte 6 mesiacov po poslednom príjme študovaného lieku. Ultrazvuk sa vykonáva každých 12 týždňov pre vyhodnotenie srdcovej funkcie. Ak LVEF poklesla ≥10%, ultrazvuk sa opakuje v priebehu 1 mesiaca.
Štatistická analýza
CGOG1001 bola otvorená, multicentrická, prospektívna štúdia fázy II. Primárnym cieľom bolo objektívne mieru odpovede (ORR). Sekundárne ciele zahŕňali znášanlivosti, PFS a OS. Ak chcete obmedziť veľkosť vzorky pre prvú fázu a zároveň znižujú riziko non-respondentov v tejto štúdii sme zvolili Simon dvojstupňový dizajn vyhodnotiť účinnosť tohto režimu [7]. Kvôli nastavenie jednej paže, že by bolo presnejšie merať a porovnávať ORR než PFS. Veľkosť vzorky bola stanovená ako následná hypotézou, za predpokladu, H 0 = 0,40 (null hypotéza) a H 1 = 0,60 (alternatívne hypotézy) na hladine významnosti 0,05 a výkonom 80%. Výsledkom je uvedené na veľkosť vzorky 46 pacientov distribuovaný v dvoch etapách. Ak bolo dosiahnuté sedem alebo viac potvrdených čiastočné odpovede (PRS) po prvých 16 pacientov, nábor bola predĺžená do 46 pacientov. Za predpokladu, že drop-out sadzba 10%, bolo potrebné celkovo 51 pacientov.
PFS bola vypočítaná z prvého dňa chemoterapie až do dátumu progresie ochorenia (PD) alebo dátum úmrtia, podľa toho, čo nastalo skôr. Cenzurovať deň bol posledný deň vychádzajú alebo posledného merania nádoru. OS bola vypočítaná odo dňa, kedy pacient dal informovaný súhlas k dátumu úmrtia alebo odo dňa posledného hodnotenia v prípade, dátum úmrtia bola neznáma. Trvanie odpovede (DOR) bola definovaná ako interval medzi prvou potvrdenej objektívny odpoveď (kompletný remisia [CR] alebo PR) a PD alebo posledná následné posúdenie. PFS, DOR a OS krivky boli vytvorené s použitím Kaplanove-Meierove metódy. Hladina štatistickej významnosti bola nastavená na P Hotel < 0.05. SPSS verzia 16.0 bola použitá pre všetky analýzy.
Výsledky
Demografia pacientov a východiskové charakteristiky
Od júna 2011 do augusta 2012, sa vyšetril 362 pacientov z 13 centier. Sedemdesiatdva pacienti boli IHC 3+ alebo IHC 2 + /DSISH-pozitívnych a 51 pacientov bolo zaradených (intent-to-treat [ITT] populáciu). Dátum uzávierky pre analýzu dát bol 28. februára 2014. Obrázok 1 ukazuje dôvody nespôsobilosti a počet pacientov zaradených analýzy. Jeden pacient bol vyradený z dôvodu nedostatku merateľným ochorením podľa riečiskom 1.0. Stredný vek bol 57 rokov (rozmedzie 27-78). Tridsať jedna pacientov (60,8%) prezentované s metastázami do pečene. Tridsať štyri pacientov (66,7%) malo črevné typu ochorenia na základe klasifikácie Laurena [8]. Pacientov Základné charakteristiky sú uvedené v tabuľke 1. Obr. 1 Štúdia vývojový diagram všetci pacienti vyšetrení na zaradenie do štúdie a dôvody na predaj nespôsobilosti tabuľke 1 charakteristiky pacientov na začiatku štúdie (N =
51)
pacientov charakteristiky
Median
%
Medián veku, roky (rozsah)
57 (27-78)
sex
Muž
36
70,6
Žena
15
29,4
ECOG skóre
0-1
48
94,1
2 Sims 3
5,9
Primárna lokalizácia tumor
žalúdok
33
64,7
Gastroesophageal križovatka
18
35,3
typ rakoviny žalúdka (centrálnym laboratóriom)
Črevná typovej
34
66,7
typ Rozptýlené
10
19,6
Zmiešajte typ
stav 7
13,7
HER2
IHC 3+
38
74,5
IHC 2 + Dual Sish +
13
25,5
HER2 pomer /CEP17 podľa dc-Sish
2,01-5,0
15
29,4
5,1-50
32
62,7
zlyhalo
4
7,8
histológia
Dobre stredne diferencovaný
24.
47,1
zle diferencované (pečatný prsteň bunka, neurčený)
27
52,9
Rozsah choroby
lokálne pokročilým
7
13,7
metastatického
44
86,3
metastáz ochorenia
pečeň
31.
60,8
Lung
13
25,5
Bone
2.
3,9
vaječníka
1
1,9
lymfatických uzlín
44
86,3
Prior gastrektómia
nie 45
88,2
Áno
6
11,8
predchádzajúcej adjuvantnej chemoterapie
žiadny
50
98,1
Áno
1
1,9
Účinnosť
medián počtu liečebných cyklov bolo, 8 (v rozmedzí 1 až 32, celkom 558 cyklov) a priemerná doba sledovania bola 28,6 mesiaca. Potvrdila reakcia bola zaznamenaná u 46 pacientov (jeden Cr, 1,9%, 33 PR, 64,7%, 10 stabilizácia ochorenia, 19,6%, dva PD, 3,9%, obr. 2), dvoch pacientov nemal vyhodnotenie odozvy a dvaja pacienti mali predčasne vybrať zaobchádzanie z dôvodu závažných nežiaducich účinkov. Jeden prípad bol stratený nasledovať-up, 44 prípadov pokročila a 32 prípadov zomrelo na konci tejto štúdie. Medián PFS bol 9,2 mesiaca (95% interval spoľahlivosti [CI] :. 5 /06-06 /11; Obr.3) a očakáva medián OS bol 19,5 mesiaca (95% CI: 15,5-26,0). DOR predstavovala 10,9 mesiaca (95% CI: 2 /8-6 /12). Obr. 2 Waterfall pozemok o celkovej reakcie cieľových lézií meraných riečisku 1,0
Obr. 3 Kaplan-Meierove krivky prežitia bez progresie (a) a celkové prežívanie (B)
sme urobili ďalšiu analýzu rozlíšiť skupinu, ktorá by potenciálne väčší prospech z trastuzumabu navyše oxaliplatiny /kapecitabínom. Zistili sme štatisticky významnú koreláciu medzi HER2 /CEP17 pomeru a zlepšené OS. Pomer Median HER2 /CEP17 bol 20 (rozmedzie 2,01 - 50,0). U pacientov, ktorí mali pomer HER2 /CEP17 z > 5 k dlhotrvajúcemu OS (20,9 oproti 19,5 mesiaca, p = 0,001
, dáta nie sú ukázaná). Analýzy podskupín podľa veku, ECOG skóre, miesto primárne ochorenie, rozsah ochorenia, pečeňových metastáz a predchádzajúce gastrektómii neboli spojené s významnými rozdielmi v prežitie.
Bezpečnostné
frekvencie hematologických a non-hematologických nežiaducich účinkov sú zobrazené v Tabuľka 2. Najčastejšie hlásené nežiaduce účinky (všetkých stupňov) boli leukopénia (66,7%), neutropénia (64,7%), trombocytopénia (56,9%), nevoľnosť /vracanie (54,9%) a pečeňové dysfunkcie (45,1%). Medzi najčastejšie stupňa 3/4 hematologickej toxicity boli trombocytopénia (21,6%), neutropénia (13,7%), anémia (5,9%) a leukopénie (3,9%). Nevoľnosť /zvracanie (3,9%), hnačka (3,9%), hand-foot syndróm (3,9%) a neurotoxicity (3,9%) bolo časté stupňa 3/4 non-hematologickej toxicity. Osem pacientov sa objavili závažné nežiaduce účinky, vrátane septického šoku, pľúcnej tuberkulózy, vracanie, hornej časti tráviaceho krvácanie, dvanástnikové papilárna lézie (nepotvrdené patológie), gastroezofageálny anastomózy úniku, trombocytopénia a pyloru obštrukcie. Dvanástnika papilárne lézie nebol závislý na liečbu v štúdii; Preto, liečba bola znovu po dočasnom prerušení. Tuberkulóze a netesností anastomotická boli potenciálne bol suspendovaný v súvislosti s liečbou a liečba. Horná gastrointestinálne krvácanie a pyloric obštrukcie môže boli kvôli PD. Vracanie a trombocytopénia boli potenciálne súvisiace s chemoterapiou, čo vedie k predčasnému ukončeniu liečby. Jeden pacient zomrel na septický šok v priebehu druhého cyklu chemoterapie. Pacient predstavila na začiatku štúdie s pečeňovými metastázami, celkovo zlom stave, Hypoproteinémia a hypoglycemia.Table 2 Toxicita možno, pravdepodobne alebo určite pripísať na chemoterapiu (n = 51)
Nežiaduce účinky
Grade 1
grade 2
stupeň 3
stupeň 4
Celkom
No. pacientov
(%)
No. pacientov
(%)
No. pacientov
(%)
No. pacientov
(%)
No. pacientov
(%)
Hematologická
Leukopénia
15
29,4
17
33,3
1
1,96
1
1,96
34
66,7
neutropénia
13
25,5
13
25,5
5
9,8
2
3,9
33
64,7
Anémia
12
23,5
10
19,6 Sims 3
5,9
0
0
25
49,0
Thrombocytopenia
7
13.7
11
21.6
7
13.7
4
7.8
29
56.9
Non-hematological
Pečeňová dysfunkcia
19
37,3 Sims 3
5,9
1
1,9
0
0
23
45,1
nevoľnosť /zvracanie
15
29,3
11
21,6
2
3,9
0
0
28
54,9
Neurotoxicita
12
23,5 Sims 3
5,9
2
3,9
0
0
17
13,7
Hand-potravinárskeho Syndróm
12
23,5
5
9,8
2
3,9
0
0
19
37,3
Anorexia
8
15,7
0
0
1
1,9
0
0
9
17,6
hnačka
5
9,8
4
7,8
2
3,9
0
0
11
21,6
Infusion reakcie Sims 3
5,9
2
3,9
0
0
0 NETHRY.cz 0
5
9,8
Únava
1
1,9 Sims 3
5,9
1
1,9
0
0
5
9,8
arytmia
2.
3,9 Sims 3
5.9
0
0
0
0
5
9.8
Šesť pacientov došlo bez príznakov LVEF zníži ≥ 10% oproti východiskovej hodnote; päť z nich mali levely LVEF väčší ako 60% (po troch týždňoch 12, 24 a 36, a dva v priebehu sledovaného obdobia). Šiesty Pacient prerušená trastuzumab vzhľadom k asymptomatické LVEF pod 50% v priebehu týždňa 12. Trastuzumab bol dočasne prerušený u dvoch pacientov v dôsledku arytmie v priebehu 13. cyklu, ale bol dobre tolerovaný po zvyšok priebehu liečby. Žiadne srdcové zlyhanie bolo hlásené
dávka oxaliplatiny musela byť znížená v dôsledku nežiaducich účinkov u 12 pacientov :. Deväť pacienti mali hematologickú toxicitu (väčšinou trombocytopénia a neutropénia) a dvaja pacienti prekonali non-hematologickej toxicity. Väčšina zníženie dávky kapecitabínu boli kvôli non-hematologickej toxicity (15 pacientov), zatiaľ čo dvaja boli z dôvodu hematologickej toxicity, a to anémia.
Diskusia
trastuzumabu, anti-HER2 receptor monoklonálne protilátky, sa ukázal ako prvý cielená liečivá k zlepšeniu OS v kombinácii s chemoterapiou u pokročilého HER2-pozitívnym karcinómom žalúdka [1]. Na základe sľubných výsledkov štúdie Toga na báze novej, cisplatina bez, menej toxické, pohodlnejšie trastuzumab na báze prvej línie režimy sú testované v štúdiách fázy II (NCT01359397, NCT01191697, NCT01503983, NCT01228045, NCT01461057) [9] , Výsledky tejto štúdie sú podobné štúdie Ryu et al, ktorý ukázal, že trastuzumab a oxaliplatina /kapecitabín má dobrú účinnosť ako chemoterapie prvej línie u pokročilého karcinómu žalúdka HER2 pozitívne [10]. Pre ITT populácii sa ORR pozorované v našej štúdii bola 66,7%, medián PFS bol 9,2 mesiacov a očakávaný medián OS bol 19,5 mesiaca; Tieto sľubné výsledky nie sú nižšie ako Toga štúdii [1].
Toxicitu chemoterapia-súvisiace pozorované v našej štúdii boli podobné tým, ktoré pozorovali v ďalších klinických štúdiách [1, 2, 11], s trombocytopénia (21,6%) a neutropénia (13,7%) označená ako najčastejšie stupňa 3/4 hematologickej toxicity. Hoci najčastejšou non-hematologickej toxicity v našej štúdii boli pečeňové dysfunkcie a nevoľnosť /vracanie, väčšina prípadov bola mierna a reverzibilná. trombocytopénia Oxaliplatina súvisiace a pečeňové dysfunkcia môže byť ľahko zvládnuť úpravou dávky. Závažné nežiaduce účinky hlásené v tejto štúdii boli mierne vyššie ako Ryu et al hlásené. Väčšina týchto príhod neboli v súvislosti s liečbou. Jeden pacient s zlom stave zomrel na septický šok, čo podčiarkuje dôležitosť opatrení a aktívnu podpornú starostlivosť. Pridanie trastuzumabu nemá žiadny vplyv na chemoterapiu znášanlivosti. Hoci šesť pacientov došlo bez príznakov LVEF zníži ≥ 10% od východiskovej hodnoty o pravidelný dohľad, iba jeden pacient prerušil trastuzumab kvôli LVEF pod 50%. Dvaja pacienti sa zotavili z arytmií po dočasnom prerušení trastuzumabu. Pravidelné sledovanie funkcie srdca je dôležitou súčasťou starostlivosti o pacienta pri podávaní trastuzumab.
Hoci trastuzumab na báze liečba predstavuje štandard starostlivosti o pacientov s rakovinou žalúdka HER2-pozitívne, môže výhody plynúce z tohto systému nemusí byť tak veľký, v niektorých podskupín pacientov. Komplexné analýzy boli vykonané na identifikáciu pacientov, ktorí budú mať najväčší prospech z anti-HER2 cielenej liečby. Gomez-Martin et al. uvádza použitie HER2 úrovne amplifikácia génu ako prediktívne faktor odozvy na liečbu trastuzumabom báze a zlepšenie prežitia [12]. V tejto štúdii 50 pacientov, ktorí mali pomer HER2 /CEP17 ≥4.45 prežilo dlhšie ako 12 mesiacov. Ich medián OS bol výrazne zlepšila v porovnaní s pacientmi s pomerom ≤4.45 (medián 21,3 vs. 13,6 mesiacov; P
= 0,005). Vykonali sme prieskumnú analýzu pomeru HER2 /CEP17 na identifikáciu pacientov, ktorí by s najväčšou pravdepodobnosťou prospech z trastuzumabu navyše oxaliplatiny /kapecitabínom a zistili, že pacienti s HER2 /CEP17 pomerom > 5 dosiahnutá podstatne zlepšenú operačný systém, než tie s HER2 pomeru /CEP17 ≤5 (20,9 oproti 19,5 mesiaca; P
= 0,001). Hladina HER2 amplifikácie by mala byť považovaná za podstatne prediktívne biomarker pre výber pacientov, ktorí sú s najväčšou pravdepodobnosťou prospech z terapie na báze trastuzumab.
V čase diagnózy, 4-14% pacientov s karcinómom žalúdka mal metastáz v pečeni [13-15 ] a dlhodobé prežitie je obvykle ťažké dosiahnuť u týchto pacientov. Li et al. analyzovali prežívania 162 čínskych pacientov s karcinómom žalúdka s metastázami do pečene, ktorí podstúpili systémovú chemoterapiu alebo lokálnej liečby [16]. Medián OS bol 9,5 mesiaca. Jedno- a 2-ročné prežitie bolo 28,4 a 4,3% v uvedenom poradí. Okrem toho, v analýze podskupiny štúdie Toga pacienti s viscerálny (pľúca alebo pečeň) metastázy ťažil z menej trastuzumabu v kombinácii s chemoterapiou, než je celkovej populácie [1]. Výsledkom našej štúdie ukázali podobný medián PFS (278 dní) pre pacientov, ktorí prezentované s metastázami do pečene. Preto by bolo vhodné, aby preskúmala optimálny režim trastuzumabu v kombinácii s chemoterapiou u pacientov s karcinómom žalúdka sa synchrónnymi pečeňových metastáz. V poslednej dobe, randomizovanej štúdie fázy III (NCT01450696, BO27798) sa začali na žiadosť US Food and Drug Administration, aby vyhodnotila účinnosť zvýšené dávky trastuzumabu u pacientov s pokročilou rakovinou žalúdka s metastázami s dokumentovanou pečene alebo postihnutie pľúc.
Udržiavacia terapia ukázali väčší prínos v porovnaní s vysadením chemoterapie u rakoviny hrubého čreva a rakoviny pľúc [17-19]. Otázkou však zostáva, či je táto stratégia liečba môže zlepšiť prežitie u pacientov s pokročilou rakovinou žalúdka. Výhodné liečebná stratégia onkológov 'je predpísať dostatočné chemoterapiu vracajúce až do progresie alebo neznášanlivosti. Avšak, je to náročné, aby aj naďalej kombinovaná chemoterapia s dobrú toleranciu v klinickej praxi. Okrem toho, u pacientov s karcinómom žalúdka, ktoré sú diagnostikované v pokročilom štádiu majú všeobecne zlom stave [5]. V štúdii Toga, trastuzumab bol navrhnutý tak, aby byť podávaný až do PD maximalizovať klinický prínos, bez toho by malo negatívny vplyv na kvalitu života [1]. Na základe publikovaných predbežných výsledkov štúdie fázy II, ktorá ukázala sľubné účinnosti pre prvý línie paklitaxelu kapecitabínom pri karcinóme žalúdka [20], a vzhľadom k bežnej orálne podanie kapecitabínu, sme optimalizovali režimu v tejto štúdii, aby aj naďalej trastuzumab kapecitabínom kým PD a preukázala výraznejšie zlepšenie PFS, než bolo pozorované v štúdii Toga. Znížili sme oxaliplatiny prieskum s obmedzenými stupeň 3-4 periférna neuropatia udalostí (4%) než hlásených Ryu et al. (11%). Preto je ďalší prieskum tohto liečebného modelu u pacientov s pokročilou rakovinou žalúdka stojí za to. Na základe klasickej štúdie [11], adjuvantnej chemoterapie s oxaliplatinou /kapecitabínom sa odporúča u pacientov s rakovinou fázy II-III žalúdka, ktorí podstúpili resekciu R0. Naše výsledky by mohli poskytnúť odôvodnenie pre ďalšie vyšetrovanie trastuzumabu s chemoterapiou ako adjuvantnej liečby u pacientov s rakovinou žalúdka HER2 pozitívne.
Záver
pridanie trastuzumabu k oxaliplatiny /kapecitabínu u pacientov s rakovinou žalúdka neliečených HER2-pozitívne dobre znášaný a výsledky preukázali povzbudzujúci účinok. Ďalšie štúdie vo veľkom meradle potrebné na určenie prínos pre prežitie
zoznam etických komisií
Táto štúdia bola schválená etickou komisiou Peking fakultnej nemocnice rakoviny .; etická komisia Zhongshan nemocnice; etická komisia z prvých Affiliated nemocnice Zhengzhou University; etická komisia General Hospital v Čínskej ľudovej oslobodeneckej armády; etická komisia Číny nemocnice West, 81 Nemocnica Ľudovej oslobodeneckej armády; etická komisia Nemocnice rakoviny Čínskej akadémie lekárskych vied; etická komisia z prvých Affiliated nemocnice Medical School of Zhejiang University; etická komisia Jilin zemskej nemocnice rakoviny; etická komisia Nemocnice Cancer Harbin lekárskej univerzity; etická komisia Hebei lekárskej univerzity štvrtej nemocnice; etická komisia Shanghai prvých ľudí nemocnice
Skratky
Cgogo :.
Chinese gastrointestinálne Oncology Group ABC Slovenského CI:
intervalu spoľahlivosti
CR:
úplnú odpoveď
CT:
počítačová tomografia
DOR:
trvania odpovede
DSISH:
dvojaký striebra in situ hybridizácia
ECOG:
Eastern Cooperative Oncology skupina
HER2:
pre ľudský epidermálny rastový faktor receptor 2
IHC:
imunohistochemická
ITT:
intent-to-treat
LVEF:
LVEF
MRI:
magnetic resonance imaging
ORR:
objektívna miera odpovede
OS:
celkové prežívanie
PD:
progresívne ochorenie
PFS:
prežitie bez progresie
PR:
čiastočná odpoveď
q3w:
každé tri týždne
riečisku:
reakcie hodnotiacich kritérií u solídnych nádorov
SD:
stabilizácia ochorenia
deklarácia
Poďakovanie
sme si vedomí, Shanghai Roche Pharmaceuticals Limited za poskytnutie HERCEPTINU® /Xeloda® a Sanofi za poskytnutie eloxatin ® pre túto štúdiu bez ďalších nákladov. Ďakujeme profesora Weig Sheng zo Šanghaja Cancer Center, Fudan University za poskytnutie patologické analýzy pre túto štúdiu. Ďakujeme tiež Rundo medzinárodný farmaceutický výskum & Development Co. Ltd pre zber dát, štúdie monitorom a štatistické analýzy. Ďakujeme Abigal Millera z Hlaváč Business Consulting Shanghai Ltd, ktorý poskytol korektúry a anglickej jazykovej služby editácia menom Shanghai Roche Pharmaceuticals Ltd.
Táto práca bola podporená Národnej prírodnej Science Foundation Číny (No. 81172110), Národné high-tech program výskumu a vývoja (č 2006AA 02A 402-B02, 2012AA 02A 504) a Peking Mestská Science & Technologický program. Komisia (č Z11110706730000)
Otvoriť AccessThis článok je distribuovaný pod podmienkami 4.0 Medzinárodná licencie Creative Commons (http: //. Creative Commons org /licencie /od /4. 0 /), ktorý umožňuje neobmedzené použitie, distribúciu a reprodukciu v nejakom médiu, za predpokladu, dáte patričné uznanie pôvodného autora (ov) a zdrojom, poskytnúť odkaz na licenciu Creative Commons, a uviesť, či boli vykonané zmeny. Venovanie vzdanie Creative Commons Public Domain (http: //. Creative Commons org /public domain /nula /1 0 /) sa týka údajov, ktoré boli k dispozícii v tomto článku, ak nie je uvedené inak
Konkurenčné. záujmy
autori vyhlasujú, že nemajú žiadne protichodné záujmy. príspevky
autorov
Tento rukopis bol uverejnený v mene všetkých členov skupiny Cgogo.
 Matematický model odhaľuje riziko infekcie SARS-CoV-2 po transplantácii fekálnej mikrobioty
Matematický model odhaľuje riziko infekcie SARS-CoV-2 po transplantácii fekálnej mikrobioty
 Dezinfekčné prostriedky pre domácnosť by mohli prispieť k riziku obezity u detí
Dezinfekčné prostriedky pre domácnosť by mohli prispieť k riziku obezity u detí
 Alkohol poškodzuje mikrobiómy v ústach
Alkohol poškodzuje mikrobiómy v ústach
 Vidiecka a mestská mikrobiota sa líši od mladého veku,
Vidiecka a mestská mikrobiota sa líši od mladého veku,
 Orálny sex môže spôsobiť bakteriálnu vaginózu
Orálny sex môže spôsobiť bakteriálnu vaginózu
 Prečo by ste mali do stravy zaradiť prírodné zdroje vlákniny
Prečo by ste mali do stravy zaradiť prírodné zdroje vlákniny
 COVID-19:Ako choroba vyzerá
S pribúdajúcimi informáciami o chorobe COVID-19 získavanými z prvej ruky, vytvára sa presnejší obraz o klinických vlastnostiach. Ako sa prejavuje COVID-19 Ako to teda začína? Štátne ministerstvá z
COVID-19:Ako choroba vyzerá
S pribúdajúcimi informáciami o chorobe COVID-19 získavanými z prvej ruky, vytvára sa presnejší obraz o klinických vlastnostiach. Ako sa prejavuje COVID-19 Ako to teda začína? Štátne ministerstvá z
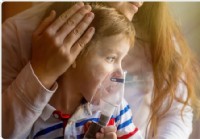 Čistiace prostriedky môžu zvýšiť riziko detskej astmy
Podľa novej štúdie vedcov z Fakulty zdravotníckych vied (SFU) Univerzity Simona Frasera, vystavenie čistiacim prostriedkom pre domácnosť ako dojčatám môže zvýšiť riziko detskej astmy u detí vo veku do
Čistiace prostriedky môžu zvýšiť riziko detskej astmy
Podľa novej štúdie vedcov z Fakulty zdravotníckych vied (SFU) Univerzity Simona Frasera, vystavenie čistiacim prostriedkom pre domácnosť ako dojčatám môže zvýšiť riziko detskej astmy u detí vo veku do
 Choď dopredu,
Jedzte kameru - kapsulová endoskopia Kedykoľvek sa chytí veľký veľký biely žralok a predpokladá sa, že stál za útokom, žalúdok ryby sa rozreže. Všetky druhy vecí zvyčajne vychádzajú zo žalúdka, vráta
Choď dopredu,
Jedzte kameru - kapsulová endoskopia Kedykoľvek sa chytí veľký veľký biely žralok a predpokladá sa, že stál za útokom, žalúdok ryby sa rozreže. Všetky druhy vecí zvyčajne vychádzajú zo žalúdka, vráta