 Женщина чувствует слабость и одышку.
Женщина чувствует слабость и одышку. 
Трудно сказать, как долго вы можете прожить с 5-й стадией заболевания почек, потому что это зависит от таких факторов, как:
 3D-иллюстрация, на которой показаны почки и их расположение.
3D-иллюстрация, на которой показаны почки и их расположение. Почки играют ключевую роль в функционировании организма, не только фильтруя кровь и избавляясь от отходов, но и балансируя уровни электролитов в организме, контролируя кровяное давление и стимулируя выработку эритроцитов.
Почки расположены в брюшной полости по направлению к спине, обычно по одной с каждой стороны позвоночника. Они получают кровоснабжение через почечные артерии непосредственно из аорты и отправляют кровь обратно к сердцу через почечные вены в полую вену. (Термин «ренальный» происходит от латинского названия почки.)
Когда кровь течет к почкам, датчики в специализированных почечных клетках регулируют, сколько воды выводится с мочой, а также какая концентрация электролитов. Например, если человек обезвожен в результате физических упражнений или болезни, почки будут удерживать как можно больше воды, и моча станет очень концентрированной. Когда в организме присутствует достаточное количество воды, моча становится более разбавленной и становится прозрачной. Эта система контролируется ренином, гормоном, вырабатываемым в почках, который является частью систем регуляции жидкости и кровяного давления в организме.
Почки также являются источником эритропоэтина в организме, гормона, стимулирующего костный мозг к выработке эритроцитов. Специальные клетки в почках контролируют концентрацию кислорода в крови. Если уровень кислорода падает, уровень эритропоэтина повышается, и организм начинает производить больше эритроцитов.
Моча, вырабатываемая каждой почкой, проходит через мочеточник, трубку, соединяющую почку с мочевым пузырем. Моча хранится в мочевом пузыре, и когда происходит мочеиспускание, мочевой пузырь опорожняет мочу через трубку, называемую уретрой.
 13 симптомов почечной недостаточности могут перерасти в опасные для жизни состояния.
13 симптомов почечной недостаточности могут перерасти в опасные для жизни состояния. Вначале почечная недостаточность может протекать бессимптомно (бессимптомно). По мере снижения функции почек симптомы связаны с неспособностью регулировать водно-электролитный баланс, выводить из организма продукты жизнедеятельности и стимулировать выработку эритроцитов.
Следующие симптомы почечной недостаточности, если их не распознать или не лечить, могут перерасти в опасные для жизни состояния.
 Список причин почечной недостаточности часто классифицируется в зависимости от того, где произошло повреждение.
Список причин почечной недостаточности часто классифицируется в зависимости от того, где произошло повреждение. Почечная недостаточность может возникнуть в результате острой ситуации, которая повреждает почки, или из-за хронических заболеваний, которые постепенно приводят к тому, что почки перестают функционировать.
При острой почечной недостаточности функция почек утрачивается быстро и может возникать в результате различных повреждений организма. Поскольку у большинства людей две почки, обе почки должны быть повреждены, чтобы наступила полная почечная недостаточность. К счастью, если только одна почка отказала или заболела, ее можно удалить, а оставшаяся почка может продолжать нормально функционировать. Если почки обоих пациентов повреждены или больны, может быть пересажена донорская почка(и).
Список причин почечной недостаточности часто классифицируется в зависимости от того, где произошла травма.
Пренальные причины (до=до + почки=почки) причины связаны со снижением кровоснабжения почек. Примеры преренальных причин почечной недостаточности являются:
 Медицинское изображение мужского тела, на котором видны почки, пораженные инфекцией.
Медицинское изображение мужского тела, на котором видны почки, пораженные инфекцией. Почечные причины почечной недостаточности (повреждение непосредственно самой почки) включают:
Сепсис: Иммунная система организма перегружена инфекцией и вызывает воспаление и отключение почек. Обычно этого не происходит при простых инфекциях мочевыводящих путей.
Лекарства: Некоторые лекарства токсичны для почек, в том числе:
Рабдомиолиз: При рабдомиолизе в организме происходит значительный распад мышц, и поврежденные мышечные волокна закупоривают фильтрующую систему почек. Массивное повреждение мышц может произойти из-за травмы, раздавливания и ожога. Некоторые лекарства, используемые для лечения высокого уровня холестерина, могут вызывать рабдомиолиз.
Множественная миелома
Острый гломерулонефрит или воспаление клубочков, фильтрационной системы почек. Воспаление может быть вызвано многими заболеваниями, в том числе:
Гемолитико-уремический синдром: Это состояние возникает в результате аномального разрушения эритроцитов. Чаще всего это происходит у детей после некоторых инфекций, но также может быть вызвано приемом лекарств, беременностью или может возникнуть по неизвестным причинам.
Постренальные причины почечной недостаточности (пост =после + почечный =почка) обусловлены факторами, влияющими на отток мочи:
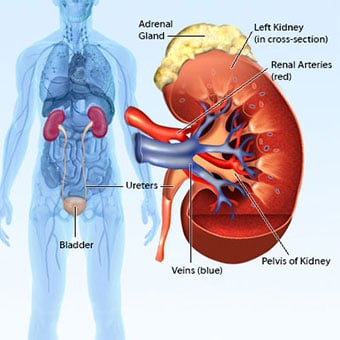 Поперечное сечение почки человека с выносками.
Поперечное сечение почки человека с выносками. Хроническая почечная недостаточность развивается в течение месяцев и лет. Наиболее частые причины хронической почечной недостаточности связаны с
Менее распространенные причины хронической почечной недостаточности включают:
 Боль часто является следствием основного хронического заболевания, приведшего к почечной недостаточности, например, у людей с плохо контролируемой Диабет может развить боль при диабетической невропатии.
Боль часто является следствием основного хронического заболевания, приведшего к почечной недостаточности, например, у людей с плохо контролируемой Диабет может развить боль при диабетической невропатии. Почечная недостаточность сама по себе не вызывает боли. Однако последствия почечной недостаточности могут вызывать боль и дискомфорт в разных частях тела.
Нормально функционирующие почки фильтруют амилоид (белок) из кровотока. При почечной недостаточности амилоидные белки в крови поднимаются и могут разделяться и слипаться, образуя амилоидные отложения в различных тканях и органах, включая суставы и сухожилия. Это может привести к симптомам:
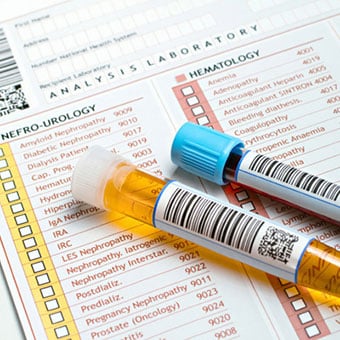 Диагноз почечной недостаточности может быть подтвержден анализами крови, такими как азот мочевины, креатинин и СКФ.
Диагноз почечной недостаточности может быть подтвержден анализами крови, такими как азот мочевины, креатинин и СКФ. Часто пациент наблюдается по поводу другого заболевания, и диагноз почечной недостаточности является следствием болезни или травмы пациента. У пациентов с хроническим заболеванием почек из-за диабета, высокого кровяного давления или другого связанного с этим заболевания его или ее медицинская бригада, скорее всего, контролирует функцию почек в рамках своего обычного плана долгосрочного медицинского обслуживания.
Диагноз почечной недостаточности может быть подтвержден анализами крови, такими как азот мочевины, креатинин и СКФ; которые измеряют накопление отходов жизнедеятельности в крови.
Могут быть назначены анализы мочи для измерения количества белка, обнаружения аномальных клеток или измерения концентрации электролитов.
Другие тесты используются для диагностики типа почечной недостаточности, например:
 При наличии почечной недостаточности цель состоит в том, чтобы предотвратить дальнейшее ухудшение функции почек.
При наличии почечной недостаточности цель состоит в том, чтобы предотвратить дальнейшее ухудшение функции почек. Профилактика всегда является целью почечной недостаточности. Хронические заболевания, такие как гипертония (высокое кровяное давление) и диабет, разрушительны из-за повреждения, которое они могут нанести почкам и другим органам. Пожизненное усердие важно для поддержания уровня сахара в крови и артериального давления в нормальных пределах. Конкретные методы лечения зависят от основного заболевания.
При наличии почечной недостаточности цель состоит в том, чтобы предотвратить дальнейшее ухудшение почечной функции. Если их игнорировать, почки будут прогрессировать до полного отказа, но если основные заболевания лечить и лечить агрессивно, функцию почек можно сохранить, хотя и не всегда улучшить.
 Врач-диетолог обсуждает варианты питания с пожилым пациентом с заболеваниями почек.
Врач-диетолог обсуждает варианты питания с пожилым пациентом с заболеваниями почек. Диета является важным фактором для людей с нарушением функции почек. Консультация с диетологом может помочь понять, какие продукты могут быть подходящими, а какие нет.
В этом состоянии нарушенной функции почек почки не могут легко удалить из крови избыток воды, соли или калия, поэтому продукты с высоким содержанием заменителей соли калия, возможно, необходимо употреблять в ограниченных количествах. Примеры продуктов, богатых калием, включают:
Фосфор — это забытое химическое вещество, связанное с метаболизмом кальция, и его уровень в организме может быть повышен при почечной недостаточности. Слишком много фосфора может вымывать кальций из костей и вызывать остеопороз и переломы. Примеры продуктов и напитков с высоким содержанием фосфора:
 Пожилой мужчина принимает лекарства для почек.
Пожилой мужчина принимает лекарства для почек. Различные классы лекарств могут использоваться для контроля некоторых проблем, связанных с почечной недостаточностью, в том числе:
Когда почки полностью отказывают, варианты лечения ограничиваются диализом или заменой почки трансплантацией.
 Когда почки полностью отказывают, варианты лечения ограничиваются диализом или заменой почки трансплантацией.
Когда почки полностью отказывают, варианты лечения ограничиваются диализом или заменой почки трансплантацией. Диализ очищает организм от отходов организма с помощью систем фильтрации. Существует два типа диализа:1) гемодиализ и 2) перитонеальный диализ.
Гемодиализ использует машинный фильтр, называемый диализатором или искусственной почкой, для удаления избытка воды и соли, для балансировки других электролитов в организме и для удаления продуктов метаболизма. Кровь удаляется из организма и поступает по трубкам в аппарат, где она проходит рядом с фильтрующей мембраной. По другую сторону мембраны протекает специальный химический раствор (диализат). Диализат предназначен для удаления примесей из крови через фильтрующую мембрану. Кровь и диализат никогда не соприкасаются в аппарате искусственной почки.
Для этого типа диализа доступ к кровеносным сосудам должен быть создан хирургическим путем, чтобы большое количество крови могло попасть в аппарат и обратно в тело. Хирурги могут построить фистулу, соединение между крупной артерией и веной в теле, обычно на руке, что позволяет большому количеству крови течь в вену. Это приводит к набуханию или расширению вены, а ее стенки становятся толще, так что она может переносить повторные уколы иглой для прикрепления трубки от тела к машине. Поскольку для того, чтобы фистула созрела настолько, чтобы ее можно было использовать, требуется много недель или месяцев, требуется тщательное планирование, если в качестве варианта рассматривается гемодиализ.
Если почечная недостаточность возникает остро и нет времени на формирование фистулы, в крупные кровеносные сосуды руки, ноги или грудной клетки могут быть введены специальные катетеры. Эти катетеры могут оставаться на месте в течение нескольких недель. При некоторых заболеваниях потребность в диализе будет временной, но если ожидается, что диализ будет продолжаться в течение длительного периода времени, эти катетеры действуют как мост до тех пор, пока фистула не будет запланирована, размещена и созреет.
Процедуры диализа обычно проводятся три раза в неделю и длятся несколько часов. Чаще всего пациенты едут в амбулаторный центр для диализа, но для некоторых становится возможным диализ на дому.
Амбулаторный диализ доступен на некоторых круизных лайнерах. Они оснащены аппаратами для диализа, а обученные медицинские работники готовы оказать помощь людям с почечной недостаточностью во время путешествий.
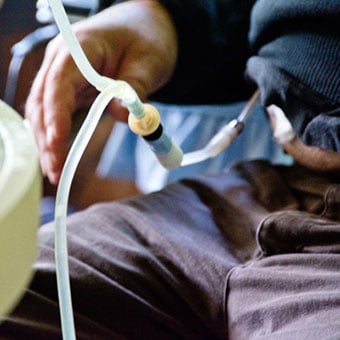 Трубка для перитонеального диализа присоединена к абдоминальному соединению пациента мужского пола.
Трубка для перитонеального диализа присоединена к абдоминальному соединению пациента мужского пола. При перитонеальном диализе слизистая оболочка брюшной полости используется в качестве диализного фильтра для избавления организма от отходов и балансировки уровня электролитов. Катетер вводится хирургом в брюшную полость через брюшную стенку, и ожидается, что он останется на месте в течение длительного времени. Затем диализирующий раствор вводят через катетер и оставляют в брюшной полости на несколько часов, после чего сливают. За это время продукты жизнедеятельности выделяются из крови, протекающей через слизистую оболочку живота (брюшину), и прикрепляются к жидкости, введенной катетером. Часто пациенты закапывают диализирующий раствор перед сном и сливают его утром.
Существуют преимущества и осложнения для каждого типа диализа. Не каждый пациент может выбрать, какой тип он предпочел бы. Решение о лечении зависит от болезни пациента и его прошлой истории болезни, а также от других вопросов. Обычно нефролог (специалист по почкам) долго обсуждает с пациентом и его семьей, чтобы решить, какой из доступных вариантов будет лучшим.
Диализ спасает жизнь. Без него пациенты, чьи почки больше не функционируют, умерли бы относительно быстро из-за нарушений электролитного баланса и накопления токсинов в кровотоке. Пациенты могут жить много лет на диализе, но причиной смерти часто являются другие основные и сопутствующие заболевания.
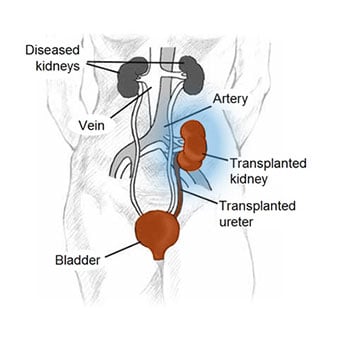 Иллюстрация пересадки почки.
Иллюстрация пересадки почки. Если почечная недостаточность возникает и необратима, трансплантация почки является альтернативой диализу. Если пациент является подходящим кандидатом, медицинский работник и нефролог свяжутся с центром трансплантации органов, чтобы организовать оценку, чтобы определить, подходит ли пациент для этого лечения. Если да, то начинается поиск донора. Иногда члены семьи имеют совместимые типы тканей и при желании могут стать донорами почки. В противном случае пациент будет помещен в список органов для трансплантации, который ведется Объединенной сетью обмена органами.
Не все больницы могут проводить трансплантацию почки. Пациенту, возможно, придется путешествовать, чтобы пройти операцию. Самые успешные программы — это те, которые ежегодно проводят много трансплантаций.
Несмотря на то, что трансплантация почки стала обычным делом, она по-прежнему сопряжена с некоторыми рисками. Пациенту необходимо будет принимать лекарства против отторжения, которые снижают способность иммунной системы бороться с инфекцией. Организм может попытаться отторгнуть почку, или пересаженная почка может не работать. Как и при любой операции, существует риск кровотечения и инфицирования.
Трансплантация почки может обеспечить лучшее качество жизни, чем диализ. Через год 95% пересаженных почек все еще функционируют, а через пять лет этот показатель составляет 80%. Похоже, что чем дольше пациент находится на диализе, тем короче жизнь пересаженной почки.
Если трансплантированная почка отказывает, альтернативой является другая пересадка почки или возврат к диализу.
 Профилактика — лучший способ сохранить функцию почек, а контроль высокого кровяного давления и диабета на протяжении всей жизни может снизить возможность прогрессирующего поражения почек.
Профилактика — лучший способ сохранить функцию почек, а контроль высокого кровяного давления и диабета на протяжении всей жизни может снизить возможность прогрессирующего поражения почек. Перспективы почечной недостаточности зависят от основного состояния, вызвавшего ее. Функция почек может вернуться к норме, особенно если она вызвана острой обструкцией и эта обструкция устранена. Другие причины снижения функции почек, приводящие к почечной недостаточности, связаны с основным заболеванием и проявляются медленно с течением времени.
Prevention is the best chance to maintain kidney function, and controlling high blood pressure and diabetes over a lifetime can decrease the potential for progressive kidney damage. Chronic kidney failure may be managed to help monitor electrolyte and waste product levels in the bloodstream. Major abnormalities can be life-threatening, and treatment options may be limited to dialysis or transplant.
 Какова ожидаемая продолжительность жизни человека с болезнью Крона?
Какова ожидаемая продолжительность жизни человека с болезнью Крона?
 Трансплантация фекалий лечит серьезные рецидивирующие кишечные инфекции
Трансплантация фекалий лечит серьезные рецидивирующие кишечные инфекции
 Наконец-то… надежное место для поиска квалифицированных специалистов по функциональной терапии
Наконец-то… надежное место для поиска квалифицированных специалистов по функциональной терапии
 Эй, могу я вам позвонить?
Эй, могу я вам позвонить?
 Изжога:продукты, которые следует есть, и продукты, которых следует избегать
Изжога:продукты, которые следует есть, и продукты, которых следует избегать
 Пища избирательно влияет на кишечные микробы - результаты исследования
Пища избирательно влияет на кишечные микробы - результаты исследования
 9 полезных свойств бутирата для организма и кишечника
Вашему кишечнику для здоровья нужен бутират, и он вырабатывается кишечным микробиомом. Вот что вам нужно знать об этом. Кишечные бактерии производят бутират, важную короткоцепочечную жирную кислоту,
9 полезных свойств бутирата для организма и кишечника
Вашему кишечнику для здоровья нужен бутират, и он вырабатывается кишечным микробиомом. Вот что вам нужно знать об этом. Кишечные бактерии производят бутират, важную короткоцепочечную жирную кислоту,
 Функциональные желудочно-кишечные расстройства
Функциональные желудочно-кишечные расстройства (ФГДС) — это расстройства пищеварительной системы, симптомы которых нельзя объяснить наличием структурных или тканевых аномалий. При ФГД отсутствуют иден
Функциональные желудочно-кишечные расстройства
Функциональные желудочно-кишечные расстройства (ФГДС) — это расстройства пищеварительной системы, симптомы которых нельзя объяснить наличием структурных или тканевых аномалий. При ФГД отсутствуют иден
 Карциноидный синдром (опухоль)
Определение карциноидной опухоли и факты Карциноидные опухоли могут быть злокачественными или доброкачественными и формируются преимущественно в легких и кишечнике. Клиническое течение этих видов р
Карциноидный синдром (опухоль)
Определение карциноидной опухоли и факты Карциноидные опухоли могут быть злокачественными или доброкачественными и формируются преимущественно в легких и кишечнике. Клиническое течение этих видов р