Факты о нейроэндокринных опухолях поджелудочной железы (НЭО или островковых клетках)*
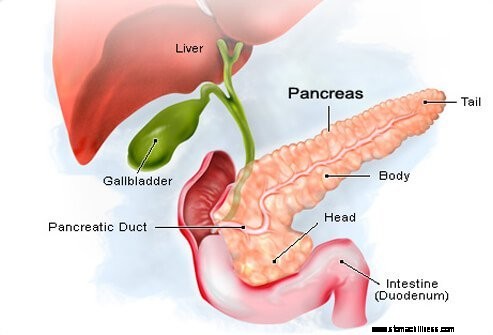
Нейроэндокринные опухоли поджелудочной железы формируются в гормонопродуцирующих клетках (островковых клетках) поджелудочной железы.
* Факты о нейроэндокринной опухоли поджелудочной железы, медицинский автор:Чарльз П. Дэвис, доктор медицины, доктор философии
- Нейроэндокринные опухоли поджелудочной железы — это раковые клетки, развившиеся из клеток, вырабатывающих гормоны (островковые клетки), в поджелудочной железе.
- НЭО поджелудочной железы делятся на две основные категории:эндокринные и экзокринные. НЭО поджелудочной железы могут быть доброкачественными (нераковыми) или злокачественными (раковыми).
- НЭО поджелудочной железы могут быть функциональными (вырабатывать дополнительное количество гормонов) или нефункциональными (не вырабатывать дополнительное количество гормонов); однако большинство НЭО поджелудочной железы являются функциональными опухолями.
- Функциональные типы НЭО поджелудочной железы продуцируют различные виды гормонов (например, гастрин, инсулин и глюкагон); основными типами являются гастринома, инсулинома и глюкагонома, а также несколько других редких типов.
- Эксперты не знают точных причин нейроэндокринных опухолей поджелудочной железы, но предполагают, что определенную роль может играть генетика.
- К факторам риска относятся члены семьи с НЭО, такие как множественные типы эндокринных новообразований (МЭН1 и МЭН2) и/или нейрофиброматоз типа 1 (НФ-1).
- Признаки и симптомы нейроэндокринных опухолей поджелудочной железы значительно различаются. У некоторых пациентов симптомы отсутствуют, в то время как у других симптомы развиваются очень медленно; симптомы, которые действительно развиваются, обычно зависят от типа и объема гормона, вырабатываемого отдельным типом НЭО поджелудочной железы, но большинство симптомов типов НЭО поджелудочной железы включают диарею, расстройство желудка, комок в животе, желтуху и боль в животе и / или спине. .
- Врачи используют физикальное обследование и анамнез, а также лабораторные тесты и визуализацию для диагностики НЭО поджелудочной железы; некоторые из тестов, которые могут быть использованы, включают биохимический анализ крови, тест на хромогранин А, компьютерную томографию, МРТ, сцинтиграфию рецепторов соматостатина, ЭРХПГ (эндоскопическую ретроградную холангиопанкреатографию), ультразвук, ангиограмму, сканирование костей, лапаротомию (хирургический разрез в стенке живота). ) и биопсии. Другие тесты используются для определения конкретного типа НЭО поджелудочной железы (например, тесты на гастрин сыворотки натощак, инсулин, глюкагон, соматостатин и тесты на глюкозу).
- Варианты лечения и прогноз зависят от типа раковой клетки, ее расположения, распространения, наличия МЭН1, а также возраста и общего состояния здоровья пациента.
- Стадирование НЭО поджелудочной железы не особенно полезно, поскольку лечение зависит не от стадии, а от того, где обнаружен рак (одно или несколько мест в поджелудочной железе или если он распространяется на лимфатические узлы или другие части тела). ).
- Распространение и метастазирование НЭО поджелудочной железы может происходить через раковые клетки, перемещающиеся в тканях, через лимфатическую систему и/или через кровь.
- Рецидивирующие нейроэндокринные опухоли поджелудочной железы — это опухоли, которые рецидивировали после лечения и могут вернуться в поджелудочную железу или в одну из других частей тела.
- Приведены шесть типов стандартного лечения:хирургическое вмешательство, химиотерапия, гормональная терапия, окклюзия печеночной артерии или химиоэмболизация, таргетная терапия и поддерживающая терапия.
- Некоторым пациентам может быть полезно участие в клинических испытаниях, в которых тестируются новые виды лечения НЭО поджелудочной железы.
- Лечение специфических НЭО поджелудочной железы и рецидивирующих НЭО поджелудочной железы (например, гастриномы, инсулиномы, глюкагономы и других) подробно описано в отношении сложных протоколов лечения, которые могут включать комбинации хирургического и медикаментозного лечения.
Типы рака поджелудочной железы
Рак, который развивается в поджелудочной железе, делится на две основные категории:(1) рак эндокринной части поджелудочной железы (часть, которая вырабатывает инсулин и другие гормоны) называется раком «островковых клеток» или «нейроэндокринным раком поджелудочной железы» и (2) раком экзокринной железы. поджелудочная железа (часть, которая вырабатывает ферменты). Рак островковых клеток встречается редко и обычно растет медленно по сравнению с экзокринным раком поджелудочной железы. Опухоли островковых клеток часто выделяют гормоны в кровоток и дополнительно характеризуются гормонами, которые они продуцируют (инсулин, глюкагон, гастрин и другие гормоны). Рак экзокринной части поджелудочной железы развивается из клеток, выстилающих систему протоков, доставляющих ферменты в тонкую кишку, и обычно называется аденокарциномой поджелудочной железы. Аденокарцинома поджелудочной железы составляет большую часть всех видов рака протоков поджелудочной железы и является основным предметом этого обзора.
Узнайте больше о различных типах рака поджелудочной железы »
Что такое нейроэндокринные опухоли поджелудочной железы (НЭО)?
Нейроэндокринные опухоли поджелудочной железы формируются в гормонопродуцирующих клетках (островковых клетках) поджелудочной железы. Поджелудочная железа представляет собой железу длиной около 6 дюймов, имеющую форму тонкой груши, лежащей на боку. Более широкий конец поджелудочной железы называется головкой, средний отдел – телом, а узкий конец – хвостом. Поджелудочная железа расположена позади желудка и впереди позвоночника.
В поджелудочной железе есть два типа клеток:
- Эндокринные клетки поджелудочной железы вырабатывают несколько видов гормонов (химические вещества, которые контролируют действия определенных клеток или органов в организме), такие как инсулин для контроля уровня сахара в крови. Они группируются во множество небольших групп (островков) по всей поджелудочной железе. Эндокринные клетки поджелудочной железы также называют островковыми клетками или островками Лангерганса. Опухоли, образующиеся в островковых клетках, называются опухолями островковых клеток, эндокринными опухолями поджелудочной железы или нейроэндокринными опухолями поджелудочной железы (НЭО поджелудочной железы).
- Экзокринные клетки поджелудочной железы вырабатывают ферменты, которые выделяются в тонкий кишечник, чтобы помочь организму переваривать пищу. Большая часть поджелудочной железы состоит из протоков с небольшими мешочками на концах протоков, выстланных экзокринными клетками.
Нейроэндокринные опухоли поджелудочной железы (НЭО) могут быть доброкачественными (не рак) или злокачественными (рак). Когда НЭО поджелудочной железы являются злокачественными, они называются эндокринным раком поджелудочной железы или карциномой островковых клеток.
НЭО поджелудочной железы встречаются гораздо реже, чем экзокринные опухоли поджелудочной железы, и имеют лучший прогноз.
НЭО поджелудочной железы могут вызывать или не вызывать признаки или симптомы.
Сети поджелудочной железы могут быть функциональными или нефункциональными:
- Функциональные опухоли производят дополнительное количество гормонов, таких как гастрин, инсулин и глюкагон, которые вызывают признаки и симптомы.
- Нефункциональные опухоли не вырабатывают дополнительное количество гормонов. Признаки и симптомы вызваны опухолью по мере ее распространения и роста. Большинство нефункциональных опухолей являются злокачественными (рак).
Большинство НЭО поджелудочной железы являются функциональными опухолями.
Какие существуют типы нейроэндокринных опухолей поджелудочной железы?
Существуют различные виды функциональных сетей поджелудочной железы. Сети поджелудочной железы вырабатывают различные виды гормонов, такие как гастрин, инсулин и глюкагон. Функциональные НЭО поджелудочной железы включают следующее:
- Гастринома :опухоль, которая образуется в клетках, вырабатывающих гастрин. Гастрин — это гормон, который заставляет желудок выделять кислоту, помогающую переваривать пищу. Как гастрин, так и желудочная кислота увеличиваются при гастриномах. Когда повышенная кислотность желудка, язва желудка и диарея вызваны опухолью, вырабатывающей гастрин, это называется синдромом Золлингера-Эллисона. Гастринома обычно формируется в головке поджелудочной железы, а иногда и в тонкой кишке. Большинство гастрином являются злокачественными (рак).
- Инсулинома :опухоль, которая образуется в клетках, вырабатывающих инсулин. Инсулин – это гормон, который контролирует количество глюкозы (сахара) в крови. Он перемещает глюкозу в клетки, где она может использоваться организмом для получения энергии. Инсулиномы обычно представляют собой медленно растущие опухоли, которые редко распространяются. Инсулинома формируется в головке, теле или хвосте поджелудочной железы. Инсулиномы обычно доброкачественные (не раковые).
- Глюкагонома :опухоль, которая образуется в клетках, вырабатывающих глюкагон. Глюкагон – это гормон, который увеличивает количество глюкозы в крови. Он заставляет печень расщеплять гликоген. Слишком много глюкагона вызывает гипергликемию (высокий уровень сахара в крови). Глюкагонома обычно образуется в хвосте поджелудочной железы. Большинство глюкагоном являются злокачественными (рак).
- Другие типы опухолей :существуют другие редкие типы функциональных сетей поджелудочной железы, которые вырабатывают гормоны, в том числе гормоны, контролирующие баланс сахара, соли и воды в организме. Эти опухоли включают:
- Випомы, которые вырабатывают вазоактивный кишечный пептид. Випома также может называться синдромом Вернера-Моррисона.
- Соматостатиномы, вырабатывающие соматостатин.
Эти другие типы опухолей сгруппированы вместе, потому что они лечатся примерно одинаково.
Каковы факторы риска нейроэндокринных опухолей поджелудочной железы?
Наличие определенных синдромов может увеличить риск НЭО поджелудочной железы. Все, что увеличивает риск заболевания, называется фактором риска. Наличие фактора риска не означает, что вы заболеете раком; отсутствие факторов риска не означает, что вы не заболеете раком. Поговорите со своим врачом, если считаете, что можете подвергаться риску.
Синдром множественной эндокринной неоплазии 1 типа (МЭН1) является фактором риска НЭО поджелудочной железы.
Что такое признаки и симптомы нейроэндокринных опухолей поджелудочной железы?
Различные типы НЭО поджелудочной железы имеют разные признаки и симптомы. Признаки или симптомы могут быть вызваны ростом опухоли и/или гормонами, вырабатываемыми опухолью, или другими состояниями. Некоторые опухоли могут не вызывать признаков или симптомов. Обратитесь к врачу, если у вас есть какие-либо из этих проблем.
Признаки и симптомы нефункциональной НЭО поджелудочной железы
Нефункциональная НЭО поджелудочной железы может расти в течение длительного времени, не вызывая признаков или симптомов. Он может увеличиться или распространиться на другие части тела, прежде чем появятся признаки или симптомы, такие как:
- Диарея.
- Расстройство желудка.
- Припухлость в животе.
- Боль в животе или спине.
- Пожелтение кожи и белков глаз.
Признаки и симптомы функциональной НЭО поджелудочной железы
Признаки и симптомы функциональной НЭО поджелудочной железы зависят от типа вырабатываемого гормона.
Избыток гастрина может вызвать:
- Язвы желудка, которые повторяются.
- Боль в животе, которая может распространяться на спину. Боль может приходить и уходить, а также может исчезнуть после приема антацида.
- Заброс содержимого желудка обратно в пищевод (гастроэзофагеальный рефлюкс).
- Диарея.
Избыток инсулина может вызвать:
- Низкий уровень сахара в крови. Это может вызвать помутнение зрения, головную боль и головокружение, усталость, слабость, дрожь, нервозность, раздражительность, потливость, спутанность сознания или чувство голода.
- Учащенное сердцебиение.
Слишком много глюкагона может вызвать:
- Кожная сыпь на лице, животе или ногах.
- Высокий уровень сахара в крови. Это может вызвать головные боли, частое мочеиспускание, сухость кожи и рта или чувство голода, жажды, усталости или слабости.
- Сгустки крови. Сгустки крови в легких могут вызывать одышку, кашель или боль в груди. Сгустки крови в руке или ноге могут вызвать боль, отек, повышение температуры или покраснение руки или ноги.
- Диарея.
- Потеря веса по неизвестной причине.
- Болезненный язык или язвочки в уголках рта.
Избыток вазоактивного кишечного пептида (ВИП) может вызвать:
- Очень большое количество водянистой диареи.
- Обезвоживание. Это может вызвать чувство жажды, выделение меньшего количества мочи, сухость кожи и рта, головные боли, головокружение или чувство усталости.
- Низкий уровень калия в крови. Это может вызвать мышечную слабость, боль или судороги, онемение и покалывание, частое мочеиспускание, учащенное сердцебиение, спутанность сознания или чувство жажды.
- Судороги или боль в животе.
- Потеря веса по неизвестной причине.
Избыток соматостатина может вызвать:
- Высокий уровень сахара в крови. Это может вызвать головные боли, частое мочеиспускание, сухость кожи и рта или чувство голода, жажды, усталости или слабости.
- Диарея.
- Стеаторея (жидкий стул с очень неприятным запахом).
- Желчные камни.
- Пожелтение кожи и белков глаз.
- Потеря веса по неизвестной причине.


Что такое истинная полицитемия?
Узнать больше о
Какие тесты используют врачи для диагностики нейроэндокринных опухолей поджелудочной железы?
Лабораторные тесты и визуализирующие тесты используются для обнаружения (нахождения) и диагностики НЭО поджелудочной железы. Можно использовать следующие тесты и процедуры:
- Физический осмотр и анамнез :осмотр тела для проверки общих признаков здоровья, включая проверку на наличие признаков заболевания, таких как шишки или что-либо еще, что кажется необычным. Также будет собрана история привычек пациента в отношении здоровья, прошлых заболеваний и лечения.
- Биохимический анализ крови :процедура, при которой образец крови проверяется для измерения количества определенных веществ, таких как глюкоза (сахар), выделяемых в кровь органами и тканями организма. Необычное (выше или ниже нормы) количество вещества может быть признаком заболевания.
- Тест на хромогранин А :тест, при котором образец крови проверяется для измерения количества хромогранина А в крови. Более высокое, чем обычно, количество хромогранина А и нормальное количество гормонов, таких как гастрин, инсулин и глюкагон, может быть признаком нефункциональной НЭО поджелудочной железы.
- КТ брюшной полости (КТ) :процедура, при которой делается серия подробных снимков живота, сделанных под разными углами. Снимки сделаны компьютером, подключенным к рентгеновскому аппарату. Краситель можно ввести в вену или проглотить, чтобы органы или ткани были видны более четко. Эта процедура также называется компьютерной томографией, компьютерной томографией или компьютерной аксиальной томографией.
- МРТ (магнитно-резонансная томография) :процедура, при которой используется магнит, радиоволны и компьютер для создания серии подробных изображений областей внутри тела. Эта процедура также называется ядерно-магнитно-резонансной томографией (ЯМРТ).
- Сцинтиграфия рецепторов соматостатина :тип радионуклидного сканирования, который можно использовать для обнаружения небольших сетей поджелудочной железы. Небольшое количество радиоактивного октреотида (гормона, который прикрепляется к опухолям) вводят в вену и разносят по крови. Радиоактивный октреотид прикрепляется к опухоли, и используется специальная камера, которая обнаруживает радиоактивность, чтобы показать, где опухоль находится в организме. Эта процедура также называется октреотидным сканированием и SRS.
- Эндоскопическое ультразвуковое исследование (ЭУЗИ) :процедура, при которой эндоскоп вводится в тело, как правило, через рот или прямую кишку. Эндоскоп представляет собой тонкий трубчатый инструмент с подсветкой и линзой для просмотра. Зонд на конце эндоскопа используется для отражения высокоэнергетических звуковых волн (ультразвука) от внутренних тканей или органов и создания эха. Эхо-сигналы формируют картину тканей тела, называемую сонограммой. Эта процедура также называется эндосонографией.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) :процедура, используемая для рентгенологического исследования протоков (трубочек), по которым желчь поступает из печени в желчный пузырь и из желчного пузыря в тонкую кишку. Иногда рак поджелудочной железы вызывает сужение этих протоков и блокировку или замедление оттока желчи, вызывая желтуху. Эндоскоп проводят через рот, пищевод и желудок в первый отдел тонкой кишки. Эндоскоп представляет собой тонкий трубчатый инструмент с подсветкой и линзой для просмотра. Катетер (трубка меньшего размера) затем вводится через эндоскоп в протоки поджелудочной железы. Через катетер в протоки вводят краситель и делают рентген. Если протоки заблокированы опухолью, в проток может быть вставлена тонкая трубка, чтобы разблокировать его. Эту трубку (или стент) можно оставить на месте, чтобы проток оставался открытым. Образцы тканей также могут быть взяты и проверены под микроскопом на наличие признаков рака.
- Ангиограмма :процедура для изучения кровеносных сосудов и кровотока. В кровеносный сосуд вводят контрастный краситель. Когда контрастный краситель проходит через кровеносный сосуд, делают рентгеновские снимки, чтобы увидеть, нет ли закупорки.
- Лапаротомия :Хирургическая процедура, при которой делается надрез (разрез) в стенке живота, чтобы проверить внутреннюю часть живота на наличие признаков заболевания. Размер разреза зависит от причины проведения лапаротомии. Иногда органы удаляют или берут образцы тканей и проверяют под микроскопом на наличие признаков заболевания.
- Интраоперационное УЗИ :процедура, при которой используются высокоэнергетические звуковые волны (ультразвук) для создания изображений внутренних органов или тканей во время операции. Преобразователь, помещенный непосредственно на орган или ткань, используется для создания звуковых волн, которые создают эхо. Датчик получает эхо-сигналы и отправляет их на компьютер, который использует эхо-сигналы для создания изображений, называемых сонограммами.
- Биопсия :удаление клеток или тканей, чтобы патологоанатом мог рассмотреть их под микроскопом для выявления признаков рака. Существует несколько способов проведения биопсии НЭО поджелудочной железы. Клетки могут быть удалены с помощью тонкой или широкой иглы, введенной в поджелудочную железу во время рентгена или ультразвука. Ткань также может быть удалена во время лапароскопии (хирургический разрез в стенке брюшной полости).
- Сканирование костей :процедура проверки наличия в костях быстро делящихся клеток, таких как раковые клетки. Очень небольшое количество радиоактивного материала вводится в вену и попадает в кровь. Радиоактивный материал накапливается в костях, где распространились раковые клетки, и обнаруживается с помощью сканера.
Какие тесты оценивают конкретный тип нейроэндокринной опухоли поджелудочной железы?
Другие виды лабораторных тестов используются для проверки определенного типа сетей поджелудочной железы. Можно использовать следующие тесты и процедуры:
Гастринома
- Тест гастрина в сыворотке крови натощак :тест, при котором образец крови проверяется для измерения количества гастрина в крови. Этот тест проводится после того, как пациент ничего не ел и не пил в течение как минимум 8 часов. Заболевания, отличные от гастриномы, могут вызывать увеличение количества гастрина в крови.
- Испытание на базальную кислотность :тест для измерения количества кислоты, вырабатываемой желудком. Тест проводится после того, как пациент ничего не ел и не пил в течение не менее 8 часов. Трубка вводится через нос или горло в желудок. Содержимое желудка удаляют и через трубку отбирают четыре образца желудочной кислоты. Эти образцы используются для определения количества желудочной кислоты, образовавшейся во время теста, и уровня pH желудочного секрета.
- Тест стимуляции секретином :Если результат теста на базальную кислотность не соответствует норме, можно провести тест на стимуляцию секретином. Трубка перемещается в тонкую кишку, и образцы берутся из тонкой кишки после инъекции препарата, называемого секретином. Секретин заставляет тонкий кишечник вырабатывать кислоту. При гастриноме секретин вызывает увеличение выработки желудочной кислоты и уровня гастрина в крови.
- Сцинтиграфия рецепторов соматостатина :тип радионуклидного сканирования, который можно использовать для обнаружения небольших сетей поджелудочной железы. Небольшое количество радиоактивного октреотида (гормона, который прикрепляется к опухолям) вводят в вену и разносят по крови. Радиоактивный октреотид прикрепляется к опухоли, и используется специальная камера, которая обнаруживает радиоактивность, чтобы показать, где опухоль находится в организме. Эта процедура также называется октреотидным сканированием и SRS.
Инсулинома
- Тест глюкозы и инсулина в сыворотке крови натощак :тест, при котором образец крови проверяется для измерения количества глюкозы (сахара) и инсулина в крови. Тест проводится после того, как пациент ничего не ел и не пил в течение как минимум 24 часов.
Глюкагонома
- Тест глюкагона в сыворотке крови натощак :тест, при котором образец крови проверяется для измерения количества глюкагона в крови. Тест проводится после того, как пациент ничего не ел и не пил в течение как минимум 8 часов.
Другие типы опухолей
- ВИПома
- Тест VIP (вазоактивный кишечный пептид) в сыворотке :тест, при котором образец крови проверяется для измерения количества VIP.
- Биохимический анализ крови :Процедура, при которой образец крови проверяется для измерения количества определенных веществ, выделяемых в кровь органами и тканями организма. Необычное (выше или ниже нормы) количество вещества может быть признаком заболевания. В VIPoma количество калия ниже нормы.
- Анализ стула :Образец стула проверяется на более высокий, чем обычно, уровень натрия (соли) и калия.
- Соматостатинома
- Тест соматостатина в сыворотке крови натощак :тест, при котором образец крови проверяется для измерения количества соматостатина в крови. Тест проводится после того, как пациент ничего не ел и не пил в течение как минимум 8 часов.
- Сцинтиграфия рецепторов соматостатина :тип радионуклидного сканирования, который можно использовать для обнаружения небольших сетей поджелудочной железы. Небольшое количество радиоактивного октреотида (гормона, который прикрепляется к опухолям) вводят в вену и разносят по крови. Радиоактивный октреотид прикрепляется к опухоли, и используется специальная камера, которая обнаруживает радиоактивность, чтобы показать, где опухоль находится в организме. Эта процедура также называется октреотидным сканированием и SRS.
Подпишитесь на информационный бюллетень отчета о раке от MedicineNet
Нажимая "Отправить", я соглашаюсь с Условиями и положениями MedicineNet и Политикой конфиденциальности. Я также согласен получать электронные письма от MedicineNet и понимаю, что могу отказаться от подписки на MedicineNet в любое время.
Какие факторы влияют на варианты лечения и прогноз нейроэндокринных опухолей поджелудочной железы?
Определенные факторы влияют на прогноз (вероятность выздоровления) и варианты лечения. Панкреатические НЭО часто можно вылечить. Прогноз (вероятность выздоровления) и варианты лечения зависят от следующего:
- Тип раковой клетки.
- Где находится опухоль в поджелудочной железе.
- Распространилась ли опухоль более чем на одно место в поджелудочной железе или на другие части тела.
- Есть ли у пациента синдром MEN1.
- Возраст и общее состояние здоровья пациента.
- Независимо от того, был ли рак только что диагностирован или рецидивировал (повторите).
Как врачи определяют стадию нейроэндокринной опухоли поджелудочной железы?
План лечения рака зависит от того, где в поджелудочной железе обнаружена НЭО и распространилась ли она. Процесс, используемый для определения того, распространился ли рак в поджелудочную железу или в другие части тела, называется стадированием. Результаты тестов и процедур, используемых для диагностики нейроэндокринных опухолей поджелудочной железы (НЭО), также используются для выяснения того, распространился ли рак. Описание этих тестов и процедур см. в разделе «Общая информация».
Хотя существует стандартная система стадирования НЭО поджелудочной железы, она не используется для планирования лечения. Лечение НЭО поджелудочной железы основано на следующем:
- Обнаруживается ли рак в одном месте поджелудочной железы.
- Обнаруживается ли рак в нескольких местах поджелудочной железы.
- Распространился ли рак на лимфатические узлы рядом с поджелудочной железой или на другие части тела, такие как печень, легкие, брюшина или кости.
Как рак распространяется в организме?
Существует три пути распространения рака в организме. Рак может распространяться через ткани, лимфатическую систему и кровь:
- Ткань. Рак распространяется от того места, где он начался, и прорастает в близлежащие области.
- Лимфатическая система. Рак распространяется от того места, где он начался, попадая в лимфатическую систему. Рак перемещается по лимфатическим сосудам в другие части тела.
- Кровь. Рак распространяется оттуда, где он начался, попадая в кровь. Рак распространяется по кровеносным сосудам в другие части тела.
Что такое метастазы?
Рак может распространиться с того места, где он начался, на другие части тела. Когда рак распространяется на другую часть тела, это называется метастазированием. Раковые клетки отрываются от того места, где они возникли (первичная опухоль), и перемещаются по лимфатической системе или крови.
- Лимфатическая система. Рак попадает в лимфатическую систему, распространяется по лимфатическим сосудам и образует опухоль (метастатическую опухоль) в другой части тела.
- Кровь. Рак попадает в кровь, распространяется по кровеносным сосудам и образует опухоль (метастатическую опухоль) в другой части тела.
Метастатическая опухоль относится к тому же типу опухоли, что и первичная опухоль. Например, если нейроэндокринная опухоль поджелудочной железы распространяется на печень, опухолевые клетки в печени на самом деле являются нейроэндокринными опухолевыми клетками. Заболевание представляет собой метастатическую нейроэндокринную опухоль поджелудочной железы, а не рак печени.
Что такое рецидивирующие нейроэндокринные опухоли поджелудочной железы?
Рецидивирующие нейроэндокринные опухоли поджелудочной железы (НЭО) — это опухоли, которые рецидивируют (возвращаются) после лечения. Опухоли могут вернуться в поджелудочную железу или в другие части тела.
Каковы варианты лечения нейроэндокринных опухолей поджелудочной железы?
Существуют различные виды лечения пациентов с НЭО поджелудочной железы. Для пациентов с нейроэндокринными опухолями поджелудочной железы (НЭО) доступны различные виды лечения. Некоторые методы лечения являются стандартными (используемое в настоящее время лечение), а некоторые проходят клинические испытания. Клинические испытания лечения — это научное исследование, целью которого является улучшение существующих методов лечения или получение информации о новых методах лечения больных раком. Когда клинические испытания показывают, что новое лечение лучше стандартного, оно может стать стандартным. Пациенты могут подумать об участии в клиническом испытании. Некоторые клинические испытания открыты только для пациентов, которые еще не начали лечение.
Используется шесть типов стандартной обработки:
Хирургия
Может быть проведена операция по удалению опухоли. Может быть использован один из следующих типов хирургии:
- Энуклеация:операция по удалению только опухоли. Это может быть сделано, когда рак возникает в одном месте поджелудочной железы.
- Панкреатодуоденэктомия:хирургическая процедура, при которой удаляются головка поджелудочной железы, желчный пузырь, близлежащие лимфатические узлы и часть желудка, тонкая кишка и желчный проток. Поджелудочной железы остается достаточно, чтобы вырабатывать пищеварительные соки и инсулин. Какие органы удаляются во время этой процедуры, зависит от состояния пациента. Это также называется процедурой Уиппла.
- Дистальная панкреатэктомия:операция по удалению тела и хвоста поджелудочной железы. Селезенка также может быть удалена.
- Тотальная гастрэктомия:операция по удалению всего желудка.
- Ваготомия париетальных клеток:операция по перерезанию нерва, который заставляет клетки желудка вырабатывать кислоту.
- Резекция печени:операция по удалению части или всей печени.
- Радиочастотная абляция:использование специального зонда с крошечными электродами, которые убивают раковые клетки. Иногда зонд вводят непосредственно через кожу и требуется только местная анестезия. В других случаях зонд вводят через разрез в брюшной полости. Это делается в больнице под общим наркозом.
- Криохирургическая абляция:процедура, при которой ткань замораживается для уничтожения аномальных клеток. Обычно это делается специальным прибором, содержащим жидкий азот или жидкий углекислый газ. Инструмент можно использовать во время операции или лапароскопии или вводить через кожу. Эта процедура также называется криоабляцией.
Химиотерапия
Химиотерапия — это лечение рака, при котором используются лекарства, чтобы остановить рост раковых клеток, либо убивая клетки, либо останавливая их деление. Когда химиотерапия принимается внутрь или вводится в вену или мышцу, лекарства попадают в кровоток и могут достигать раковых клеток по всему телу (системная химиотерапия). Когда химиотерапия вводится непосредственно в спинномозговую жидкость, орган или полость тела, например, в брюшную полость, лекарства в основном воздействуют на раковые клетки в этих областях (регионарная химиотерапия). Комбинированная химиотерапия – это использование более чем одного противоопухолевого препарата. Способ проведения химиотерапии зависит от типа излечиваемого рака.
Гормональная терапия
Гормональная терапия — это лечение рака, которое удаляет гормоны или блокирует их действие и останавливает рост раковых клеток. Гормоны – это вещества, вырабатываемые железами в организме и циркулирующие в кровотоке. Некоторые гормоны могут вызывать рост определенных видов рака. Если тесты показывают, что в раковых клетках есть места, к которым могут прикрепляться гормоны (рецепторы), используются лекарства, хирургическое вмешательство или лучевая терапия, чтобы уменьшить выработку гормонов или заблокировать их действие.
Закупорка печеночной артерии или химиоэмболизация
При окклюзии печеночной артерии используются лекарственные препараты, мелкие частицы или другие агенты для блокирования или уменьшения притока крови к печени через печеночную артерию (крупный кровеносный сосуд, несущий кровь к печени). Это делается для уничтожения раковых клеток, растущих в печени. Опухоль не получает кислород и питательные вещества, необходимые для роста. Печень продолжает получать кровь из печеночной воротной вены, которая несет кровь из желудка и кишечника.
Химиотерапия, проводимая во время окклюзии печеночной артерии, называется химиоэмболизацией. Противораковый препарат вводят в печеночную артерию через катетер (тонкую трубку). Препарат смешивают с веществом, которое блокирует артерию и перекрывает приток крови к опухоли. Большая часть противоракового препарата задерживается рядом с опухолью, и лишь небольшое количество препарата достигает других частей тела.
Закупорка может быть временной или постоянной, в зависимости от вещества, используемого для блокировки артерии.
Целевая терапия
Таргетная терапия — это тип лечения, при котором используются лекарства или другие вещества для выявления и воздействия на определенные раковые клетки, не повреждая нормальные клетки. Некоторые виды таргетной терапии изучаются при лечении НЭО поджелудочной железы.
Поддерживающий уход
Поддерживающая терапия проводится для уменьшения проблем, вызванных болезнью или ее лечением. Поддерживающая терапия НЭО поджелудочной железы может включать лечение следующего:
- Язвы желудка можно лечить медикаментозной терапией, такой как:
- Лекарства-ингибиторы протонной помпы, такие как омепразол, лансопразол или пантопразол.
- Препараты, блокирующие действие гистамина, такие как циметидин, ранитидин или фамотидин.
- Препараты соматостатинового ряда, такие как октреотид.
- Диарею можно лечить с помощью:
- Внутривенные (IV) жидкости с электролитами, такими как калий или хлорид.
- Препараты соматостатинового ряда, такие как октреотид.
- Low blood sugar may be treated by having small, frequent meals or with drug therapy to maintain a normal blood sugar level.
- High blood sugar may be treated with drugs taken by mouth or insulin by injection.
Are there clinical trials for pancreatic neuroendocrine tumors?
New types of treatment are being tested in clinical trials. Information about clinical trials is available from the NCI website.
Patients may want to think about taking part in a clinical trial. For some patients, taking part in a clinical trial may be the best treatment choice. Clinical trials are part of the cancer research process. Clinical trials are done to find out if new cancer treatments are safe and effective or better than the standard treatment.
Many of today's standard treatments for cancer are based on earlier clinical trials. Patients who take part in a clinical trial may receive the standard treatment or be among the first to receive a new treatment.
Patients who take part in clinical trials also help improve the way cancer will be treated in the future. Even when clinical trials do not lead to effective new treatments, they often answer important questions and help move research forward.
Patients can enter clinical trials before, during, or after starting their cancer treatment. Some clinical trials only include patients who have not yet received treatment. Other trials test treatments for patients whose cancer has not gotten better. There are also clinical trials that test new ways to stop cancer from recurring (coming back) or reduce the side effects of cancer treatment.
Follow-up tests may be needed. Some of the tests that were done to diagnose the cancer or to find out the stage of the cancer may be repeated. Some tests will be repeated in order to see how well the treatment is working. Decisions about whether to continue, change, or stop treatment may be based on the results of these tests.
Some of the tests will continue to be done from time to time after treatment has ended. The results of these tests can show if your condition has changed or if the cancer has recurred (come back). These tests are sometimes called follow-up tests or check-ups.
What are treatments for pancreatic neuroendocrine tumors?
Gastrinoma
Treatment of gastrinoma may include supportive care and the following:
- For symptoms caused by too much stomach acid, treatment may be a drug that decreases the amount of acid made by the stomach.
- For a single tumor in the head of the pancreas:
- Surgery to remove the tumor.
- Surgery to cut the nerve that causes stomach cells to make acid and treatment with a drug that decreases stomach acid.
- Surgery to remove the whole stomach (rare).
- For a single tumor in the body or tail of the pancreas, treatment is usually surgery to remove the body or tail of the pancreas.
- For several tumors in the pancreas, treatment is usually surgery to remove the body or tail of the pancreas. If tumor remains after surgery, treatment may include either:
- Surgery to cut the nerve that causes stomach cells to make acid and treatment with a drug that decreases stomach acid; or
- Surgery to remove the whole stomach (rare).
- For one or more tumors in the duodenum (the part of the small intestine that connects to the stomach), treatment is usually pancreatoduodenectomy (surgery to remove the head of the pancreas, the gallbladder, nearby lymph nodes and part of the stomach, small intestine, and bile duct).
- If no tumor is found, treatment may include the following:
- Surgery to cut the nerve that causes stomach cells to make acid and treatment with a drug that decreases stomach acid.
- Surgery to remove the whole stomach (rare).
- If the cancer has spread to the liver, treatment may include:
- Surgery to remove part or all of the liver.
- Radiofrequency ablation or cryosurgical ablation.
- Chemoembolization.
- If cancer has spread to other parts of the body or does not get better with surgery or drugs to decrease stomach acid, treatment may include:
- Chemotherapy.
- Hormone therapy.
- If the cancer mostly affects the liver and the patient has severe symptoms from hormones or from the size of tumor, treatment may include:
- Hepatic arterial occlusion, with or without systemic chemotherapy.
- Chemoembolization, with or without systemic chemotherapy.
Insulinoma
Treatment of insulinoma may include the following:
- For one small tumor in the head or tail of the pancreas, treatment is usually surgery to remove the tumor.
- For one large tumor in the head of the pancreas that cannot be removed by surgery, treatment is usually pancreatoduodenectomy (surgery to remove the head of the pancreas, the gallbladder, nearby lymph nodes and part of the stomach, small intestine, and bile duct).
- For one large tumor in the body or tail of the pancreas, treatment is usually a distal pancreatectomy (surgery to remove the body and tail of the pancreas).
- For more than one tumor in the pancreas, treatment is usually surgery to remove any tumors in the head of the pancreas and the body and tail of the pancreas.
- For tumors that cannot be removed by surgery, treatment may include the following:
- Combination chemotherapy.
- Palliative drug therapy to decrease the amount of insulin made by the pancreas.
- Hormone therapy.
- Radiofrequency ablation or cryosurgical ablation.
- For cancer that has spread to lymph nodes or other parts of the body, treatment may include the following:
- Surgery to remove the cancer.
- Radiofrequency ablation or cryosurgical ablation, if the cancer cannot be removed by surgery.
- If the cancer mostly affects the liver and the patient has severe symptoms from hormones or from the size of tumor, treatment may include:
- Hepatic arterial occlusion, with or without systemic chemotherapy.
- Chemoembolization, with or without systemic chemotherapy.
Glucagonoma
Treatment may include the following:
- For one small tumor in the head or tail of the pancreas, treatment is usually surgery to remove the tumor.
- For one large tumor in the head of the pancreas that cannot be removed by surgery, treatment is usually pancreatoduodenectomy (surgery to remove the head of the pancreas, the gallbladder, nearby lymph nodes and part of the stomach, small intestine, and bile duct).
- For more than one tumor in the pancreas, treatment is usually surgery to remove the tumor or surgery to remove the body and tail of the pancreas.
- For tumors that cannot be removed by surgery, treatment may include the following:
- Combination chemotherapy.
- Hormone therapy.
- Radiofrequency ablation or cryosurgical ablation.
- For cancer that has spread to lymph nodes or other parts of the body, treatment may include the following:
- Surgery to remove the cancer.
- Radiofrequency ablation or cryosurgical ablation, if the cancer cannot be removed by surgery.
- If the cancer mostly affects the liver and the patient has severe symptoms from hormones or from the size of tumor, treatment may include:
- Hepatic arterial occlusion, with or without systemic chemotherapy.
- Chemoembolization, with or without systemic chemotherapy.
Other pancreatic neuroendocrine tumors (islet cell tumors)
For VIPoma, treatment may include the following:
- Fluids and hormone therapy to replace fluids and electrolytes that have been lost from the body.
- Surgery to remove the tumor and nearby lymph nodes.
- Surgery to remove as much of the tumor as possible when the tumor cannot be completely removed or has spread to distant parts of the body. This is palliative therapy to relieve symptoms and improve the quality of life.
- For tumors that have spread to lymph nodes or other parts of the body, treatment may include the following:
- Surgery to remove the tumor.
- Radiofrequency ablation or cryosurgical ablation, if the tumor cannot be removed by surgery.
- For tumors that continue to grow during treatment or have spread to other parts of the body, treatment may include the following:
- Chemotherapy.
- Targeted therapy.
For somatostatinoma, treatment may include the following:
- Surgery to remove the tumor.
- For cancer that has spread to distant parts of the body, surgery to remove as much of the cancer as possible to relieve symptoms and improve quality of life.
- For tumors that continue to grow during treatment or have spread to other parts of the body, treatment may include the following:
- Chemotherapy.
- Targeted therapy.
Treatment of other types of pancreatic neuroendocrine tumors (NETs) may include the following:
- Surgery to remove the tumor.
- For cancer that has spread to distant parts of the body, surgery to remove as much of the cancer as possible or hormone therapy to relieve symptoms and improve quality of life.
- For tumors that continue to grow during treatment or have spread to other parts of the body, treatment may include the following:
- Chemotherapy.
- Targeted therapy.
What are treatment options for recurrent or progressive pancreatic neuroendocrine tumors (islet cell tumors)?
Treatment of pancreatic neuroendocrine tumors (NETs) that continue to grow during treatment or recur (come back) may include the following:
- Surgery to remove the tumor.
- Chemotherapy.
- Hormone therapy.
- Targeted therapy.
- For liver metastases:
- Regional chemotherapy.
- Hepatic arterial occlusion or chemoembolization, with or without systemic chemotherapy.
- A clinical trial of a new therapy.
 Нейроэндокринные опухоли поджелудочной железы формируются в гормонопродуцирующих клетках (островковых клетках) поджелудочной железы.
Нейроэндокринные опухоли поджелудочной железы формируются в гормонопродуцирующих клетках (островковых клетках) поджелудочной железы. 

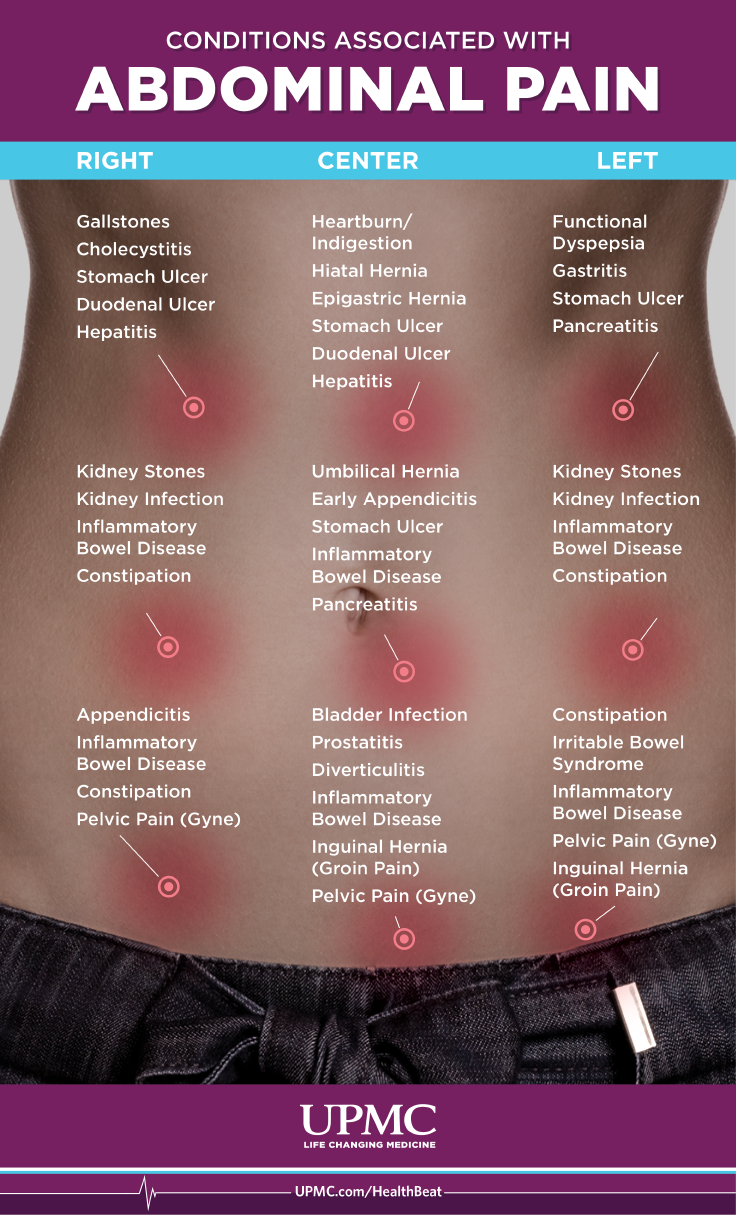 Боль в животе:когда следует беспокоиться о боли в животе
У всех время от времени болит живот — или боль в животе. Обычно боли в животе — это безобидные состояния, вызванные перееданием, газами или несварением желудка. Частая или повторяющаяся острая боль в
Боль в животе:когда следует беспокоиться о боли в животе
У всех время от времени болит живот — или боль в животе. Обычно боли в животе — это безобидные состояния, вызванные перееданием, газами или несварением желудка. Частая или повторяющаяся острая боль в
 Что такое пробиотики? Какой лучший пробиотик? Как вы их принимаете?
Определение Содержание 1 определение 2 источника пробиотиков 3 Исследования пробиотиков 4 причины принимать пробиотики Пять полезных пробиотиков 5.1 Преимущества 5.2 Примечание. 6 Какой про
Что такое пробиотики? Какой лучший пробиотик? Как вы их принимаете?
Определение Содержание 1 определение 2 источника пробиотиков 3 Исследования пробиотиков 4 причины принимать пробиотики Пять полезных пробиотиков 5.1 Преимущества 5.2 Примечание. 6 Какой про
 Кологард вместо колоноскопии?
Cologuard® — это скрининговый тест на рак толстой кишки, который может показаться хорошим для пациента, который отложил колоноскопию из-за ряд причин. Многие обеспокоены стоимостью, сложностью, слышал
Кологард вместо колоноскопии?
Cologuard® — это скрининговый тест на рак толстой кишки, который может показаться хорошим для пациента, который отложил колоноскопию из-за ряд причин. Многие обеспокоены стоимостью, сложностью, слышал