Tumori neuroendocrini del pancreas (NET o tumori delle cellule insulari) fatti*
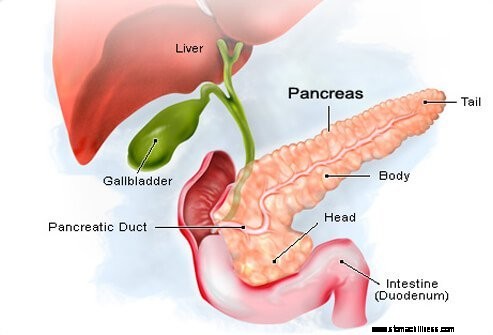
I tumori neuroendocrini del pancreas si formano nelle cellule che producono ormoni (cellule insulari) del pancreas.
*Autore medico dei fatti sul tumore neuroendocrino del pancreas:Charles P. Davis, MD, PhD
- I tumori neuroendocrini del pancreas sono cellule tumorali che si sono sviluppate da cellule che producono ormoni (cellule insulari) nel pancreas.
- Le reti pancreatiche hanno due categorie principali:endocrine ed esocrine. I NET pancreatici possono essere benigni (non cancerosi) o maligni (cancerosi).
- Le reti pancreatiche possono essere funzionali (producono quantità extra di ormoni) o non funzionali (non producono quantità extra di ormoni); tuttavia, la maggior parte dei NET pancreatici sono tumori funzionali.
- I tipi NET pancreatici funzionali producono diversi tipi di ormoni (ad esempio gastrina, insulina e glucagone); i tipi principali sono gastrinoma, insulinoma e glucagonoma, con pochi altri rari tipi.
- Gli esperti non conoscono esattamente la causa dei tumori neuroendocrini del pancreas, ma ipotizzano che la genetica possa svolgere un ruolo.
- I fattori di rischio includono i membri della famiglia con NET, come tumori endocrini multipli di tipo (MEN1 e MEN2) e/o neurofibromatosi di tipo 1 (NF-1).
- Segni e sintomi dei tumori neuroendocrini del pancreas variano considerevolmente. Alcuni pazienti non hanno sintomi mentre altri pazienti sviluppano i sintomi molto lentamente; i sintomi che si sviluppano di solito dipendono dal tipo e dal volume dell'ormone prodotto dal singolo tipo NET pancreatico, ma la maggior parte dei sintomi dei tipi NET pancreatici includono diarrea, indigestione, nodulo all'addome, ittero e dolore all'addome e/o alla schiena .
- I medici utilizzano l'esame fisico e l'anamnesi, oltre a test di laboratorio e imaging per diagnosticare i NET pancreatici; alcuni dei test che possono essere utilizzati sono ematochimica, test della cromogranina A, TAC, risonanza magnetica, scintigrafia del recettore della somatostatina, ERCP (colangiopancreatografia retrograda endoscopica), ecografia, angiogramma, scintigrafia ossea, laparotomia (incisione chirurgica nella parete dell'addome ), e biopsia. Altri test vengono utilizzati per determinare il tipo specifico di NET pancreatico (ad esempio, test di gastrina sierica a digiuno, insulina, glucagone, somatostatina e glucosio).
- Le opzioni di trattamento e la prognosi dipendono dal tipo di cellula tumorale, dalla sua posizione, dalla sua diffusione, se è presente MEN1, dall'età e dallo stato di salute generale del paziente.
- La stadiazione dei NET pancreatici non è particolarmente utile in quanto il trattamento non si basa sullo stadio ma si basa sul luogo in cui si trovano i tumori (uno o più punti del pancreas o se è diffuso ai linfonodi o ad altre parti del corpo ).
- La diffusione e la metastasi dei NET pancreatici possono verificarsi attraverso le cellule tumorali che si muovono all'interno dei tessuti, dal sistema linfatico e/o attraverso il sangue.
- I tumori neuroendocrini del pancreas ricorrenti sono tumori che si sono ripresentati dopo essere stati trattati e possono ripresentarsi nel pancreas o in una delle altre parti del corpo.
- Sono citati sei tipi di trattamento standard:chirurgico, chemioterapico, ormonale, occlusione o chemioembolizzazione dell'arteria epatica, terapia mirata e terapia di supporto.
- Alcuni pazienti possono trarre vantaggio dalla partecipazione a studi clinici che testano nuovi tipi di trattamento per i NET pancreatici.
- I trattamenti per i NET pancreatici specifici e per i NET pancreatici ricorrenti (ad esempio gastrinoma, insulinoma, glucagonoma e altri) sono dettagliati per quanto riguarda i complessi protocolli di trattamento che possono comportare combinazioni di terapie chirurgiche e mediche.
Tipi di cancro al pancreas
I tumori che si sviluppano all'interno del pancreas rientrano in due categorie principali:(1) i tumori del pancreas endocrino (la parte che produce l'insulina e altri ormoni) sono chiamati tumori delle "cellule insulari" o "neuroendocrini del pancreas" e (2) tumori dell'esocrino pancreas (la parte che produce gli enzimi). I tumori delle cellule insulari sono rari e in genere crescono lentamente rispetto ai tumori del pancreas esocrino. I tumori delle cellule insulari spesso rilasciano ormoni nel flusso sanguigno e sono ulteriormente caratterizzati dagli ormoni che producono (insulina, glucagone, gastrina e altri ormoni). I tumori del pancreas esocrino si sviluppano dalle cellule che rivestono il sistema dei dotti che forniscono enzimi all'intestino tenue e sono comunemente indicati come adenocarcinomi pancreatici. L'adenocarcinoma del pancreas comprende la maggior parte di tutti i tumori duttali del pancreas ed è l'argomento principale di questa recensione.
Scopri di più sui vari tipi di cancro al pancreas »
Cosa sono i tumori neuroendocrini del pancreas (NET)?
I tumori neuroendocrini del pancreas si formano nelle cellule che producono ormoni (cellule insulari) del pancreas. Il pancreas è una ghiandola lunga circa 6 pollici che ha la forma di una sottile pera che giace su un lato. L'estremità più larga del pancreas è chiamata testa, la sezione centrale è chiamata corpo e l'estremità stretta è chiamata coda. Il pancreas si trova dietro lo stomaco e davanti alla colonna vertebrale.
Ci sono due tipi di cellule nel pancreas:
- Cellule endocrine del pancreas producono diversi tipi di ormoni (sostanze chimiche che controllano le azioni di alcune cellule o organi del corpo), come l'insulina per controllare la glicemia. Si raggruppano in molti piccoli gruppi (isolotti) in tutto il pancreas. Le cellule del pancreas endocrino sono anche chiamate cellule insulari o isole di Langerhans. I tumori che si formano nelle cellule delle isole sono chiamati tumori delle cellule delle isole, tumori endocrini del pancreas o tumori neuroendocrini del pancreas (NET pancreatici).
- Cellule esocrine del pancreas producono enzimi che vengono rilasciati nell'intestino tenue per aiutare il corpo a digerire il cibo. La maggior parte del pancreas è costituita da dotti con piccole sacche all'estremità dei dotti, che sono rivestite da cellule esocrine.
I tumori neuroendocrini del pancreas (NET) possono essere benigni (non cancerosi) o maligni (cancro). Quando i NET pancreatici sono maligni, sono chiamati cancro endocrino del pancreas o carcinoma a cellule insulari.
I NET pancreatici sono molto meno comuni dei tumori esocrini del pancreas e hanno una prognosi migliore.
I reticoli pancreatici possono o meno causare segni o sintomi.
I reticoli pancreatici possono essere funzionali o non funzionali:
- I tumori funzionali producono quantità extra di ormoni, come gastrina, insulina e glucagone, che causano segni e sintomi.
- I tumori non funzionali non producono quantità extra di ormoni. Segni e sintomi sono causati dal tumore mentre si diffonde e cresce. La maggior parte dei tumori non funzionali sono maligni (cancro).
La maggior parte dei NET pancreatici sono tumori funzionali.
Quali sono i diversi tipi di tumori neuroendocrini del pancreas?
Esistono diversi tipi di reti pancreatiche funzionali. Le reti pancreatiche producono diversi tipi di ormoni come gastrina, insulina e glucagone. I NET pancreatici funzionali includono quanto segue:
- Gastrinoma :Un tumore che si forma nelle cellule che producono gastrina. La gastrina è un ormone che induce lo stomaco a rilasciare un acido che aiuta a digerire il cibo. Sia la gastrina che l'acidità di stomaco sono aumentati dai gastrinomi. Quando un aumento dell'acidità di stomaco, ulcere allo stomaco e diarrea sono causati da un tumore che produce gastrina, si parla di sindrome di Zollinger-Ellison. Un gastrinoma di solito si forma nella testa del pancreas e talvolta si forma nell'intestino tenue. La maggior parte dei gastrinomi sono maligni (cancro).
- Insulinoma :Un tumore che si forma nelle cellule che producono insulina. L'insulina è un ormone che controlla la quantità di glucosio (zucchero) nel sangue. Sposta il glucosio nelle cellule, dove può essere utilizzato dal corpo per produrre energia. Gli insulinomi sono generalmente tumori a crescita lenta che si diffondono raramente. Un insulinoma si forma nella testa, nel corpo o nella coda del pancreas. Gli insulinomi sono generalmente benigni (non cancerosi).
- Glucagonoma :Un tumore che si forma nelle cellule che producono glucagone. Il glucagone è un ormone che aumenta la quantità di glucosio nel sangue. Fa sì che il fegato scomponga il glicogeno. Troppo glucagone provoca iperglicemia (glicemia alta). Un glucagonoma di solito si forma nella coda del pancreas. La maggior parte dei glucagonomi sono maligni (cancro).
- Altri tipi di tumori :Esistono altri rari tipi di reti pancreatiche funzionali che producono ormoni, inclusi gli ormoni che controllano l'equilibrio di zucchero, sale e acqua nel corpo. Questi tumori includono:
- VIPomi, che producono peptidi intestinali vasoattivi. Il VIPoma può anche essere chiamato sindrome di Verner-Morrison.
- Somatostatinomi, che producono la somatostatina.
Questi altri tipi di tumori sono raggruppati insieme perché sono trattati più o meno allo stesso modo.
Quali sono i fattori di rischio per i tumori neuroendocrini del pancreas?
Avere determinate sindromi può aumentare il rischio di NET pancreatici. Tutto ciò che aumenta il rischio di contrarre una malattia è chiamato fattore di rischio. Avere un fattore di rischio non significa che avrai il cancro; non avere fattori di rischio non significa che non avrai il cancro. Parla con il tuo medico se pensi di poter essere a rischio.
La sindrome della neoplasia endocrina multipla di tipo 1 (MEN1) è un fattore di rischio per i NET pancreatici.
Cosa sono segni e sintomi di tumori neuroendocrini del pancreas?
Diversi tipi di reti pancreatiche hanno segni e sintomi diversi. Segni o sintomi possono essere causati dalla crescita del tumore e/o dagli ormoni prodotti dal tumore o da altre condizioni. Alcuni tumori potrebbero non causare segni o sintomi. Verificare con il proprio medico se si dispone di uno di questi problemi.
Segni e sintomi di un NET pancreatico non funzionale
Un NET pancreatico non funzionale può crescere a lungo senza causare segni o sintomi. Può ingrandirsi o diffondersi ad altre parti del corpo prima che causi segni o sintomi, come ad esempio:
- Diarrea.
- Indigestione.
- Un nodulo nell'addome.
- Dolore all'addome o alla schiena.
- Ingiallimento della pelle e bianco degli occhi.
Segni e sintomi di un NET pancreatico funzionale
I segni ei sintomi di un NET pancreatico funzionale dipendono dal tipo di ormone prodotto.
Troppa gastrina può causare:
- Ulcere allo stomaco che continuano a ripresentarsi.
- Dolore all'addome, che può estendersi alla schiena. Il dolore può andare e venire e può scomparire dopo aver preso un antiacido.
- Il flusso del contenuto dello stomaco nell'esofago (reflusso gastroesofageo).
- Diarrea.
Troppa insulina può causare:
- Basso livello di zucchero nel sangue. Ciò può causare visione offuscata, mal di testa e sensazione di stordimento, stanco, debole, tremante, nervoso, irritabile, sudato, confuso o affamato.
- Battito cardiaco veloce.
Troppo glucagone può causare:
- Eruzione cutanea su viso, stomaco o gambe.
- Glicemia alta. Ciò può causare mal di testa, minzione frequente, secchezza della pelle e della bocca o sensazione di fame, sete, stanchezza o debolezza.
- Coaguli di sangue. I coaguli di sangue nei polmoni possono causare respiro corto, tosse o dolore al petto. I coaguli di sangue nel braccio o nella gamba possono causare dolore, gonfiore, calore o arrossamento del braccio o della gamba.
- Diarrea.
- Perdita di peso senza motivo noto.
- Lingua irritata o piaghe agli angoli della bocca.
Troppo peptide intestinale vasoattivo (VIP) può causare:
- Molte grandi quantità di diarrea acquosa.
- Disidratazione. Ciò può causare sete, produzione di meno urina, secchezza della pelle e della bocca, mal di testa, vertigini o sensazione di stanchezza.
- Basso livello di potassio nel sangue. Ciò può causare debolezza muscolare, dolore o crampi, intorpidimento e formicolio, minzione frequente, battito cardiaco accelerato e sensazione di confusione o sete.
- Crampi o dolore addominale.
- Perdita di peso senza motivo noto.
Troppa somatostatina può causare:
- Glicemia alta. Ciò può causare mal di testa, minzione frequente, secchezza della pelle e della bocca o sensazione di fame, sete, stanchezza o debolezza.
- Diarrea.
- Steatorrea (feci molto maleodoranti che galleggiano).
- Calcoli biliari.
- Ingiallimento della pelle e bianco degli occhi.
- Perdita di peso senza motivo noto.


Che cos'è la policitemia vera?
Ulteriori informazioni su
Quali esami utilizzano i medici per diagnosticare i tumori neuroendocrini del pancreas?
I test di laboratorio e i test di imaging vengono utilizzati per rilevare (trovare) e diagnosticare i NET pancreatici. Possono essere utilizzati i seguenti test e procedure:
- Esame fisico e storia :un esame del corpo per controllare i segni generali di salute, incluso il controllo di segni di malattia, come noduli o qualsiasi altra cosa che sembra insolita. Verrà inoltre raccolta una storia delle abitudini di salute del paziente, delle malattie e dei trattamenti passati.
- Studi di chimica del sangue :una procedura in cui un campione di sangue viene controllato per misurare le quantità di determinate sostanze, come il glucosio (zucchero), rilasciate nel sangue da organi e tessuti del corpo. Una quantità insolita (superiore o inferiore al normale) di una sostanza può essere un segno di malattia.
- Test della cromogranina A :un test in cui viene controllato un campione di sangue per misurare la quantità di cromogranina A nel sangue. Una quantità superiore al normale di cromogranina A e quantità normali di ormoni come gastrina, insulina e glucagone possono essere un segno di un NET pancreatico non funzionale.
- TC addominale (TC) :Una procedura che realizza una serie di immagini dettagliate dell'addome, scattate da diverse angolazioni. Le immagini sono realizzate da un computer collegato a una macchina a raggi X. Un colorante può essere iniettato in una vena o ingerito per aiutare gli organi o i tessuti a mostrarsi più chiaramente. Questa procedura è anche chiamata tomografia computerizzata, tomografia computerizzata o tomografia assiale computerizzata.
- MRI (risonanza magnetica) :una procedura che utilizza un magnete, onde radio e un computer per creare una serie di immagini dettagliate di aree all'interno del corpo. Questa procedura è anche chiamata risonanza magnetica nucleare (NMRI).
- Scintigrafia del recettore della somatostatina :Un tipo di scansione di radionuclidi che può essere utilizzata per trovare piccoli NET pancreatici. Una piccola quantità di octreotide radioattivo (un ormone che si lega ai tumori) viene iniettata in una vena e viaggia attraverso il sangue. L'octreotide radioattivo si attacca al tumore e una telecamera speciale che rileva la radioattività viene utilizzata per mostrare dove si trovano i tumori nel corpo. Questa procedura è anche chiamata scansione dell'octreotide e SRS.
- Ecografia endoscopica (EUS) :una procedura in cui un endoscopio viene inserito nel corpo, di solito attraverso la bocca o il retto. Un endoscopio è uno strumento sottile a forma di tubo con una luce e una lente per la visualizzazione. Una sonda all'estremità dell'endoscopio viene utilizzata per far rimbalzare onde sonore ad alta energia (ultrasuoni) su tessuti o organi interni e produrre echi. Gli echi formano un'immagine dei tessuti del corpo chiamata ecografia. Questa procedura è anche chiamata endosonografia.
- Colangiopancreatografia retrograda endoscopica (ERCP) :una procedura utilizzata per radiografare i dotti (tubi) che trasportano la bile dal fegato alla cistifellea e dalla cistifellea all'intestino tenue. A volte il cancro del pancreas fa restringere questi dotti e bloccare o rallentare il flusso della bile, causando ittero. Un endoscopio viene fatto passare attraverso la bocca, l'esofago e lo stomaco nella prima parte dell'intestino tenue. Un endoscopio è uno strumento sottile a forma di tubo con una luce e una lente per la visualizzazione. Un catetere (un tubo più piccolo) viene quindi inserito attraverso l'endoscopio nei dotti pancreatici. Un colorante viene iniettato attraverso il catetere nei dotti e viene eseguita una radiografia. Se i dotti sono ostruiti da un tumore, è possibile inserire un tubo sottile nel dotto per sbloccarlo. Questo tubo (o stent) può essere lasciato in posizione per mantenere aperto il condotto. I campioni di tessuto possono anche essere prelevati e controllati al microscopio per segni di cancro.
- Angiogramma :Una procedura per esaminare i vasi sanguigni e il flusso sanguigno. Un colorante di contrasto viene iniettato nel vaso sanguigno. Mentre il colorante di contrasto si muove attraverso il vaso sanguigno, vengono eseguite radiografie per vedere se ci sono ostruzioni.
- Laparotomia :una procedura chirurgica in cui viene praticata un'incisione (taglio) nella parete dell'addome per verificare la presenza di segni di malattia all'interno dell'addome. La dimensione dell'incisione dipende dal motivo per cui viene eseguita la laparotomia. A volte gli organi vengono rimossi o campioni di tessuto vengono prelevati e controllati al microscopio per segni di malattia.
- Ecografi intraoperatori :una procedura che utilizza onde sonore ad alta energia (ultrasuoni) per creare immagini di organi interni o tessuti durante l'intervento chirurgico. Un trasduttore posizionato direttamente sull'organo o sul tessuto viene utilizzato per creare le onde sonore, che creano echi. Il trasduttore riceve gli echi e li invia a un computer, che utilizza gli echi per creare immagini chiamate sonogrammi.
- Biopsia :La rimozione di cellule o tessuti in modo che possano essere osservati al microscopio da un patologo per verificare la presenza di segni di cancro. Esistono diversi modi per eseguire una biopsia per i NET pancreatici. Le cellule possono essere rimosse utilizzando un ago sottile o largo inserito nel pancreas durante una radiografia o un'ecografia. Il tessuto può anche essere rimosso durante una laparoscopia (un'incisione chirurgica praticata nella parete dell'addome).
- Scansione ossea :una procedura per verificare se ci sono cellule in rapida divisione, come le cellule tumorali, nell'osso. Una piccolissima quantità di materiale radioattivo viene iniettata in una vena e viaggia attraverso il sangue. Il materiale radioattivo si raccoglie nelle ossa dove si sono diffuse le cellule tumorali e viene rilevato da uno scanner.
Quali test valutano il tipo specifico di tumore neuroendocrino del pancreas?
Altri tipi di test di laboratorio vengono utilizzati per verificare il tipo specifico di NET pancreatici. Possono essere utilizzati i seguenti test e procedure:
Gastrinoma
- Test della gastrina sierica a digiuno :un test in cui viene controllato un campione di sangue per misurare la quantità di gastrina nel sangue. Questo test viene eseguito dopo che il paziente non ha mangiato o bevuto per almeno 8 ore. Condizioni diverse dal gastrinoma possono causare un aumento della quantità di gastrina nel sangue.
- Test della produzione di acido basale :Un test per misurare la quantità di acido prodotta dallo stomaco. Il test viene eseguito dopo che il paziente non ha mangiato o bevuto per almeno 8 ore. Un tubo viene inserito attraverso il naso o la gola, nello stomaco. Il contenuto dello stomaco viene rimosso e quattro campioni di acido gastrico vengono rimossi attraverso il tubo. Questi campioni vengono utilizzati per scoprire la quantità di acido gastrico prodotta durante il test e il livello di pH delle secrezioni gastriche.
- Test di stimolazione della secretina :Se il risultato del test di emissione di acido basale non è normale, è possibile eseguire un test di stimolazione della secretina. Il tubo viene spostato nell'intestino tenue e i campioni vengono prelevati dall'intestino tenue dopo l'iniezione di un farmaco chiamato secretina. La secretina fa sì che l'intestino tenue produca acido. Quando c'è un gastrinoma, la secretina provoca un aumento della quantità di acido gastrico e del livello di gastrina nel sangue.
- Scintigrafia del recettore della somatostatina :Un tipo di scansione di radionuclidi che può essere utilizzata per trovare piccoli NET pancreatici. Una piccola quantità di octreotide radioattivo (un ormone che si lega ai tumori) viene iniettata in una vena e viaggia attraverso il sangue. L'octreotide radioattivo si attacca al tumore e una telecamera speciale che rileva la radioattività viene utilizzata per mostrare dove si trovano i tumori nel corpo. Questa procedura è anche chiamata scansione dell'octreotide e SRS.
Insulinoma
- Test della glicemia a digiuno e dell'insulina :un test in cui viene controllato un campione di sangue per misurare la quantità di glucosio (zucchero) e insulina nel sangue. Il test viene eseguito dopo che il paziente non ha mangiato o bevuto per almeno 24 ore.
Glucagonoma
- Test del glucagone sierico a digiuno :un test in cui viene controllato un campione di sangue per misurare la quantità di glucagone nel sangue. Il test viene eseguito dopo che il paziente non ha mangiato o bevuto per almeno 8 ore.
Altri tipi di tumore
- VIPoma
- Test del siero VIP (peptide vasoattivo intestinale) :un test in cui viene controllato un campione di sangue per misurare la quantità di VIP.
- Studi di chimica del sangue :una procedura in cui un campione di sangue viene controllato per misurare la quantità di determinate sostanze rilasciate nel sangue da organi e tessuti del corpo. Una quantità insolita (superiore o inferiore al normale) di una sostanza può essere un segno di malattia. Nel VIPoma c'è una quantità di potassio inferiore al normale.
- Analisi delle feci :Un campione di feci viene controllato per livelli di sodio (sale) e potassio superiori al normale.
- Somatostatinoma
- Test della somatostatina sierica a digiuno :un test in cui viene controllato un campione di sangue per misurare la quantità di somatostatina nel sangue. Il test viene eseguito dopo che il paziente non ha mangiato o bevuto per almeno 8 ore.
- Scintigrafia del recettore della somatostatina :Un tipo di scansione di radionuclidi che può essere utilizzata per trovare piccoli NET pancreatici. Una piccola quantità di octreotide radioattivo (un ormone che si lega ai tumori) viene iniettata in una vena e viaggia attraverso il sangue. L'octreotide radioattivo si attacca al tumore e una telecamera speciale che rileva la radioattività viene utilizzata per mostrare dove si trovano i tumori nel corpo. Questa procedura è anche chiamata scansione dell'octreotide e SRS.
Iscriviti alla newsletter sul rapporto sul cancro di MedicineNet
Facendo clic su "Invia", accetto i Termini e condizioni e l'Informativa sulla privacy di MedicineNet. Accetto inoltre di ricevere e-mail da MedicineNet e sono consapevole che posso rinunciare in qualsiasi momento agli abbonamenti a MedicineNet.
Quali fattori influenzano le opzioni di trattamento e la prognosi di tumori neuroendocrini del pancreas?
Alcuni fattori influenzano la prognosi (possibilità di guarigione) e le opzioni di trattamento. I NET pancreatici possono spesso essere curati. La prognosi (possibilità di guarigione) e le opzioni di trattamento dipendono da quanto segue:
- Il tipo di cellula cancerosa.
- Dove si trova il tumore nel pancreas.
- Se il tumore si è diffuso in più di un punto del pancreas o in altre parti del corpo.
- Se il paziente ha la sindrome MEN1.
- L'età del paziente e lo stato di salute generale.
- Se il cancro è stato appena diagnosticato o si è ripresentato (torna).
In che modo i medici determinano la messa in scena di un tumore neuroendocrino del pancreas?
Il piano per il trattamento del cancro dipende da dove si trova il NET nel pancreas e se si è diffuso. Il processo utilizzato per scoprire se il cancro si è diffuso all'interno del pancreas o in altre parti del corpo è chiamato stadiazione. I risultati dei test e delle procedure utilizzate per diagnosticare i tumori neuroendocrini del pancreas (NET) vengono utilizzati anche per scoprire se il tumore si è diffuso. Vedere la sezione Informazioni generali per una descrizione di questi test e procedure.
Sebbene esista un sistema di stadiazione standard per i NET pancreatici, non viene utilizzato per pianificare il trattamento. Il trattamento dei NET pancreatici si basa su quanto segue:
- Se il cancro si trova in un punto del pancreas.
- Se il cancro si trova in diversi punti del pancreas.
- Se il cancro si è diffuso ai linfonodi vicino al pancreas o ad altre parti del corpo come fegato, polmone, peritoneo o ossa.
Come si diffonde il cancro nel corpo?
Ci sono tre modi in cui il cancro si diffonde nel corpo. Il cancro può diffondersi attraverso i tessuti, il sistema linfatico e il sangue:
- Tessuto. Il cancro si diffonde da dove è iniziato crescendo nelle aree vicine.
- Sistema linfatico. Il cancro si diffonde da dove è iniziato entrando nel sistema linfatico. Il cancro viaggia attraverso i vasi linfatici verso altre parti del corpo.
- Sangue. Il cancro si diffonde da dove è iniziato entrando nel sangue. Il cancro viaggia attraverso i vasi sanguigni verso altre parti del corpo.
Cos'è la metastasi?
Il cancro può diffondersi da dove è iniziato ad altre parti del corpo. Quando il cancro si diffonde in un'altra parte del corpo, si parla di metastasi. Le cellule tumorali si staccano da dove sono iniziate (il tumore primario) e viaggiano attraverso il sistema linfatico o il sangue.
- Sistema linfatico. Il cancro entra nel sistema linfatico, viaggia attraverso i vasi linfatici e forma un tumore (tumore metastatico) in un'altra parte del corpo.
- Sangue. Il cancro entra nel sangue, viaggia attraverso i vasi sanguigni e forma un tumore (tumore metastatico) in un'altra parte del corpo.
Il tumore metastatico è lo stesso tipo di tumore del tumore primario. Ad esempio, se un tumore neuroendocrino del pancreas si diffonde al fegato, le cellule tumorali nel fegato sono in realtà cellule tumorali neuroendocrine. La malattia è un tumore neuroendocrino del pancreas metastatico, non un cancro al fegato.
Cosa sono i tumori neuroendocrini del pancreas ricorrenti?
I tumori neuroendocrini pancreatici ricorrenti (NET) sono tumori che si sono ripresentati (ritornano) dopo essere stati trattati. I tumori possono ripresentarsi nel pancreas o in altre parti del corpo.
Quali sono le opzioni di trattamento per i tumori neuroendocrini del pancreas?
Esistono diversi tipi di trattamento per i pazienti con NET pancreatico. Sono disponibili diversi tipi di trattamenti per i pazienti con tumori neuroendocrini del pancreas (NET). Alcuni trattamenti sono standard (il trattamento attualmente utilizzato) e alcuni sono in fase di sperimentazione in studi clinici. Una sperimentazione clinica di trattamento è uno studio di ricerca inteso a migliorare i trattamenti attuali o ottenere informazioni su nuovi trattamenti per i pazienti affetti da cancro. Quando gli studi clinici dimostrano che un nuovo trattamento è migliore del trattamento standard, il nuovo trattamento può diventare il trattamento standard. I pazienti potrebbero voler pensare di prendere parte a una sperimentazione clinica. Alcuni studi clinici sono aperti solo a pazienti che non hanno iniziato il trattamento.
Vengono utilizzati sei tipi di trattamento standard:
Chirurgia
Un'operazione può essere eseguita per rimuovere il tumore. Può essere utilizzato uno dei seguenti tipi di chirurgia:
- Enucleazione:chirurgia per rimuovere solo il tumore. Questo può essere fatto quando il cancro si verifica in un punto del pancreas.
- Pancreatoduodenectomia:una procedura chirurgica in cui vengono rimossi la testa del pancreas, la cistifellea, i linfonodi vicini e parte dello stomaco, dell'intestino tenue e del dotto biliare. Abbastanza del pancreas è rimasto per produrre succhi digestivi e insulina. Gli organi rimossi durante questa procedura dipendono dalle condizioni del paziente. Questa è anche chiamata procedura Whipple.
- Pancreatectomia distale:intervento chirurgico per rimuovere il corpo e la coda del pancreas. La milza può anche essere rimossa.
- Gastrectomia totale:intervento chirurgico per rimuovere l'intero stomaco.
- Vagotomia delle cellule parietali:intervento chirurgico per tagliare il nervo che provoca la produzione di acido da parte delle cellule dello stomaco.
- Resezione del fegato:intervento chirurgico per rimuovere parte o tutto il fegato.
- Ablazione a radiofrequenza:l'uso di una sonda speciale con piccoli elettrodi che uccidono le cellule tumorali. A volte la sonda viene inserita direttamente attraverso la pelle ed è necessaria solo l'anestesia locale. In altri casi, la sonda viene inserita attraverso un'incisione nell'addome. Questo viene fatto in ospedale con anestesia generale.
- Ablazione criochirurgica:una procedura in cui il tessuto viene congelato per distruggere le cellule anormali. Questo di solito viene fatto con uno strumento speciale che contiene azoto liquido o anidride carbonica liquida. Lo strumento può essere utilizzato durante l'intervento chirurgico o laparoscopico o inserito attraverso la pelle. Questa procedura è anche chiamata crioablazione.
Chemioterapia
La chemioterapia è un trattamento del cancro che utilizza farmaci per fermare la crescita delle cellule tumorali, uccidendo le cellule o impedendo loro di dividersi. Quando la chemioterapia viene assunta per via orale o iniettata in una vena o in un muscolo, i farmaci entrano nel flusso sanguigno e possono raggiungere le cellule tumorali in tutto il corpo (chemioterapia sistemica). Quando la chemioterapia viene immessa direttamente nel liquido cerebrospinale, in un organo o in una cavità corporea come l'addome, i farmaci colpiscono principalmente le cellule tumorali in quelle aree (chemioterapia regionale). La chemioterapia combinata consiste nell'uso di più di un farmaco antitumorale. Il modo in cui viene somministrata la chemioterapia dipende dal tipo di tumore da trattare.
Terapia ormonale
La terapia ormonale è un trattamento del cancro che rimuove gli ormoni o blocca la loro azione e impedisce la crescita delle cellule tumorali. Gli ormoni sono sostanze prodotte dalle ghiandole del corpo e fatte circolare nel flusso sanguigno. Alcuni ormoni possono causare la crescita di alcuni tipi di cancro. Se i test mostrano che le cellule tumorali hanno punti in cui gli ormoni possono attaccarsi (recettori), vengono utilizzati farmaci, interventi chirurgici o radioterapia per ridurre la produzione di ormoni o bloccarne il funzionamento.
Occlusione arteriosa epatica o chemioembolizzazione
L'occlusione arteriosa epatica utilizza farmaci, piccole particelle o altri agenti per bloccare o ridurre il flusso di sangue al fegato attraverso l'arteria epatica (il principale vaso sanguigno che trasporta il sangue al fegato). Questo viene fatto per uccidere le cellule tumorali che crescono nel fegato. Al tumore viene impedito di ottenere l'ossigeno e le sostanze nutritive di cui ha bisogno per crescere. Il fegato continua a ricevere sangue dalla vena porta epatica, che trasporta il sangue dallo stomaco e dall'intestino.
La chemioterapia somministrata durante l'occlusione arteriosa epatica è chiamata chemioembolizzazione. Il farmaco antitumorale viene iniettato nell'arteria epatica attraverso un catetere (tubo sottile). Il farmaco viene miscelato con la sostanza che blocca l'arteria e interrompe il flusso sanguigno al tumore. La maggior parte del farmaco antitumorale è intrappolato vicino al tumore e solo una piccola quantità del farmaco raggiunge altre parti del corpo.
Il blocco può essere temporaneo o permanente, a seconda della sostanza utilizzata per bloccare l'arteria.
Terapia mirata
La terapia mirata è un tipo di trattamento che utilizza farmaci o altre sostanze per identificare e attaccare specifiche cellule tumorali senza danneggiare le cellule normali. Sono allo studio alcuni tipi di terapie mirate nel trattamento dei NET pancreatici.
Terapia di supporto
Le cure di supporto vengono fornite per ridurre i problemi causati dalla malattia o dal suo trattamento. La terapia di supporto per i NET pancreatici può includere il trattamento per quanto segue:
- Le ulcere allo stomaco possono essere trattate con terapie farmacologiche quali:
- Farmaci inibitori della pompa protonica come omeprazolo, lansoprazolo o pantoprazolo.
- Farmaci bloccanti l'istamina come cimetidina, ranitidina o famotidina.
- Farmaci di tipo somatostatina come l'octreotide.
- La diarrea può essere trattata con:
- Liquidi per via endovenosa (IV) con elettroliti come potassio o cloruro.
- Farmaci di tipo somatostatina come l'octreotide.
- Il basso livello di zucchero nel sangue può essere trattato con pasti piccoli e frequenti o con una terapia farmacologica per mantenere un livello normale di zucchero nel sangue.
- La glicemia alta può essere trattata con farmaci assunti per via orale o con insulina per iniezione.
Ci sono studi clinici per i tumori neuroendocrini del pancreas?
Nuovi tipi di trattamento sono in fase di sperimentazione in studi clinici. Le informazioni sugli studi clinici sono disponibili sul sito Web di NCI.
Patients may want to think about taking part in a clinical trial. For some patients, taking part in a clinical trial may be the best treatment choice. Clinical trials are part of the cancer research process. Clinical trials are done to find out if new cancer treatments are safe and effective or better than the standard treatment.
Many of today's standard treatments for cancer are based on earlier clinical trials. Patients who take part in a clinical trial may receive the standard treatment or be among the first to receive a new treatment.
Patients who take part in clinical trials also help improve the way cancer will be treated in the future. Even when clinical trials do not lead to effective new treatments, they often answer important questions and help move research forward.
Patients can enter clinical trials before, during, or after starting their cancer treatment. Some clinical trials only include patients who have not yet received treatment. Other trials test treatments for patients whose cancer has not gotten better. There are also clinical trials that test new ways to stop cancer from recurring (coming back) or reduce the side effects of cancer treatment.
Follow-up tests may be needed. Some of the tests that were done to diagnose the cancer or to find out the stage of the cancer may be repeated. Some tests will be repeated in order to see how well the treatment is working. Decisions about whether to continue, change, or stop treatment may be based on the results of these tests.
Some of the tests will continue to be done from time to time after treatment has ended. The results of these tests can show if your condition has changed or if the cancer has recurred (come back). These tests are sometimes called follow-up tests or check-ups.
What are treatments for pancreatic neuroendocrine tumors?
Gastrinoma
Treatment of gastrinoma may include supportive care and the following:
- For symptoms caused by too much stomach acid, treatment may be a drug that decreases the amount of acid made by the stomach.
- For a single tumor in the head of the pancreas:
- Surgery to remove the tumor.
- Surgery to cut the nerve that causes stomach cells to make acid and treatment with a drug that decreases stomach acid.
- Surgery to remove the whole stomach (rare).
- For a single tumor in the body or tail of the pancreas, treatment is usually surgery to remove the body or tail of the pancreas.
- For several tumors in the pancreas, treatment is usually surgery to remove the body or tail of the pancreas. If tumor remains after surgery, treatment may include either:
- Surgery to cut the nerve that causes stomach cells to make acid and treatment with a drug that decreases stomach acid; or
- Surgery to remove the whole stomach (rare).
- For one or more tumors in the duodenum (the part of the small intestine that connects to the stomach), treatment is usually pancreatoduodenectomy (surgery to remove the head of the pancreas, the gallbladder, nearby lymph nodes and part of the stomach, small intestine, and bile duct).
- If no tumor is found, treatment may include the following:
- Surgery to cut the nerve that causes stomach cells to make acid and treatment with a drug that decreases stomach acid.
- Surgery to remove the whole stomach (rare).
- If the cancer has spread to the liver, treatment may include:
- Surgery to remove part or all of the liver.
- Radiofrequency ablation or cryosurgical ablation.
- Chemoembolization.
- If cancer has spread to other parts of the body or does not get better with surgery or drugs to decrease stomach acid, treatment may include:
- Chemotherapy.
- Hormone therapy.
- If the cancer mostly affects the liver and the patient has severe symptoms from hormones or from the size of tumor, treatment may include:
- Hepatic arterial occlusion, with or without systemic chemotherapy.
- Chemoembolization, with or without systemic chemotherapy.
Insulinoma
Treatment of insulinoma may include the following:
- For one small tumor in the head or tail of the pancreas, treatment is usually surgery to remove the tumor.
- For one large tumor in the head of the pancreas that cannot be removed by surgery, treatment is usually pancreatoduodenectomy (surgery to remove the head of the pancreas, the gallbladder, nearby lymph nodes and part of the stomach, small intestine, and bile duct).
- For one large tumor in the body or tail of the pancreas, treatment is usually a distal pancreatectomy (surgery to remove the body and tail of the pancreas).
- For more than one tumor in the pancreas, treatment is usually surgery to remove any tumors in the head of the pancreas and the body and tail of the pancreas.
- For tumors that cannot be removed by surgery, treatment may include the following:
- Combination chemotherapy.
- Palliative drug therapy to decrease the amount of insulin made by the pancreas.
- Hormone therapy.
- Radiofrequency ablation or cryosurgical ablation.
- For cancer that has spread to lymph nodes or other parts of the body, treatment may include the following:
- Surgery to remove the cancer.
- Radiofrequency ablation or cryosurgical ablation, if the cancer cannot be removed by surgery.
- If the cancer mostly affects the liver and the patient has severe symptoms from hormones or from the size of tumor, treatment may include:
- Hepatic arterial occlusion, with or without systemic chemotherapy.
- Chemoembolization, with or without systemic chemotherapy.
Glucagonoma
Treatment may include the following:
- For one small tumor in the head or tail of the pancreas, treatment is usually surgery to remove the tumor.
- For one large tumor in the head of the pancreas that cannot be removed by surgery, treatment is usually pancreatoduodenectomy (surgery to remove the head of the pancreas, the gallbladder, nearby lymph nodes and part of the stomach, small intestine, and bile duct).
- For more than one tumor in the pancreas, treatment is usually surgery to remove the tumor or surgery to remove the body and tail of the pancreas.
- For tumors that cannot be removed by surgery, treatment may include the following:
- Combination chemotherapy.
- Hormone therapy.
- Radiofrequency ablation or cryosurgical ablation.
- For cancer that has spread to lymph nodes or other parts of the body, treatment may include the following:
- Surgery to remove the cancer.
- Radiofrequency ablation or cryosurgical ablation, if the cancer cannot be removed by surgery.
- If the cancer mostly affects the liver and the patient has severe symptoms from hormones or from the size of tumor, treatment may include:
- Hepatic arterial occlusion, with or without systemic chemotherapy.
- Chemoembolization, with or without systemic chemotherapy.
Other pancreatic neuroendocrine tumors (islet cell tumors)
For VIPoma, treatment may include the following:
- Fluids and hormone therapy to replace fluids and electrolytes that have been lost from the body.
- Surgery to remove the tumor and nearby lymph nodes.
- Surgery to remove as much of the tumor as possible when the tumor cannot be completely removed or has spread to distant parts of the body. This is palliative therapy to relieve symptoms and improve the quality of life.
- For tumors that have spread to lymph nodes or other parts of the body, treatment may include the following:
- Surgery to remove the tumor.
- Radiofrequency ablation or cryosurgical ablation, if the tumor cannot be removed by surgery.
- For tumors that continue to grow during treatment or have spread to other parts of the body, treatment may include the following:
- Chemotherapy.
- Targeted therapy.
For somatostatinoma, treatment may include the following:
- Surgery to remove the tumor.
- For cancer that has spread to distant parts of the body, surgery to remove as much of the cancer as possible to relieve symptoms and improve quality of life.
- For tumors that continue to grow during treatment or have spread to other parts of the body, treatment may include the following:
- Chemotherapy.
- Targeted therapy.
Treatment of other types of pancreatic neuroendocrine tumors (NETs) may include the following:
- Surgery to remove the tumor.
- For cancer that has spread to distant parts of the body, surgery to remove as much of the cancer as possible or hormone therapy to relieve symptoms and improve quality of life.
- For tumors that continue to grow during treatment or have spread to other parts of the body, treatment may include the following:
- Chemotherapy.
- Targeted therapy.
What are treatment options for recurrent or progressive pancreatic neuroendocrine tumors (islet cell tumors)?
Treatment of pancreatic neuroendocrine tumors (NETs) that continue to grow during treatment or recur (come back) may include the following:
- Surgery to remove the tumor.
- Chemotherapy.
- Hormone therapy.
- Targeted therapy.
- For liver metastases:
- Regional chemotherapy.
- Hepatic arterial occlusion or chemoembolization, with or without systemic chemotherapy.
- A clinical trial of a new therapy.
 I tumori neuroendocrini del pancreas si formano nelle cellule che producono ormoni (cellule insulari) del pancreas.
I tumori neuroendocrini del pancreas si formano nelle cellule che producono ormoni (cellule insulari) del pancreas. 

 Hummus di peperoni arrostiti a basso contenuto di FODMAP
Hummus di peperoni arrostiti a basso contenuto di FODMAP
 Come superare il morbo di Crohn in modo naturale
Come superare il morbo di Crohn in modo naturale
 Cosa dovresti sapere sulla pulizia del colon se hai IBS
Cosa dovresti sapere sulla pulizia del colon se hai IBS
 Come funziona uno shunt portosistemico intraepatico transgiugulare (TIPS)?
Come funziona uno shunt portosistemico intraepatico transgiugulare (TIPS)?
 Cosa devi sapere sull'H. Pylori, una delle cause più comuni di ulcere allo stomaco?
Cosa devi sapere sull'H. Pylori, una delle cause più comuni di ulcere allo stomaco?
 I fatti sui sintomi dell'esofago di Barrett e sulla malattia di Barrett
I fatti sui sintomi dell'esofago di Barrett e sulla malattia di Barrett
 Cibi estivi per nutrire il tuo intestino
Ricordi di aver discusso di Fall Foods To Feed Your Gut in ottobre? Abbiamo parlato di cibi autunnali da incorporare nella tua dieta per promuovere un intestino sano. I crauti sono un alimento autunna
Cibi estivi per nutrire il tuo intestino
Ricordi di aver discusso di Fall Foods To Feed Your Gut in ottobre? Abbiamo parlato di cibi autunnali da incorporare nella tua dieta per promuovere un intestino sano. I crauti sono un alimento autunna
 Un nuovo metodo di modellazione computazionale prevede come i microbi intestinali cambiano nel tempo
Un nuovo metodo di modellazione computazionale utilizza istantanee di quali tipi di microbi si trovano nellintestino di una persona per prevedere come la comunità microbica cambierà nel tempo. Lo stru
Un nuovo metodo di modellazione computazionale prevede come i microbi intestinali cambiano nel tempo
Un nuovo metodo di modellazione computazionale utilizza istantanee di quali tipi di microbi si trovano nellintestino di una persona per prevedere come la comunità microbica cambierà nel tempo. Lo stru
 Quali sono i segni del reflusso silenzioso (LPR)?
Cosè il reflusso silenzioso? Il reflusso silenzioso o LPR è una condizione in cui lacido nello stomaco risale lesofago e nella gola e laringe. I segni del reflusso silenzioso includono tosse, mal d
Quali sono i segni del reflusso silenzioso (LPR)?
Cosè il reflusso silenzioso? Il reflusso silenzioso o LPR è una condizione in cui lacido nello stomaco risale lesofago e nella gola e laringe. I segni del reflusso silenzioso includono tosse, mal d