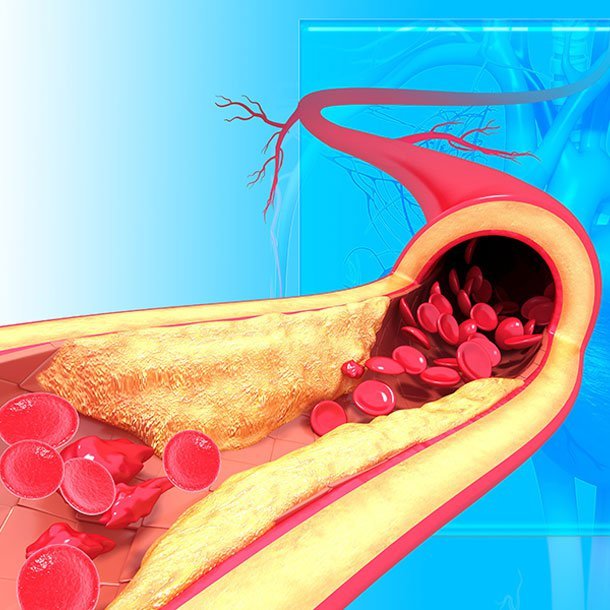
 En blodoverføring er overføring av blod eller blodprodukter fra én person (giver) til en annen persons blodomløp (mottaker) ).
En blodoverføring er overføring av blod eller blodprodukter fra én person (giver) til en annen persons blodomløp (mottaker) ).
En blodoverføring er overføring av blod eller blodprodukter fra en person (donor) til en annen persons blodomløp (mottaker). Dette gjøres vanligvis som en livreddende manøver for å erstatte blodceller eller blodprodukter som går tapt gjennom alvorlig blødning, under operasjon når blodtap oppstår eller for å øke blodtellingen hos en anemisk pasient. Følgende materiale er gitt til alle pasienter og/eller deres familiemedlemmer angående blodoverføringer og bruk av blodprodukter. Selv om sannsynligheten for blodoverføring forbundet med kirurgi i de fleste situasjoner er uvanlig, kan pasienter til tider trenge blodprodukter. Du oppfordres til å diskutere ditt spesielle behov for transfusjon samt risikoen ved transfusjon med legen din.
Alternativene dine kan være begrenset av tid og helsefaktorer, så det er viktig å begynne å gjennomføre avgjørelsen din så snart som mulig. For eksempel hvis venner eller familiemedlemmer donerer blod for en pasient (styrte givere); blodet deres bør tas flere dager før det forventede behovet for å gi tilstrekkelig tid til testing og merking. De nøyaktige protokollene er sykehus- og donorstedspesifikke.
Det sikreste blodproduktet er ditt eget, så hvis en transfusjon er sannsynlig, er dette ditt laveste risikovalg. Dessverre er dette alternativet vanligvis bare praktisk når man forbereder seg på elektiv kirurgi. I de fleste andre tilfeller kan ikke personen donere sitt eget blod på grunn av det akutte behovet for blod. Selv om du har rett til å nekte blodoverføring, kan denne avgjørelsen ha livstruende konsekvenser. Hvis du er en forelder som bestemmer for barnet ditt, må du som forelder eller verge forstå at i en livstruende situasjon vil legene dine handle i barnets beste for å sikre barnets helse og velvære i samsvar med standarder for medisinsk behandling uavhengig av religiøs tro. Vennligst gå nøye gjennom dette materialet og avgjør sammen med legen din hvilke alternativ(er) du foretrekker, med forståelse for at legen din alltid vil handle i pasientens beste interesse.
For å sikre en trygg transfusjon må du sørge for at helsepersonell som starter transfusjonen bekrefter navnet ditt og matcher det med blodet som skal transfuseres. I tillegg til navnet ditt, er en annen personlig identifikator som vanligvis brukes fødselsdagen din. Dette sikrer at blodet gis til riktig pasient.
Hvis du under transfusjonen har symptomer på kortpustethet, kløe, feber eller frysninger eller bare ikke føler deg bra, varsle personen som transfunderer blodet umiddelbart.
Blod kan gis fra to kilder: autologt blod (ved å bruke ditt eget blod) eller donorblod (ved å bruke noen andres blod).
Alt donorblod testes for sikkerhet, noe som gjør risikoen svært liten, men ingen screeningprogram er perfekt og risikoer, som for eksempel sammentrekning av hepatittvirus eller andre smittsomme sykdommer, eksisterer fortsatt.
Frivillig blod: blod samlet inn fra samfunnets blodforsyning (blodbanker). Dette har fordelen av å være lett tilgjengelig og kan være livreddende når ditt eget blod ikke er tilgjengelig. Ulempen er at det er risiko for sykdomsoverføring, som hepatitt, og allergiske reaksjoner.
Utpekt donorblod: blod samles inn fra giverne du velger. Du kan velge personer med din egen blodtype som du føler er trygge givere. I likhet med frivillig blod er det fortsatt en risiko for sykdomsoverføring, som hepatitt og AIDS, og allergiske reaksjoner. Denne prosessen krever vanligvis flere dager for avansert donasjon. Det er ikke nødvendigvis tryggere enn frivillig donorblod.
Blodbanker samler inn, tester og lagrer blod. De undersøker nøye alt donert blod for mulige smittestoffer, som virus, som kan gjøre deg syk.
Blodbankansatte undersøker også hver bloddonasjon for å finne ut om det er type A, B, AB eller O og om det er Rh-positivt eller Rh-negativt. Å få en blodtype som ikke fungerer med din egen blodtype vil gjøre deg veldig syk. Det er derfor blodbankene er veldig forsiktige når de tester blodet.
For å forberede blod til en transfusjon fjerner noen blodbanker hvite blodlegemer. Denne prosessen kalles reduksjon av hvite celler eller leukocytter (LU-ko-sted). Selv om det er sjeldent, er noen mennesker allergiske mot hvite blodlegemer i donert blod. Fjerning av disse cellene gjør allergiske reaksjoner mindre sannsynlige.
Ikke alle transfusjoner bruker blod donert fra en fremmed. Hvis du skal opereres, kan det hende du trenger blodoverføring på grunn av blodtap under operasjonen. Hvis det er en operasjon du kan planlegge måneder i forveien, kan legen din spørre om du vil bruke ditt eget blod i stedet for donert blod.
Hvis du velger å bruke ditt eget blod, må du få blodtappet en eller flere ganger før operasjonen. En blodbank vil lagre blodet ditt for din bruk.
Nesten alle celler, inkludert røde blodceller, har molekyler på overflaten som har viktige roller å spille i interaksjoner med celler i immunsystemet. Det er flere steder på hver celle for molekylene, og på hvert sted kan ett av flere relaterte molekyler ligge. Hvert nettsted har bare et begrenset antall forskjellige molekyler som kan ligge der; hvert nettsted har sine egne, unike molekyler. Hvert molekyl som kan ligge på et hvilket som helst sted, blir referert til (definert) som en blodtype, og hele gruppen av relaterte molekyler som kan okkupere et enkelt sted, blir referert til som en blodgruppe.
En blodgruppe er en arvelig funksjon. For eksempel utgjør to serier av blodtyper et blodgruppesystem kjent som Rh- eller ABO-systemene.
Fordi blodtypene er ansvarlige for samspillet mellom celler som røde blodceller og immunsystemet, er det viktig at blodtypene til giveren og mottakeren av røde blodceller stemmer overens. Hvis donor og mottakers blodtyper ikke samsvarer, vil mottakerens immunsystem ødelegge donorens celler.
Det er fire blodtyper:
Hver person har en av de fire ovennevnte blodtypene. I tillegg er hver persons blod enten:
For eksempel, hvis en person har type A-blod, er det enten type A-positiv eller type A-negativ.
 Røde blodlegemer er de hyppigst transfuserte komponentene i blodet.
Røde blodlegemer er de hyppigst transfuserte komponentene i blodet.
Blod transfunderes enten som fullblod (med alle deler) eller, oftere som individuelle deler. Hvilken type blodoverføring du trenger avhenger av situasjonen din.
Røde blodlegemer er de oftest transfunderte komponentene i blodet. Disse cellene frakter oksygen fra lungene til kroppens organer og vev. De hjelper også kroppen din med å kvitte seg med karbondioksid og andre avfallsprodukter.
Du kan trenge en transfusjon av røde blodlegemer hvis du har mistet blod på grunn av en skade eller operasjon. Du kan også trenge denne typen transfusjon hvis du har alvorlig anemi (uh-NEE-me-uh) på grunn av sykdom eller blodtap.
Anemi er en tilstand der blodet ditt har et lavere antall røde blodlegemer enn normalt. Anemi kan også oppstå hvis de røde blodcellene dine ikke har nok hemoglobin (HEE-muh-glow-bin).
Hemoglobin er et jernrikt protein som gir blodet dens røde farge. Dette proteinet frakter oksygen fra lungene til resten av kroppen.
Blodplater og koagulasjonsfaktorer hjelper til med å stoppe blødninger, inkludert indre blødninger som du ikke kan se. Noen sykdommer kan føre til at kroppen din ikke lager nok blodplater eller koagulasjonsfaktorer. Du kan trenge regelmessige transfusjoner av disse blodproduktene for å holde deg frisk.
For eksempel, hvis du har hemofili (heem-o-FILL-ee-ah), kan det hende du trenger en spesiell koagulasjonsfaktor for å erstatte koagulasjonsfaktoren du mangler. Hemofili er en sjelden, arvelig blødningssykdom der blodet ditt ikke koagulerer normalt.
Hvis du har hemofili, kan du blø i lengre tid enn andre kan etter en skade eller ulykke. Du kan også blø internt, spesielt i leddene (knær, ankler og albuer).
Plasma er den flytende delen av blodet ditt. Det er hovedsakelig vann, men inneholder også proteiner, koagulasjonsfaktorer, hormoner, vitaminer, kolesterol, sukker, natrium, kalium, kalsium og mer.
Hvis du har blitt alvorlig forbrent eller har leversvikt eller en alvorlig infeksjon, kan du trenge en plasmatransfusjon.
Blodoverføring er svært vanlig. Hvert år trenger nesten 5 millioner amerikanere blodoverføringer. Denne prosedyren brukes for folk i alle aldre.
Mange som er operert trenger blodoverføring fordi de mister blod under operasjonene. For eksempel har omtrent en tredjedel av alle hjerteopererte pasienter en transfusjon.
Noen mennesker som har alvorlige skader - som fra bilulykker, krig eller naturkatastrofer - trenger blodoverføring for å erstatte blod som ble tapt under skaden.
Noen mennesker trenger blod eller deler av blod på grunn av sykdommer. Du kan trenge en blodoverføring hvis du har:
Før en blodoverføring tester en tekniker blodet ditt for å finne ut hvilken blodtype du har (det vil si A, B, AB eller O og Rh-positiv eller Rh-negativ). Han eller hun stikker fingeren med en nål for å få noen dråper blod eller trekker blod fra en av venene dine.
Blodtypen som brukes i transfusjonen må fungere med blodtypen din. Hvis den ikke gjør det, angriper antistoffer (proteiner) i blodet det nye blodet og gjør deg syk.
Noen mennesker har allergiske reaksjoner selv når blodet som gis fungerer med deres egen blodtype. For å forhindre dette, kan legen din skrive ut et legemiddel for å stoppe allergiske reaksjoner.
Hvis du har allergier eller har hatt en allergisk reaksjon under en tidligere transfusjon, vil legen din gjøre alt du kan for å forsikre deg om at du er trygg.
De fleste trenger ikke å endre dietter eller aktiviteter før eller etter en blodoverføring. Legen din vil gi deg beskjed om du trenger å gjøre endringer i livsstil før prosedyren.
Blodoverføringer finner sted enten på et legekontor eller et sykehus. Noen ganger gjøres de hjemme hos en person, men dette er mindre vanlig. Blodoverføringer gjøres også under operasjoner og på akuttmottak.
En nål brukes til å sette inn en intravenøs (IV) linje i en av blodårene dine. Gjennom denne linjen får du sunt blod. Prosedyren tar vanligvis 1 til 4 timer. Tiden avhenger av hvor mye blod du trenger og hvilken del av blodet du får.
Under blodoverføringen følger en sykepleier nøye med deg, spesielt de første 15 minuttene. Dette er når det er mest sannsynlig at allergiske reaksjoner oppstår. Sykepleieren fortsetter å se på deg under resten av prosedyren også.
Etter en blodoverføring kontrolleres dine vitale tegn (som temperatur, blodtrykk og hjertefrekvens). Den intravenøse (IV) slangen tas ut. Du kan ha noen blåmerker eller sårhet i noen dager på stedet der IV ble satt inn.
Du kan trenge blodprøver som viser hvordan kroppen din reagerer på transfusjonen. Legen din vil gi deg beskjed om tegn og symptomer du bør se etter og rapportere.
De fleste blodoverføringer går veldig greit. Imidlertid kan milde problemer og, svært sjelden, alvorlige problemer oppstå.
Noen mennesker har allergiske reaksjoner på blodet som gis under transfusjoner. Dette kan skje selv når blodet som gis er riktig blodtype.
Allergiske reaksjoner kan være milde eller alvorlige. Symptomer kan omfatte:
En sykepleier eller lege vil stoppe transfusjonen ved de første tegn på en allergisk reaksjon. Helseteamet avgjør hvor mild eller alvorlig reaksjonen er, hvilke behandlinger som trengs, og om transfusjonen trygt kan startes på nytt.
Noen smittestoffer, som HIV, kan overleve i blod og infisere personen som mottar blodoverføringen. For å holde blodet trygt undersøker blodbankene donert blod nøye.
Risikoen for å få virus fra en blodoverføring er svært lav.
Du kan få plutselig feber under eller innen en dag etter blodoverføringen. Dette er vanligvis kroppens normale reaksjon på hvite blodceller i det donerte blodet. Over-the-counter febermedisin vil vanligvis behandle feberen.
Noen blodbanker fjerner hvite blodceller fra fullblod eller forskjellige deler av blodet. Dette gjør det mindre sannsynlig at du vil få en reaksjon etter transfusjonen.
Å få mange blodoverføringer kan føre til at det samler seg for mye jern i blodet ditt (jernoverskudd). Personer som har en blodsykdom som talassemi, som krever flere transfusjoner, er i fare for jernoverbelastning. Overbelastning av jern kan skade leveren, hjertet og andre deler av kroppen din.
Hvis du har jernoverskudd (hemokromatose), kan det hende du trenger jernkeleringsbehandling (ke-LAY-shun). For denne behandlingen gis medisinen gjennom en injeksjon eller som en pille for å fjerne det ekstra jernet fra kroppen din.
Selv om det er usannsynlig, kan blodoverføringer skade lungene dine, noe som gjør det vanskelig å puste. Dette skjer vanligvis innen ca. 6 timer etter prosedyren. De fleste blir friske, men 5 % til 25 % av personer som utvikler lungeskader dør av skadene. Disse menneskene var vanligvis svært syke før transfusjonen.
Leger er ikke helt sikre på hvorfor blodoverføringer skader lungene. Antistoffer (proteiner) som er mer sannsynlig å bli funnet i plasmaet til kvinner som har vært gravide, kan forstyrre den normale måten lungeceller fungerer på. På grunn av denne risikoen begynner sykehusene å bruke plasma for menn og kvinner annerledes.
Akutt immun hemolytisk reaksjon er svært alvorlig, men også svært sjelden. Det oppstår hvis blodtypen du får under en transfusjon ikke samsvarer med eller fungerer med blodtypen din. Kroppen din angriper de nye røde blodcellene, som deretter produserer stoffer som skader nyrene dine.
De immunhemolytiske reaksjonssymptomene inkluderer:
Legen vil stoppe transfusjonen ved første tegn på denne reaksjonen.
Dette er en mye langsommere versjon av akutt immunhemolytisk reaksjon. Kroppen din ødelegger røde blodceller så sakte at problemet kan forbli ubemerket til nivået av røde blodlegemer er svært lavt.
Både akutte og forsinkede hemolytiske reaksjoner er mest vanlig hos pasienter som har hatt en tidligere transfusjon.
Graft-versus-host-sykdom (GVHD) er en tilstand der hvite blodlegemer i det nye blodet angriper vevet ditt. GVHD er vanligvis dødelig. Personer som har svekket immunforsvar har størst sannsynlighet for å få GVHD.
Symptomene starter innen en måned etter blodoverføringen. De inkluderer feber, utslett og diaré. For å beskytte mot GVHD bør personer som har svekket immunforsvar få blod som er behandlet slik at de hvite blodcellene ikke kan forårsake GVHD.
Forskere prøver å finne måter å lage blod på. Det er foreløpig ikke noe produsert alternativ til menneskeblod. Imidlertid har forskere utviklet medisiner som kan bidra til å gjøre jobben med enkelte bloddeler.
For eksempel kan noen mennesker som har nyreproblemer nå ta en medisin som heter erytropoietin som hjelper kroppen til å lage flere røde blodlegemer. Dette betyr at de kan trenge færre blodoverføringer.
Kirurger prøver å redusere mengden blod som går tapt under operasjonen, slik at færre pasienter trenger blodoverføringer. Noen ganger kan de samle inn og gjenbruke blodet for pasienten.
 Mat påvirker selektivt tarmmikrober, finner studier
Mat kan spille en rolle i dannelsen av den mikrobielle floraen i tarmene hos mennesker. Dette har blitt vist gang på gang i flere studier og forskning. Nå har forskere fra San Diego State University v
Mat påvirker selektivt tarmmikrober, finner studier
Mat kan spille en rolle i dannelsen av den mikrobielle floraen i tarmene hos mennesker. Dette har blitt vist gang på gang i flere studier og forskning. Nå har forskere fra San Diego State University v
 Fordøyelseshelse:10 probiotiske matvarer som hjelper fordøyelsen
Velg yoghurt med levende kulturer Yoghurt er en velkjent matkilde for probiotika, gunstige bakterier som fremmer helse. Visse bakteriestammer i yoghurt har ß-D-galaktosidase, som er et enzym som hje
Fordøyelseshelse:10 probiotiske matvarer som hjelper fordøyelsen
Velg yoghurt med levende kulturer Yoghurt er en velkjent matkilde for probiotika, gunstige bakterier som fremmer helse. Visse bakteriestammer i yoghurt har ß-D-galaktosidase, som er et enzym som hje
 Kan helligdagene utløse sur refluks?
Selv om høytidene skal være lystige og lyse, kan de faktisk ha motsatt innvirkning på folk. Ferien kan være stressende. Presset med å få gave, svigerfamilie og arbeidsfunksjoner kan sette mye stress,
Kan helligdagene utløse sur refluks?
Selv om høytidene skal være lystige og lyse, kan de faktisk ha motsatt innvirkning på folk. Ferien kan være stressende. Presset med å få gave, svigerfamilie og arbeidsfunksjoner kan sette mye stress,