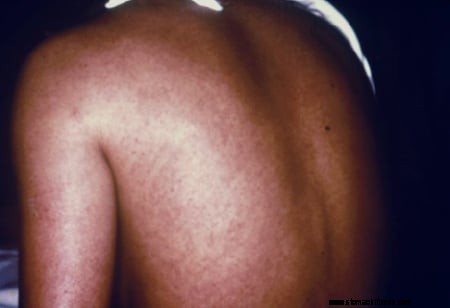
 Afbeelding:een vrouw met een Marburg-virusinfectie heeft uitslag op haar rug; BRON:CDC
Afbeelding:een vrouw met een Marburg-virusinfectie heeft uitslag op haar rug; BRON:CDC
In 1967 werden laboratoriummedewerkers, allemaal in hetzelfde laboratorium in Marburg, Duitsland, in het ziekenhuis opgenomen met een onbekende ziekte. De laboratoriummedewerkers vertoonden dezelfde symptomen, waaronder koorts, diarree, braken, massale bloedingen uit veel verschillende organen, shock en ineenstorting van de bloedsomloop. Bij deze uitbraak raakten 31 mensen besmet en stierven er zeven. De bron van de infectie was terug te voeren op een virus dat Afrikaanse groene apen infecteerde die werden geïmporteerd uit Oeganda, Afrika, en werden gebruikt voor onderzoek naar poliovaccins. Dit nieuwe virus werd uiteindelijk aangewezen als een nieuwe virusfamilie genaamd Filoviridae . De andere leden van de familie zijn Ebola-virussen (vijf verschillende soorten). Filoviridae bevatten één negatief-sense RNA-streng en hebben een omhulling of envelop die bestaat uit een lipidemembraan. De ziekte die het Marburg-virus veroorzaakt, wordt de ziekte van het Marburg-virus genoemd.
De meest recente uitbraken van de Marburg-virusziekte hebben plaatsgevonden in Oeganda. In 2012 werden 15 personen gediagnosticeerd en stierven er vier (27% sterftecijfer). Nogmaals, het Oegandese ministerie van Volksgezondheid meldde op 5 oktober 2014 dat een gezondheidswerker stierf aan de Marburg-virusziekte (voorheen bekend als Marburg hemorragische koorts [Marburg HF]) op 30 september 2014. De bron van zijn blootstelling is niet duidelijk. Dit is interessant omdat het Marburg-virus nauw verwant is aan het Ebola-virus en beide klinische tekenen en symptomen veroorzaken die vaak niet van elkaar te onderscheiden zijn. Gezondheidsfunctionarissen zeiden dat ongeveer 80 mensen die in contact waren met de overleden man, zijn geïdentificeerd en gedurende 21 dagen worden geobserveerd op tekenen en symptomen van de ziekte. Niemand anders kreeg de ziekte.
Marburg- en Ebola-virussen worden beschouwd als zoönotische infecties (overgedragen op mensen vanuit levenscycli bij andere dieren). Hoewel het onduidelijk is welke dieren zowel Marburg als Ebola bevatten, wordt aangenomen dat beide kunnen worden overgedragen op mensen door apen en/of vleermuizen (Afrikaanse fruitvleermuis en Rousettus knuppel). Er is geen bewijs voor insectenvectoren. Hoewel het onduidelijk is hoe mensen deze virussen van andere dieren oplopen (misschien door ze te eten of door besmetting van dierlijke lichaamsvloeistoffen), is het duidelijk dat overdracht van mens op mens plaatsvindt door direct contact met de lichaamsvloeistoffen van een geïnfecteerde persoon (bijvoorbeeld speeksel, tranen, uitscheidingen, braaksel en bloed). De Marburg-virussen worden niet door luchtdruppels verspreid.
De symptomen van een Marburg-virusinfectie treden meestal plotseling op na een incubatietijd van ongeveer vijf tot tien dagen. Vroege symptomen zijn als volgt:
Ongeveer vijf dagen nadat de symptomen voor het eerst optreden, kunnen andere symptomen als volgt optreden:
Symptomen houden aan en kunnen ernstig worden; ze omvatten het volgende:
Het sterftecijfer (sterftecijfer) varieert van ongeveer 23% -90% van de geïnfecteerde personen. Veel van de symptomen zijn vergelijkbaar met die van andere infectieziekten zoals ebola, malaria, buiktyfus en andere; diagnostische tests zijn dus nuttig om andere oorzaken van de symptomen uit te sluiten. Mensen die aan het Marburg-virus worden blootgesteld, vertonen meestal uiterlijk ongeveer 14 dagen na blootstelling tekenen van infectie, maar omdat de klinische symptomen lijken op de ziekte van Ebola-virus, worden de meeste mensen gedurende 21 dagen in isolatie geplaatst.
Mensen die risico lopen zijn degenen die in contact komen met Afrikaanse apen (bushvlees betekent vlees van apen) en vleermuizen; personen die onderzoek doen naar deze virussen lopen ook een groter risico om geïnfecteerd te raken. Er zijn verschillende uitbraken geweest in Afrika bij mijnwerkers als gevolg van hun blootstelling aan vleermuizen. Dierenartsen lopen mogelijk ook een groter risico als ze worden blootgesteld aan Afrikaanse apen. Ook lopen mensen die zorgen voor met het Marburg-virus geïnfecteerde patiënten en/of gezondheidswerkers die de lichamen van overleden met het Marburg-virus geïnfecteerde patiënten verwijderen, een hoog risico om de ziekte op te lopen.
De diagnose wordt meestal niet gesteld op basis van klinische bevindingen; tijdens uitbraken zouden klinische bevindingen er echter toe moeten leiden dat beroepsbeoefenaren in de gezondheidszorg patiënten isoleren die symptomen van een Marburg-virusinfectie kunnen hebben. Er zijn laboratoriumtests, waaronder polymerasekettingreactie (PCR) en enzymgekoppelde immunosorbentassays (ELISA) die het Marburg-virus later in de loop van de ziekte kunnen detecteren. Deze helpen om Marburg-virussen te onderscheiden van andere die ebola en lassakoorts veroorzaken.
Net als ebola en vele andere virale ziekten, is er geen specifieke behandeling voor de ziekte van Marburg-virus. Patiënten krijgen ondersteunende ziekenhuiszorg door het handhaven van hun vocht- en elektrolytenbalans en andere overwegingen, zoals het vervangen van verloren bloed en het handhaven van een goede zuurstoftoevoer. Deze ondersteunende zorg wordt het meest effectief gedaan op een intensive-care ziekenhuisafdeling. Er zijn geen huismiddeltjes om Marburg-virusinfecties te behandelen.
De meeste mensen met Marburg-virusinfecties worden behandeld in ziekenhuizen op de intensive care-afdelingen. Specialisten die de patiënt behandelen zijn specialisten in de intensive care, hematologen, specialisten op het gebied van infectieziekten, ziekenhuisartsen en longspecialisten.
Er is geen antiviraal geneesmiddel of vaccin goedgekeurd voor gebruik bij mensen tegen Marburg-virussen. Preventieve maatregelen zijn gebaseerd op barrièretechnieken (isolatietechnieken) die de geïnfecteerde patiënt isoleren van andere mensen. Die beroepsbeoefenaren in de gezondheidszorg die met Marburg-virus geïnfecteerde patiënten behandelen, moeten barrièrebescherming gebruiken, zoals jassen, handschoenen, maskers en schoenovertrekken; de meeste experts zeggen dat de beste barrière een hazmat-pak is en een goed geïnformeerde persoon die weet hoe een hazmat-pak moet worden ontsmet.
De prognose voor Marburg-infectie varieert van redelijk tot slecht. Het sterftecijfer varieert van ongeveer 23% -90%. Personen die op een intensive care worden verzorgd, hebben een grotere overlevingskans. Complicaties die kunnen optreden bij een Marburg-infectie zijn onder meer:
Onderzoek naar deze virussen is aan de gang. Sarepta Therapeutics heeft het RNA-verstorende geneesmiddel ontwikkeld, AVI-7288 genaamd. Dit medicijn is gericht tegen het nucleocapside-eiwit van het virus en het bedrijf heeft infectiebescherming bij apen gemeld van 83% tot 100% wanneer het wordt toegediend vier dagen nadat de apen met ebola waren geïnfecteerd. Dit medicijn ondergaat een fase 1-veiligheidsonderzoek dat in mei 2014 begon. Een ander bedrijf, Tekmira Pharmaceuticals uit British Columbia, heeft een lipidenanodeeltje dat de RNA-replicatie van dit virus verstoort. Het heeft ook aangetoond dat het bescherming biedt tegen infectie met het Marburg-virus bij apen. Dit medicijn wordt TKM-Marburg genoemd (ook wel NP-718m-LNP genoemd).
Er zijn verschillende hoofdredenen die onderzoekers voor een toename stellen:
Afrika heeft de ergste uitbraak van hemorragische koorts, veroorzaakt door het ebolavirus, ondergaan die het ooit heeft gezien (2014-2015, met ongeveer 28.610 vermoedelijke en/of bevestigde infecties en 11.380 doden). Voor het eerst waren patiënten buiten Afrika besmet. Het is verontrustend dat weer een nieuwe hemorragische koorts veroorzaakt door het Marburg-virus deze potentieel dodelijke arena kan binnendringen.
 Heerlijke buffel en broccoli, geserveerd met andijvie en gebakken weegbree
Als je een druk persoon bent (zoals ik), dan is de gedachte aan koken na een lange dag werken op zijn zachtst gezegd een ontmoedigende taak. Ik ga er geen suikerlaagje aan toevoegen (geen woordspeling
Heerlijke buffel en broccoli, geserveerd met andijvie en gebakken weegbree
Als je een druk persoon bent (zoals ik), dan is de gedachte aan koken na een lange dag werken op zijn zachtst gezegd een ontmoedigende taak. Ik ga er geen suikerlaagje aan toevoegen (geen woordspeling
 week 2 review over het 8-weekse bloedsuikerdieet
Ik heb nu de tweede week van Dr. Michael Mosley s programma, Het 8-weekse bloedsuikerdieet . In een poging om het gewicht te verliezen dat ik ben aangekomen door Small Intestinal Bacterial Overgrowth
week 2 review over het 8-weekse bloedsuikerdieet
Ik heb nu de tweede week van Dr. Michael Mosley s programma, Het 8-weekse bloedsuikerdieet . In een poging om het gewicht te verliezen dat ik ben aangekomen door Small Intestinal Bacterial Overgrowth
 Wat zijn symptomen van lactose-intolerantie?
Symptomen van lactose-intolerantie na het eten van zuivelproducten kunnen zijn:buikkrampen of pijn, maag grommen of rommelende geluiden, opgeblazen gevoel, gas, oprispingen, diarree (vaak is het omvan
Wat zijn symptomen van lactose-intolerantie?
Symptomen van lactose-intolerantie na het eten van zuivelproducten kunnen zijn:buikkrampen of pijn, maag grommen of rommelende geluiden, opgeblazen gevoel, gas, oprispingen, diarree (vaak is het omvan