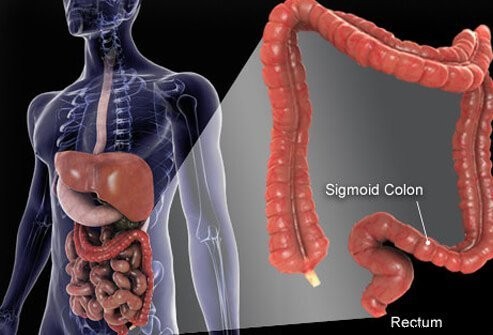
A vastag- és végbélrák a harmadik leggyakoribb nem bőrrák, amelyet férfiaknál és nőknél is diagnosztizálnak az Egyesült Államokban, és a rákos halálozások második vezető oka is. Ennek ellenére a vastagbélrák nagyon gyógyítható, ha kellően korán észlelik. A vastagbélrák vagy röviden "vastagbélrák" a vastagbél (vastagbél) vagy végbél nyálkahártyájában képződő rákos sejtek eredménye. Az időben elvégzett szűrések kimutathatják a vastagbélpolipokat, amelyek kóros növekedések, amelyek néha rákossá válnak.
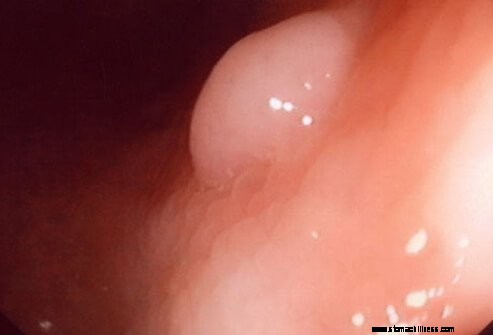
A vastag- és végbélrák gyakran polipként ismert jóindulatú növekedésként kezdődik. Az adenomák a polipok egy fajtája. Ezek a vastag- vagy végbél szövetének jóindulatú daganatai. A legtöbb polip jóindulatú marad, de egyes adenomák hosszú távon rákossá válhatnak. Ha korán eltávolítják őket, ez megakadályozza, hogy rákossá váljanak.

A vastag- és végbélrák kialakulásának bizonyos kockázati tényezői kívül esnek Önön. Az alábbiak mind növelik a vastagbélrák kialakulásának kockázatát:

A vastagbélráknak azonban vannak más kockázati tényezői is, amelyeket ellenőrizhet. A következő kockázati tényezők módosíthatók:

A szűrés azért fontos, mert a vastagbélrák korai stádiumában általában nem okoz tüneteket. A szűrés képes kimutatni a rákot, mielőtt tüneteket produkálna, amikor a leginkább gyógyítható. Miután a betegség elkezd terjedni, vért termelhet a székletben, megváltozhat a bélrendszerben (például hasmenés vagy székrekedés), hasi fájdalom, fogyás vagy fáradtság. A tüneteket okozó daganatok jellemzően nagyobbak és nehezebben kezelhetők.
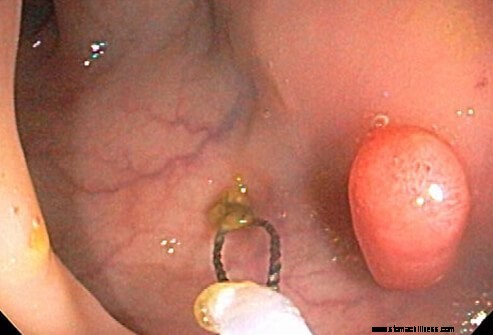
Javasoljuk, hogy a legtöbb embernek 10 évente, 50 éves kortól kezdődően végezzen kolonoszkópiás szűrést. Egyes szakértői csoportok azt javasolják, hogy 45 éves kortól kezdjék. A kolonoszkópia lehetővé teszi a teljes vastag- és végbél vizsgálatát egy apró kamera segítségével. Ez a teszt a korai, leginkább kezelhető stádiumban lévő rákos megbetegedéseket képes kimutatni, és valójában megakadályozza a rákos megbetegedések kialakulását a polipok eltávolításával, amint az itt látható.
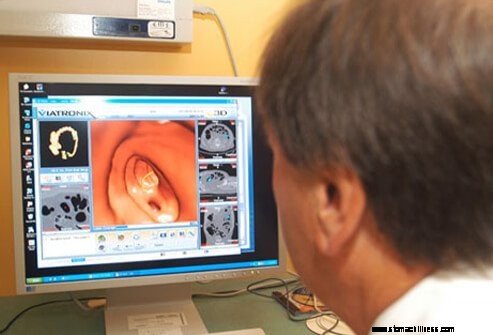
A kolonoszkópia alternatívája a CT-képeket használja a vastagbél vizualizálására. Ezt a 10-15 perces eljárást virtuális kolonoszkópiának nevezik. A hagyományos kolonoszkópiához hasonlóan a vastagbelet a lehető legpontosabban ki kell üríteni a vizsgálat előtt. A virtuális kolonoszkópia során a polipokat vagy daganatokat anélkül jelenítik meg, hogy a kamerát a bélbe helyeznék. Az egyik hátrány az, hogy a virtuális kolonoszkópia csak azonosítani tudja, és nem távolítja el a talált polipokat. Szabványos kolonoszkópia szükséges az esetlegesen azonosítható polipok eltávolításához.
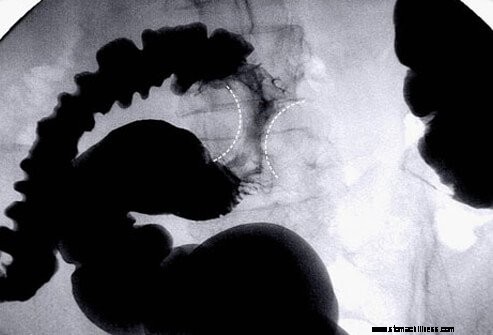
A vastagbélröntgen, amelyet alacsonyabb GI-sorozatként ismernek, egy másik módot kínálhat a vastag- és végbél képalkotására. A bárium néven ismert krétás folyadékot kontrasztanyagként és beöntésként használják. Ez a kép egy példát mutat egy "almamag" daganatra, amely szűkíti a vastagbelet. A virtuális kolonoszkópiához hasonlóan valódi kolonoszkópiára vagy más sebészeti beavatkozásra lenne szükség az esetlegesen talált daganatok vagy polipok eltávolításához.
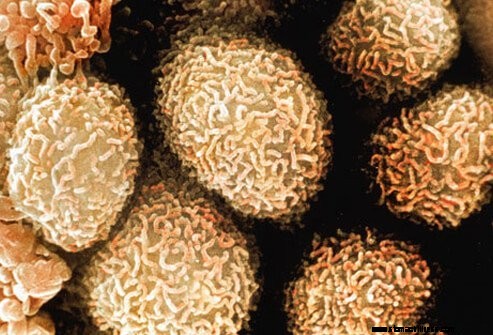
Ha rendellenességeket észlelnek a vastag- vagy végbélben, biopsziát kell végezni annak megállapítására, hogy van-e rák. Ezt kolonoszkópia során lehet megtenni. A szövetet mikroszkóposan megvizsgálják, hogy rákos sejteket keressenek. Ezen a képen a vastagbélráksejtek erősen nagyított képe látható.
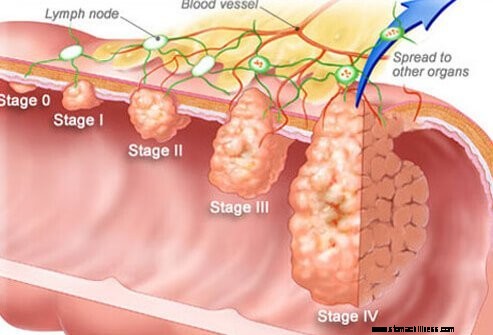
A staging az a folyamat, amely meghatározza, hogy a daganat mennyivel terjedt el eredeti helyén túl. Előfordulhat, hogy a stádium nem kapcsolódik a daganat méretéhez. A kezeléssel kapcsolatos döntések a daganat stádiumától is függenek. A vastagbélrák stádiuma a következő:

A magasabb stádiumok azt jelentik, hogy a rák súlyosabb és rosszabb a prognózisa. Az alacsonyabb stádiumú vastagbélrákos betegek 5 éves relatív túlélési aránya 91%, míg az előrehaladott stádiumú daganatok esetében ez az arány 14%-ra csökkenhet.
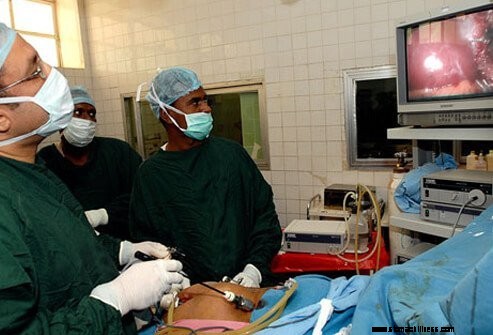
A nagyon előrehaladott esetek kivételével a vastagbélrákot általában a daganat és a környező szövetek műtéti eltávolításával kezelik. A sebészet nagyon magas gyógyulási arányt mutat a korai stádiumú daganatok esetében. A vastagbélen kívülre terjedt előrehaladott daganatok esetében a műtét általában nem gyógyítja meg az állapotot, de a nagyobb daganatok eltávolítása csökkentheti a tüneteket.
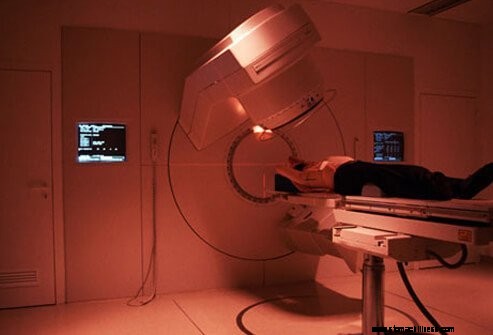
A nyirokcsomókra átterjedt vastag- és végbélrák (III. stádium) néha még gyógyítható. Ebben az esetben a kezelés általában műtétből és a vastagbélrák kemoterápiájából áll. Végbélrák esetén előrehaladottabb esetekben a műtét előtt és után is sugárterápiát alkalmaznak. A kezelés után visszatérő vagy más szervekre átterjedő rákos megbetegedések nehezebben kezelhetők és nehezebben gyógyíthatók, de a kezelések enyhíthetik a tüneteket és meghosszabbíthatják az életet.
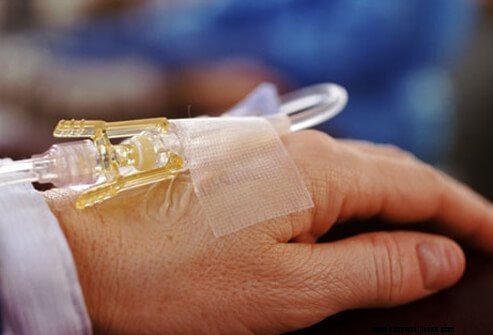
A modern kemoterápiás gyógyszerek kisebb valószínűséggel okoznak hányingert és egyéb zavaró mellékhatásokat, mint a régebbi gyógyszerek, és ezeknek a mellékhatásoknak a szabályozására is rendelkezésre állnak gyógyszerek. Folyamatosan folynak klinikai vizsgálatok a jobb és jobban elviselhető kemoterápiás gyógyszerek kifejlesztésére.
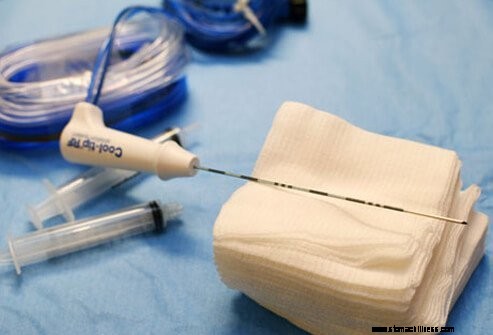
A rádiófrekvenciás abláció (RFA) egyfajta rákkezelés, amely hőt használ a daganatszövet elpusztítására. A CT-vizsgálatot egy tűszerű eszköz daganatba való behelyezésére használják, amelyen keresztül intenzív hőt alkalmaznak. Az RFA lehetőség lehet a műtéttel nem eltávolítható daganatok elpusztítására. Azoknál a betegeknél, akiknek a májában néhány olyan áttétes daganat van, amelyeket műtéttel nem lehet eltávolítani, a kemoterápiát néha RFA-val kombinálják a daganatok elpusztítására.

Kutatók szerint a tápláló étrend, az elegendő testmozgás és a testzsír szabályozása megelőzheti a vastag- és végbélrák 45%-át. Ez azt jelenti, hogy az egészséges életmóddal drasztikusan csökkentheti a vastagbélrák kialakulásának kockázatát. A National Cancer Institute alacsony zsírtartalmú, sok rostot tartalmazó étrendet javasol, valamint naponta legalább öt adag gyümölcsöt és zöldséget.

Egy tanulmány kimutatta, hogy azok, akik a legtöbbet gyakorolták, 24%-kal kisebb valószínűséggel kapnak vastagbélrákot, mint a legkevésbé aktív társaik. Nem volt különbség, hogy ez a tevékenység munkához vagy kikapcsolódáshoz kapcsolódott-e. Az American Cancer Society napi legalább 30 perc testmozgást javasol, heti 5 vagy több napon keresztül.
 Hasi puffadás és emésztési zavarok
A kitágulást úgy definiálják, mint valami, ami a normál állapotán túl van megnagyobbítva vagy megnyújtva, jellemzően belülről. A hasfeszülés a megnövekedett hasi nyomás érzése, amely a személy hasának
Hasi puffadás és emésztési zavarok
A kitágulást úgy definiálják, mint valami, ami a normál állapotán túl van megnagyobbítva vagy megnyújtva, jellemzően belülről. A hasfeszülés a megnövekedett hasi nyomás érzése, amely a személy hasának
 Mitől lehet gyorsan megszabadulni a gyomorégéstől?
Mi az a gyomorégés? A gyomorégés kellemetlen égő érzés a mellkasban és a torokban. Gyorsan megszabaduljon a gyomorégéstől gyógyszerekkel, otthoni ápolással és alternatív gyógymódokkal. A gyomorég
Mitől lehet gyorsan megszabadulni a gyomorégéstől?
Mi az a gyomorégés? A gyomorégés kellemetlen égő érzés a mellkasban és a torokban. Gyorsan megszabaduljon a gyomorégéstől gyógyszerekkel, otthoni ápolással és alternatív gyógymódokkal. A gyomorég
 Mit jelent a zöld széklet? A széklet színtáblázata
Mit jelent a zöld széklet? A zöld széklet oka lehet bizonyos ételek fogyasztása vagy vas-kiegészítők szedése. A széklet normál színe barna, bár a zöld vagy zöldes széklet is normálisnak tekinth
Mit jelent a zöld széklet? A széklet színtáblázata
Mit jelent a zöld széklet? A zöld széklet oka lehet bizonyos ételek fogyasztása vagy vas-kiegészítők szedése. A széklet normál színe barna, bár a zöld vagy zöldes széklet is normálisnak tekinth