Nova študija je bila izvedena na skupini 32 zelo nedonošenčkov, ki so morali 21 mesecev ostati na antibiotični terapiji, druga skupina 9 dojenčkov, ki so bili teden dni ali manj na antibiotikih, a so bili tudi zelo nedonošeni, in kontrolno skupino 17 dojenčkov, rojenih predčasno ali pozno prezgodaj, ki niso prejemali nobenih antibiotikov (ali "še brez antibiotikov"). Znanstveniki so uporabili kombinacijo zaporedja DNK, kulture in računalniško podprte algoritme za razumevanje črevesnega mikrobioma in vrste odpornih genov, izraženih pri teh nedonošenčkih, ki so bili med bivanjem v bolnišnici in po njem izpostavljeni antibiotikom. To so primerjali s črevesnim mikrobiomom zdravih dojenčkov, ki nikoli niso dobili antibiotikov.
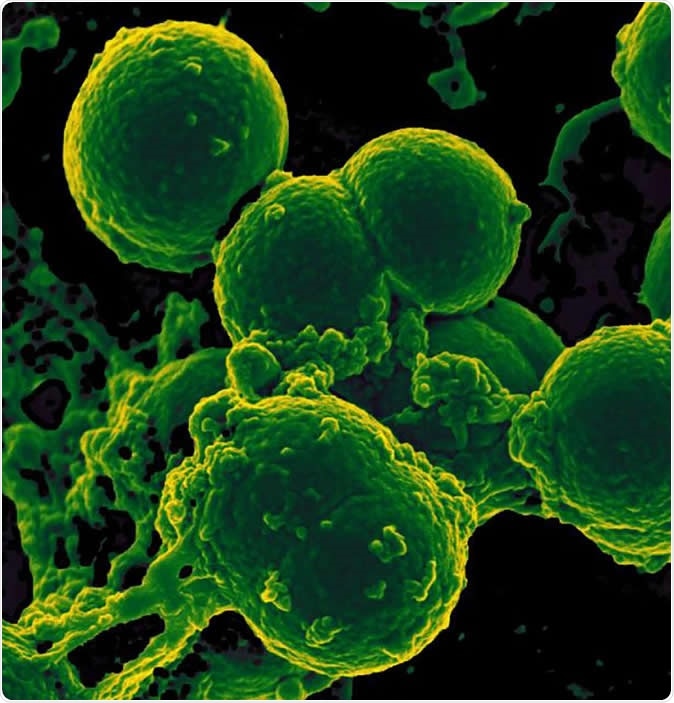 Skeniranje z elektronsko mikrofotografijo nevtrofilcev, ki zaužijejo na bakterije Staphylococcus aureus odporne na meticilin. Zasluga za sliko:NIAID
Skeniranje z elektronsko mikrofotografijo nevtrofilcev, ki zaužijejo na bakterije Staphylococcus aureus odporne na meticilin. Zasluga za sliko:NIAID Rezultati so pokazali, da se je število bakterijskih vrst pri dojenčkih, ki so prejemali dolgotrajno zdravljenje z antibiotiki, znatno zmanjšalo v primerjavi s skupino, ki še ni prejemala antibiotikov. Drugič, število genov v črevesnih bakterijah, ki so izrazile odpornost na antibiotike, je bilo v tej skupini veliko večje. Poleg tega, nekateri od teh genov za odpornost so bili usmerjeni proti zdravilom, ki jim dojenček še nikoli ni bil izpostavljen - ker se teh običajno ne uporabljajo pri novorojenčkih, kot ciprofloksacin ali kloramfenikol. Raziskovalci kažejo, da so ti geni morda prišli iz bakterij, odpornih na več zdravil. V tem primeru, izpostavljenost enemu od zdravil, na katere je bakterija odporna, lahko povzroči izbris drugih vrst, medtem ko pušča odporni sev za razmnoževanje. Poleg tega, otrok bo tudi pokazal odpornost na druga zdravila zaradi večkratne odpornosti, ki jo daje gen - ne glede na to, ali so bila ta zdravila uporabljena pri tem bolniku ali ne.
Ponovno, prejšnje študije so pokazale povezavo med kožnimi alergijami, sladkorna bolezen, vnetna črevesna bolezen, debelost in luskavica, in uporabo antibiotikov v zgodnjem življenju. Učinki so lahko nepomembni, lahko pa tudi spodbujajo rast patogenih vrst v črevesju, hkrati zavirajo rast "dobrih" bakterij.
Raziskovalci te spremembe v genomu imenujejo "brazgotine mikrobiote". Prejšnje študije so pokazale povezavo med alergijskimi kožnimi motnjami, kot so luskavica ali kožne alergije, sladkorna bolezen, debelost in vnetna črevesna bolezen, in zdravljenje z antibiotiki v prvem letu življenja.
Na splošno, dojenčki, ki so dalj časa prejemali antibiotike, niso razvili bogatega in raznolikega črevesnega mikrobioma, kot so otroci, ki se še niso zdravili z antibiotiki. Dojenčki, izpostavljeni antibiotikom, izločajo tudi Enterobacteriaeae, oportunistični patogen, ki je bil, v tem primeru, odporna na zdravila. Tako vrste, ki so se uveljavile v črevesju teh dojenčkov, je vodila njihova odpornost na antibiotike. Črevesni mikrobiom je lahko neuravnotežen v korist patogenih vrst, in odporne okužbe se lahko pri teh otrocih zaradi njihove večje resistome (skupna zbirka genov, odpornih na antibiotike), pojavijo lažje.
Po besedah raziskovalcev, »Stranska škoda pri zgodnjem življenju z antibiotiki in hospitalizaciji pri nedonošenčkih je dolgotrajna. Pozivamo k razvoju strategij za zmanjšanje teh posledic pri zelo ranljivi populaciji novorojenčkov. "
Članek je bil objavljen v reviji Mikrobiologija narave 9. septembra, 2019.
 Uporaba FLUOstar Omega za preučevanje novih črevesnih bakterij, ki lahko vplivajo na naše zdravje
Uporaba FLUOstar Omega za preučevanje novih črevesnih bakterij, ki lahko vplivajo na naše zdravje
 Genetika lahko vpliva na sestavo mikrobioma bolj kot okoljski dejavniki
Genetika lahko vpliva na sestavo mikrobioma bolj kot okoljski dejavniki
 Študija je pokazala, da so mikrobi povezani s srčnim infarktom
Študija je pokazala, da so mikrobi povezani s srčnim infarktom
 Če ste starejši od 50 let,
Če ste starejši od 50 let,
 Neil Bell imenovan za glavnega razvojnega direktorja Avacta Life Sciences
Neil Bell imenovan za glavnega razvojnega direktorja Avacta Life Sciences
 Kako se spoprijeti s hepatitisom C?
Kako se spoprijeti s hepatitisom C?
 Sredozemska prehrana spodbuja zdravo staranje z bolj zdravim črevesnim mikrobiomom
Nova študija, objavljena na spletu v reviji Gut februarja 2020 poroča o presenetljivih učinkih prehoda na sredozemsko prehrano za eno leto, ki spodbujajo zdravje. Do rezultatov je prišlo zaradi pove
Sredozemska prehrana spodbuja zdravo staranje z bolj zdravim črevesnim mikrobiomom
Nova študija, objavljena na spletu v reviji Gut februarja 2020 poroča o presenetljivih učinkih prehoda na sredozemsko prehrano za eno leto, ki spodbujajo zdravje. Do rezultatov je prišlo zaradi pove
 Krvni test za mikrobno DNK bi lahko opozoril na raka
Nova študija, objavljena v reviji Narava 11. marca, 2020, bi lahko spremenila trenutno uveljavljena stališča o vzrokih in diagnozi raka. Raziskovalci so pripravili novo tehniko za odkrivanje prisotn
Krvni test za mikrobno DNK bi lahko opozoril na raka
Nova študija, objavljena v reviji Narava 11. marca, 2020, bi lahko spremenila trenutno uveljavljena stališča o vzrokih in diagnozi raka. Raziskovalci so pripravili novo tehniko za odkrivanje prisotn
 Kaj nam lahko starodavni iztrebki povedo o razvoju človeškega črevesnega mikrobioma?
Podatki o starodavni mikrobioti predstavljajo bistven vir za proučevanje evolucije bakterij in raziskovanje biološkega širjenja kroničnih bolezni skozi zgodovino. Mednarodna skupina raziskovalcev je
Kaj nam lahko starodavni iztrebki povedo o razvoju človeškega črevesnega mikrobioma?
Podatki o starodavni mikrobioti predstavljajo bistven vir za proučevanje evolucije bakterij in raziskovanje biološkega širjenja kroničnih bolezni skozi zgodovino. Mednarodna skupina raziskovalcev je